Rêjeya însulînê û nexweşiya şekir
A zêdebûna nifûsa nexweşên bi şekirên şekir (DM), di serî de şekir 2, û pirbûna komplîkên wê yên kronîk, nemaze ji pergala kardiovaskuler û gurçikan, îro yek ji pirsgirêkên tenduristiyê yên herî zor e. Gotar daneyên ji lêkolînên navdewletî yên ku ji bo kontrolkirina glycemîk vebijarkên cihêreng lêkolandiye da ku pêşî li pêşkeftin û pêşkeftina tevliheviyên mîkro û makrovaskulîk ên şekir bigire, girîngiya hilbijartina armancên dermankirina kesane li gorî temenê, dirêjbûna nexweşiyê, hebûna nexweşiya kardiovaskuler û tazmînata zû ya şekir diyar dike. nîşanên ji bo dermankirina însulînê ya ji bo şekir 2, û her weha mumkun e ku mirov bikar bîne ku însulînera çêkirî yên genetîkî ya navmalîn.
A zêdebûna nifûsa nexweşên bi şekirên şekir (DM), di serî de şekir 2, û pirbûna komplîkên wê yên kronîk, nemaze ji pergala kardiovaskuler û gurçikan, îro yek ji pirsgirêkên tenduristiyê yên herî zor e. Gotar daneyên ji lêkolînên navdewletî yên ku ji bo kontrolkirina glycemîk vebijarkên cihêreng lêkolandiye da ku pêşî li pêşkeftin û pêşkeftina tevliheviyên mîkro û makrovaskulîk ên şekir bigire, girîngiya hilbijartina armancên dermankirina kesane li gorî temenê, dirêjbûna nexweşiyê, hebûna nexweşiya kardiovaskuler û tazmînata zû ya şekir diyar dike. nîşanên ji bo dermankirina însulînê ya ji bo şekir 2, û her weha mumkun e ku mirov bikar bîne ku însulînera çêkirî yên genetîkî ya navmalîn.
Di du dehsalên borî de, civaka cîhanî bi pandemiya nexweşiyên kronîk ên wekî şekir şekir (şekir), nexweşiya dil, nexweşiya gurçikê, nexweşiya gurçikê, an avahiyên cûda yên wan re rû bi rû maye. Li gorî Rêxistina Tenduristiyê ya Cîhanê (WHO), di sala 2008 de, nexweşîyên ne ragihandî bûn sedema mirina 36 mîlyon. Di 2011 de, 1.4 mîlyon (2.6%) mirov ji nexweşiya şekir mirin, ku 400 hezar ji 2000 zêdetir e.
Gorê Federasyona Navneteweyî ya Dihokê (IDF), di sala 2013 de, 382 mîlyon nexweşên bi diyabetê hebûn. If heke di cîhanê de hebûna nexweşiyê di koma temenê 20-79 salî de 8,35% bû, wê hingê li Rûsyayê - 10.9%. Di encamê de, Rûsya ket nav deh welatên top-pileya herî zêde ya nexweşên bi diyabetî.
Heya sala 2035, pisporên IDF texmîn dikin ku hejmara nexweşan bi 55% zêde bibe û bigihîje 592 mîlyonî.
Dabîna Tipê 2 nexweşiyek pêşkeftî ya ciddî ye, eşkerekirinên klînîkî û tevliheviyên ku ji hêla hyperglycemia kronîk ve têne çêkirin. Ji ber vê yekê, meta-analîzek ji hêla M. Coutinho et al. , pêwendiyek di navbera geşepêdana nexweşiyên dilovanî (CVD) û asta bilind a ne tenê glycemiya postprandial, lê di heman demê de glycemia zûtir jî nîşan da (n = 95 hezar, serdema şopandinê bi navînî 12,4 sal). Rîska pêşveçûna CVD di dema çavdêrî de 1.33 carî bi glycemia fastening> 6.1 mmol / L zêde bû.
Tê zanîn ku gava teşhîs tê kirin, ji% 50 zêdetir nexweşan jixwe komplîkasyonên mîkro-û macrovaskulîk in, û lêçûnên lênihêrînê li derveyî nexweşiyê di rewşên tevlihevkirinê de 3 - 3 caran zêde dibin.
Zelal, tespîtkirina zû ya nexweşiyê û kontrolkirina glycemîk a teng bêyî zêdebûna metirsiya hîpoglycemiyê dikare pêşiya an dereng pêşketinên giran ên şekirê bide.
Kontrolkirina glycemîk û tevliheviyên diabetê
Rola kontrolkirina glycemîk di pêşîlêgirtin û pêşkeftina tevliheviyên mîkro-û macrovaskulîk de di lêkolînên mezin de hatine destnîşan kirin wek DCCT, EDIC, UKPDS, ADVANCE, VADT, ACCORD û ORIGIN.
Bi vî rengî, di lêkolîna ACCORD de, terapiya hîpoglyememiyê ya zirav bi zêdebûna xetereya hîpoglycemiyê û mirinê ji cardiovaskulîn û sedemên din re têkildar bû, ku ev yek bû sedema kurtkirina zû ya şaxê hypoglycemic ya lêkolînê. Di lêkolîna ADVANCE de, berevajî, xetera pêkutiyên mîkro- û macrovaskar bi lênêrîna zirav bi girîngî kêm (10%) kêmtir bû li gorî wî digel dermankirina standard. Cûdahiya di encam de dibe ku, yekem, bi rêjeya kêmbûna asta glocated hemoglobin (HbA1c). Heke di lêkolîna ADVANCE de di şeş mehên pêşîn de ew ji% 0.5 kêm bû, û asta armanc (6.5%) piştî 36 mehan gihîşt û heya dawiya çavdêriyê bimîne, di lêkolîna ACCORD de di şeş mehên pêşîn de asta HbA1c 1,5 kêm bû. %, û piştî 12 mehan - ji 8.1 heta 6.4%. Duyemîn, bi dermankirinê: Di lêkolîna ACCORDê de, thiazolidinediones û însulîn bi gelemperî têne bikar anîn, di lêkolîna ADVANCE de, gliclazide. Ya sêyemîn, zêdebûna giraniya laş di dema dermankirinê de, bi rêzdarî 3.5 versiyonê 0.7 kg e.
Di heman demê de, her du lêkolînan nîşan da ku kêmbûnek girîng a HbA1c di xetera CVD-ê de li nexweşên bi diyabetî re bi rîskek mezin re kêm nakin. Lêbelê, ne gengaz e ku bandora lênihêrîna zirav li nexweşên bi rîskek hindik rabin, ji ber ku lêkolînên bi vî rengî çênebûye. Digel vê yekê, di subgrupa beşdaran de di xwendina ACCORD de bêyî CVD an jî bi asta HbA1c% 9 e.
Ev mejî di serî de ji ber bandorên nederbasdar ên dermankirina însulînê ye, ku hem di destpêk û hem jî di xurtkirina dermankirina hîpoglycemîk de sînordar e.
Yekem bandora nerazî ya dermankirina însulînê zêdebûna giraniya laş e. Ev bandora alîgiran pir caran dibe sedema derengmayîna dermankirina însulînê li nexweşên bi tip 2 û şekir.
Encamên meta-analîzê yên ceribandinên klînîkî yên rasthatî nîşan da ku giraniya laş di nexweşên ku yek rojê însulînek bingehîn ya însulînê digirin bi dereceyek hindiktir zêde bûye ji ya ku di nexweşên ku du injeksiyonên bingehîn an çend îneksiyonên însulasyona prandial (bêyî cudahiyên girîng di navbera her du rêzên dawîn de heye) zêde dibin.
Di lêkolîna ORIGIN de, li ser bingeha terapiya însulînê, nexweşan zêdebûna giraniya laşê 1.5 kg nîşan da, dema ku li ser bingeha dermankirinê bi dermanên kêmkirina şekir re, ew kêm bû 0,5 kg.
Di lêkolînek CREDIT-ê ya çar-salane ya bê navber de, nexweşan zêdebûna giraniya laşê navînî ya 1.78 kg nîşan dan, dema ku di 24% ji wan de ji 5,0 kg zêde bû. Encamên bi vî rengî bi dozek bilind a însulînê re têkildar bûn (bê guman rejimen terapiya însulînê), asta bingehîn a HbA1c û bingeheke girseyî ya laş kêmtir. Ji ber vê yekê, ji bo pêşîgirtina li vê fenomenê ya nediyar, pêdivî ye ku heta ku nirxên HbA1c yên bilind negihîjin terapiyê û însulînê dest pê bikin û beriya giraniya giran ji ber birêkûpêkkirina giran a şekir. Ji ber ku fonksiyona beta-hucre hêdî hêdî kêm dibe, bi destpêkirina dermanê însulînê re, doza wê hindik e, ku ew ê xetera zêdebûna giraniyê jî kêm bike.
Divê bê zanîn ku di pratîka klînîkî de, dermankirina însulînê hema hema her dem bi zêdebûna giraniya laş re tê. Dibe ku, ji ber rastkirina nermalavê û asta çalakiya laşî ya vê bandora nederbasbar dikare kêm were kirin.
Bandora nediyar a duyemîn pêşveçûna hîpoglycemia ye. Di hema hema hemî lêkolînên mezin de, episodên hîpoglycemiya giran di koma kontrolê ya zirav de li gorî koma kontrola standard standardtir bûn: ACCORD - 16.2 li hember 5.1%, VADT - 21.2 li hember 9.9%, ADVANCE - 2.7 versus 1.5%, UKPDS 1.0 li dijî 0.7%. Di van lêkolînan de, dema ku asta glycemiya bihevberî di nexweşên bi şeklê diyar 2 de li ser eniya dermankirina insulînîzma zexmî hate bidestxistin, bûyera episodên giran ên hîpoglycemîk di xwendina ORIGIN de pir zêdetir bû. Cûdahiya rîska bêkêmasî di lêkolîna ACCORD de 2.1%, di lêkolîna UKPDS de 1.4%, di lêkolîna VADT de 2.0%, û di lêkolîna ORIGIN de 0.7% bû. Bûyera hîpoglycemiyê ya hindik têkildar bi qursek nermtir û dirêjbûna nexweşê û rêjeyek kêmtir a HbA1c li ser destpêkirina dermankirina însulînê. Girîng e ku bala me dikişîne ku encamên lêkolîna ACCORD ne bingehin ji bo şopandina kontrola glycemîkî ya zehfî, ew destnîşan dikin ku hewcedarî nêzîkatiyek maqûl a damezrandina kategoriya armancên nexweşan e û kesayetiya armancên dermankirinê li gorî giranîya rewşa, hebûna tevlihevî û hevpişkên kardoxî ye.
patholojî.
Bi gelemperî destpêka nehîn a dermankirina însulînê û tezmînata metabolê ya xerab ya şekir 2 li dijî paşiya wê encamek ji helwesta neyînî ya nexweşan a ji bo vê vebijarka dermankirinê ye. Ji ber vê yekê, di nav nexweşên bi şekir de ku insulîn digirin, zêdetirî 50% bi niyet ji injeksiyonan winda dikin û nêzîkê 20% jî vê bi rêkûpêk dikin. Lêbelê, bi karanîna însulînê re, helwestên neyînî li hember terapiyê kêm dibin. Ji ber vê yekê, hewcedariya bilez ji bo perwerdehiya nexweşan heye, ji ber ku zêdekirina serfiraziya wan dê bandor li bandorkeriya dermankirina însulînê bike.
Nîşan ji bo dermankirina însulînê ji bo şekir 2
Famkirina daneyên li ser têkiliya di navbera tezmînata metabolîzma karbohîdartê û gelemperî geşedana tevliheviyên vaskal de, parastina parastina hucreyên beta ji bandora stimulên proapoptotîkî, bikaranîna însulînê dimîne riya herî bandorker ji bo dermankirina şekirê tip 2 û riya tenê ya pathogenetîkî rast û girîn ji bo dermankirina şekir 1. Analîzkirina bandorkerî, tolerans û lêçûnê rêbazên cûrbecûr yên dermankirina şekir destnîşan kir ku dermankirina însulînê ne tenê ya herî hêzdar, lê di heman demê de lêçûn-bandor e.
,Ro, îşaretên ji bo bikaranîna însulînê di şekirê 2 de bi girîngî hatine berfireh kirin. Li gorî lihevhatina Komeleya Diabetes Amerîkî (ADA) û Komeleya Ewropî ji bo Lêkolîna Diabetes (EASD), terapiya însulînê ya bingehîn wekî terapiya xêza yekem bi kontrola neqebûlkirî ya şekir 2-ê wekî encama guhartina şêwazê jiyanê û birêkirina metformin tête nasîn. Gava ku armancên kontrola glycemic neyên bidestxistin an ew nekarin li hemberê dermanê domdar bibin, tê pêşniyar kirin ku însulasyona prandial zêde bike. Di destpêkirin û xurtkirina dermankirina însulînê de terapiya bi amûrên amade re wekî alternatîfek tête hesibandin. Li gorî standardên rûsî, heke dermanên kêmkirina şekir ya devkî di qonaxên destpêkê yên nexweşiyê de bêperfdûniya bingehîn a insulîn hilbijêrin. Di pêşniyarên rûsî de, berevajî pêşnîyarên ADA / EASD, tevlihevên amade ji bo destpêkirina dermankirina însulînê (û her weha însulasyona bingehîn) û bihêzkirina wê di kombînasyona bi însulasyona prandial de têne destnîşan kirin.
Di asta HbA1c de 6.5–7.5% û 7.6–9.0%, di rewşa bêserûberkirina terapiya sê-rêgezar de, tê pêşniyar kirin ku dest bi dermankirina însulînê were kirin. Bi nirxa destpêkê ya vê indeksê> 9.0%, terapiya însulînê jî pêdivî ye ku mexsûsiya glukozê jêbirin.
Girtina însulînê dikare demkî an mayînde be, li gorî rezervên fonksiyonel ên hucreyên beta yên pankreasê.
Li gorî pêşnîyarên WHO, ji bo peydakirina insulasyona mayînde ji bo nexweşên li welatên ku nifûsa wan ji zêdetirî 50 mîlyon kesî heye, divê hilberîna xwe ya van dermanan were afirandin.
Yek ji pêşengên li pêşkeftin û hilberîna dermanên çêkirî yên genetîkî yên bijîjkî li Rûsyayê, Geropharm LLC tê hesibandin. Wekî din, pargîdanî tenê hilberînerê rûsî ye ku însulasyona mirovahiyê ya çêkirî ya genetîkî-kalîteya bilind (ji naverok heta formên dosage yên qedandî). Niha, pargîdan însulînek kurt û navîn-çalak dike - Rinsulin R û Rinsulin NPH.
WHO û IDF, û her weha Komîteya Dermanfiroşiyê ya Wezareta Tenduristî ya Rûsyayê ji bo dermankirina zarokan, mezinan û jinên ducanî yên bi diyabet, pêşniyar dikin ku karanîna însulînê ya înşeatîkî ya genetîkî wekî ya herî bêkêmasî bi bandora fîzolojolojî ya însulînê endogjen re pêşniyar bikin. Bi vî rengî, ji bo çareserkirina gelek pirsgirêkên diyabetolojiyê li Rûsyayê, tevî wan aborî, derfetên nû têne vekirin.
Lêkolîn M.I. Balabolkina et al. bandorek hogoglycemîk baş û nebûna zêdebûna çalakiya antigjenî ya di dema dermankirina dirêjkirî de bi însulînasên mirovî yên ku bi biyolojîkên navmalîn ên navmalîn re nîşan dane, nîşan da. Di binê çavdêriyê de 25 nexweş (9 jin û 16 mêr) ji temenên 25 û 58 salî ne, ku bi nexweşiya şekir 1 hene. 21 ji wan dîsan bi nexweşî ne. Hemî nexweşan mêtîngerên mirovî wergirtine: Actrapid NM, Monotard NM, Protafan NM an Humulin R û Humulin NPH bi dozek 43.2 ± 10.8 U (medîn 42 U), an 0.6 ± 0.12 U / kg giraniya laş, rojê carekê. Glycemia û HbA1c ji yên ku bi terapiya însulînê ya hilberînerên biyanî hatine wergirtin bihevra bûn. Nivîskar diyar kir ku titnê ku antîpotîzanên li hember însulînê ya malê hema hema bêveng dimîne dimîne. Ger asta antî-însulîn li serum (metoda radioimmunolojîk hate bikar anîn) di nexweşan de berî ku veguheztina insulinsên navmalîn bû 19.048 6.77% (medîn - 15.3%), hingê heya dawiya xwendinê - 18,77 ± 6.91% (medîn - 15.5%). Li wir ne ketoacidosis, reaksiyonên alerjîk, û episodes hîpoglycemiya ku tedbîrên dermankirinê yên din hewce dike. Di vê rewşê de, dozaja rojane ya însulînê bi cûrbecûr ciyawaziya dozê ya rojane ya însulînê ya ku berî destpêkirina lêkolînê hatî wergirtin, yekeyên 8.151 41.16 ((medîn - 44 yekîneyên), an yekîneyên 0,59 ± 0,07 / kg ji giraniya laş.
Balkêş e ku lêkolîn li ser berhevoka bandora şekir-kêmkirina Rinsulin R û Actrapid, Rinsulin NPH û Protafan li 18 nexweşên bi şekir 2 di praktîkê klînîkî de, ji hêla A.A. Kalinnikova et al. . Sêwirana xwendinê yek, paşeroj, bi çalak tê kontrol kirin. Wekî destwerdanê, yekgirtina subkansiyonê ya Rinsulin R û Rinsulin NPH di dozên standard de hatine nirxandin. Wekî kontrola - danasîna Actrapid û Protafan di dozên mîna û şêwazê rêveberiyê de. Pîvan ji bo berhevdanê guherîna glycemia piştî injeksiyonê li gorî nirxên bingehîn e. Ji ber ku çalakiya însulînê di her nexweş de hat nirxandin û analîz bi rêbazê berhevdana palêz ve hate kirin, taybetmendiyên destpêkê yên nexweşan ji bo her însulînê yek bûn û nekarin bandorê li bandoriya wan bikin. Cûdahiyên girîng ên di bandora kêmkirina şekirê de ji însulînan re ku rêveberiyek yekane ya jêrzemînê ye nehatiye saz kirin. Nivîskaran encam dan: Dema ku Rinsulin NPH û Rinsulin P ji cûreyên din ên însulînê re têne veguhastin, heman doz û heman şêwazên rêveberiyê jî dikarin bi sererastkirina paşê li gorî encamên xweser bêne bikar anîn.
Nexweşiya zû ya şekir 2 û diyarkirina bi demane ya dermankirina însulînê ve dibe sedema baştirkirina girîng a kontrolkirina glycemic û, wekî encam, parastina rezerva fonksiyonê ya hucreyên beta pancreatic. Bandorên kêrhatî yên kontrola glycemicê ya zehfî ji bo demek dirêj ve dravdike û dom dike. Kontrola glycemîkî ya teng bêyî zêdebûna xetera hîpoglycemia tenê riya ku pêşîgirtin an derengkirina pêşveçûnên giran ên vaskal ên şekir e. Ji bilî vê yekê, hilbijartina dermankirina kêmkirina şekirê divê li ser bingehek kesane û, li gorî vê yekê, asta armancek takekesî ya HbA1c. Berî her tiştî, divê meriv di temenê nexweş de, hêviya jiyanê, hebûna tevliheviyên giran, xetera pêşxistina hîpoglikemiya giran hay bike. Li gorî encamên lêkolînê, enstrumanên navxweyî pir bi bandor û ewledar in.
Asta Insulînê ya Diyabetê
 Cûreyên herî gelemperî yên nexweşiya diyabetîk ev in:
Cûreyên herî gelemperî yên nexweşiya diyabetîk ev in:
- 1-yê
- 2nd
- gestational (rewşek hyperglycemia ku di dema ducaniyê de pêşve dibe, bi gelemperî, ew piştî zayînê zarokî derbas dibe).
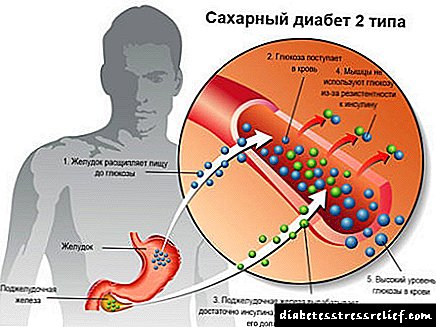
Bi nexweşiya cûreyek yekem, pankreas di hilberîna însulînê de bi qasê ku ji laş re têr dike (ji sedî 20 kêmtir) hilberînê dide. Wekî encama vê yekê, glukoz nayê hilweşandin, hilweşandin, ew rewşek hîperglycemia provoke dike.
Eşkere ye ku di vê rewşê de ceribandinek xwîna însulînê pêngavek pêdivî ye ku ji bo tespîtê bike. Ew ne tenê alîkar dike ku nexweşî nas bike, lê di heman demê de ji nexweşan re dermanek taybetî ya hormone ya ku di laş de jî nebe jî diyar dike. Already digel vê yekê di hişê xwe de, mûzekek însulînê tête hilbijartin, rojane rêkûpêk û parêz tête çêkirin, û gelek aliyên din ên girîng ên dermankirinê têne biryar kirin.
Di şekirê şekir 2 de, însulîn bi hêjayên bes tête hilberandin, lê hucre, ji ber yek an sedemek din, ji wê re berbiçav dibin. Encam: sugarekir hîn jî nayê xwar kirin, asta wê bilind bibe. Ji bo ku berxwedana însulînê hilweşîne, pankreas dest pê dike ku hê bêtir hormonek giringtir hilberîne, hêjahiya wê zêde dibe. Di vê astê de ne nîşanên overabundance glukozê hene. Ji ber vê yekê, testa hormonê pir girîng e.
Karê ziravî bi demê re hucreyên gland kêm dibe, qonaxek nû ya nexweşî dest pê dike: naveroka ku ji hêla wê ve hatî hilberandin ne bes e. Wekî qaîde, di rewşên wiha de, injeksiyonek hormonî ji bo nexweşek ku bi nexweşiya endokrîkî ya serbixwe ya însulînê ve tê şandin.
Naha giringiya testa xwîna kedê ya destnîşankirî diyar e. Werin em hîn bêtir fêr bibin ka encamên wê çi ne.
Nîşaneyên ji bo karanîna
Nîşana bingehîn û tenê ji bo girtina dermanê komek patholojiyên endokrîn e ku bi têkbirina kêmkirina şekirê ve têkildar û piştre jî pêşxistina hyperglycemia.
Insinsên Rinsulin R ji bo nexweşên bi şekir 1 û celeb 2 tê diyarkirin. Ev tête diyarkirin heke şekirê tip 2 di qonaxa berxwedanê de ye ji bo kêmkirina dermanên kêmkirina glukozê yên synthetic.
Dema ku dermankirina hevbeş pêk tê, derman bi berxwedana parçeyek ji van dermanan bikar tê. Ew ji bo nexweşîyek bi şaşî tête şandin, ku qursa diyabetê tevlihev dike.
Rinsulin P ji bo jinên ducanî yên bi tipa 2 di diyabetî de têne derman kirin, û dema ku nexweşî bi dekompensasyona metabolîzma karbohîdartan re jî tê şandin.
Derman li her sê meha ducaniyê tê destûr kirin. Bûyera çalak nekişîne ser astengiya placental. Ew digel pitikê bi şîrê dayikê re derbas nabe, ji ber vê yekê, dermanê destûr tê dayin ku ji hêla jinên ku dayikê têne şandin.
Form û pêkve berde
Rinsulin P - çareseriya ji bo înşeatê. Di penêrê sîrinca RinAstra de peyda dibe. Di pakêtê de 5 heb hene. Di yek pincarê de - 3 ml hilberê.

Derman tê çêkirin, têxin nav şûşeyên qelew. Vebûna navîn - 10 ml.
Forma sêyemîn serbestberdana 3 ml kartolên gîlekê yên bihêz e.
Elementera çalak a sereke însulîneya mirov e. Ew di kîjan formê de derman hate bikirin, ne girîng e, 100 ml di 1 ml çareseriyê de tê de hene.
Bihayê Rinsulin P piçûk e. Ji hêla derman ve hatî firotin.
Rêbernameyên ji bo karanîna
Injection bi sê awayan gengaz e. Injectionixulandin bi rengek intramuskular, intravenous û subkutan pêk tê. Vebijara paşîn bêhtir bi gelemperî ji hêla diyabetîkan ve tête kirin.
Inandinî di nav tûj, dest, abû an destikê de têne çêkirin. Divê cîhên ji bo rêveberiya narkotîkê bêne guhertin.

Vê pilana karanîna Rinsulin P ji dejenerasyonê rûnê dûr dike. Ew bi rêveberiya dermanê ya dermanê li yek deverê re pêş dikeve.
Bi enfeksiyonên xwerû, hişyarîya giran bicîh bînin. Xetera mezin a ketina nav behra xwînê.
Rêbernameya ji bo bikaranîna narkotîkê Rinsulin R:
- Berî vexwarinê karbohîdartek tête çêkirin nîv saetê tê çêkirin.
- Berî înşeatê, di binê sîrikan de sîrikê germ bikin.
- Pirjimarbûna karanîna dermanê di dermankirina tenê wî de - 3 r / rojê. Pir bijîşk 5-6 carî dermanê bikar tînin. Bikaranîna dubare di dozek rojane de ku ji 0.6 IU / kg zêde ye tê pêşniyar kirin.
- Bi gelemperî bi rinsulin NPH re tête tête kirin, ji ber ku dermanê yekem insulasyona kurt e. Mînak, çêtir e ku meriv şevê dermanek duyemîn bikar bîne.
- Berî karanîna viyalan û sîrwanan bişirînin. Pêdivî ye ku pişkên spî yên di konteynerê de ne diyar be.
- Berî danasîna hewceyek pêdivî ye ku malperek çermê were paqij kirin. Bi tiliya til û pêşiya çepê, çermê çermê berhev bikin, û bi destê rastê pêdiviya însulînê li deverek 45 derece bicîh bikin. Pêdivî ye ku tîrêjê yekser vekişîne. Pêdivî ye ku meriv 6 caran di binê çermê de pêdivî bihêle da ku derman bi tevahî were danîn.
Jmze bi sorgulek însulînê ya taybetî re tê kirin. Hûn nikarin wê ji nû ve bikar bînin. Syrirnexek gelemperî nabe ku were bikar anîn, ji ber ku mêjiyê zikê dê li yek deverê bisekine, û ne gengaz e ku ew cîhê înşeatê were masekirin.
Pêwîstek însulînê destûrê dide ku derman li kûrahiya kûrahiyê têxe bin bandorê û li yek cîhek nabe.
Bandorên aliyê
Rinsulin P dermanek aram e ku li gorî dermanê bijîjkî tê girtin û li gorî doseya diyarkirî tête girtin.
Pir nexweşên ku dermanê kirînê ji bandorên alîgirî gilî dikin. Hin ji wan derman hewce nake. Digel demê reaksiyonên neyênî winda dibin.

Van reaksiyonên neyînî ev in:
- migrene
- dizî
- kûrbûna dîtbarî kêm kir (di destpêka dermankirinê de li her nexweşê duyemîn) tê dîtin,
- hyperhidrosis
- birçîbûna giran
- qeşmeran (tewra jî di hewa germ de).
Di nav reaksiyonên ne-xeternak de, sorbûn tê diyar kirin ku dema ku kelemek bi xwînê rehet dibe, tê xuyang kirin. Itikilandin dikare li cîhê înşikê çêbibe, ku piştî demjimêr 8-12 winda dibe.
Lêbelê, hin bandorên aliyê neyê jibîrkirin. Ew dikarin bibin sedema tevliheviyên giran.
Mînakî, ew hemî bi hişmendiyek çerm dest pê dike. Di rastiyê de, ew xwediyê ti pirsgirêkên din ji hêla estetîkî ve nake. Bi domandina dermanê, rehsê gelemperî li gûzek hişk dibe. Edeniya Quincke pêşve dibe, taybetmendî bi werimîna girseyî ya çerm, mûjeya adipose û mîkroşên mukozê.
Piştî ku karanîna narkotîkê bi dawî bû, li benda şikandina nîşanan û berdewamkirina qursa dermankirinê, dibe ku şokek anaphylactic pêşve bibe. Vê rewşê tenê piştî têkiliya dubare bi alergen ve tête.

Jê tevliheviyên herî giran ên dewleta hîpoglycemîk tremors, palpitations dil û pêşveçûna koma hypoglycemic e.
Kifşkirina her bandorên alîgirî ev e ku meriv doktorek bibîne. Li gel episodesên windabûna hişmendiyê - bi ambûlansê gazî bikin, hemî dermanan berhev bikin da ku bijîjkan fêm bikin ka pirsgirêk çi ye, heke di dema hatina wan de nexweş dîsa felç bibe.
Li gorî lêkolînên li ser nexweşên diyabetê, Rinsulin P baş dixebite, lê bandorên alîgiran piştî yekem bikaranîna dermanê xuya dibin.
Analogên Rinsulin R: Actrapid, Biosulin R, Vozulim R, Gansulin R, Gensulin R, odemê Humodar R 100, Insukar R, Insulin recombinant mirov.
Doktor anagiran vedigire ger dermanê ku berê diyar nekiribû arîkar an jî bandorên გვერდიê çêdikir. Derman xwedî taybetmendiyek dosage û serîlêdanê ye, agahdarî di rêwerzan de têne destnîşan kirin.
Analogî dermanên ku bi bandora laşê re mîna hev in û pêkhatên heman çalak hene.
Contraindications
Li hember karanîna derman çend hindik hene. Derman ji bo nexweşên bi bîhnfirehiya kesane ya bi însulînê an pêkhatiyek din qedexe ye.

Divê bi nexweşên hîpoglycemia re pêşniyar nekin. Ev rewşek e ku şekirê xwînê bi 3,5 mmol / L kêm dibe. Hîpoglycemia sindromek klînîkî ya rind e ku bi çalakkirina pergala nervê ya sempatîk û bêhêziya pergala nervê ya navendî ve tête hesibandin.
Vê rewşê li ser şiyana ajotinê û xebata bi mekanîzmayên din re bandor dike. Ew dibe ku encama sereke ne ku pejirandin qedexe ye, lê di heman demê de navîn be. Ew e - zêde dozek.
Rêbernameyên taybetî
Rêbernameyên ji bo derman dermanên taybetî destnîşan dikin. Ew li ser nexweşên pîr, zarok û nexweşên bi reçeteya xebitîna renal û hepatîk re têkildar dibin.
Kesên wusa pêdivî ye ku dermanên ku ji hêla bijîjkan ve hatî destnîşan kirin şert bi rêve bibin. Hûn nikarin ji qursa dermankirinê dûr bibin, wekî din tevlihevî çênabe.

Nexweşên di pîr de divê rewşa wan a tenduristî ji nêz ve bişopînin û, di her rewşê de ku bertekên neyînî hebin, bi bijîşk re bişêwirin. Tewra bi serêş û birînan. Divê bijîşk qursa dermankirinê kontrol bike û ji her tiştê ku bi nexweş re diqewime hay bibe.
Nexweşên pîr mestir in ku hîpoglikemiyê pêşve bibin, ji ber vê yekê hûn ê hewce bikin ku asta şekirê bi kontrolkirina 2-4 caran rojê carekê bikin. Heke ku dermanên din têne girtin, girîng e ku meriv dermankirinê biguherîne.
Bi xebata kêmbûna kezebê û gurçikan, nexweşan hewceyê sererastkirina ducarî ya pirtirîn. Pîvana pîvandina glukoza xwînê her ku diçe pir zêde dibe.
Divê hûn hişyar bin ku hin dermanan hewceyê însulînê bandor dikin. Di serêdana bijîşk de, girîng e ku meriv li ser hemî dermanên hatine girtin, dosage û dirêjahiya dermankirinê biaxive. Li ser vê bingehê, doktor dê qursa xweştirîn ya terapiyê hilbijêrin.
Dermanên bihêzkirina însulînê: fînansên anhydrase karbonhîdal, clofibrate, pêkhateyên etanolê, dermanên bingeha lîtium, ketoconazole yên din.
Dermanên ku bandora hîpoglyememiyê qels dike: estrojen, Heparin, Danazole, Morphine, nîkotîn, hormonên tîrîdê-xwedan iodine.
Insnsulînasyona mirovî ya kinik, dema ku dosage tê dîtin, asta şekirê kêm dike. Derman li gorî rêwerzan bi hişkî bikar bînin, bêyî ku dosage li ser xwe diguhezin. Heke bandor tune be, bijîşk bişêwirin.
Rêjeya însulînê di nav xwînê de
 Yekem tiştê ku tê kirin ev e ku meriv bi vê materyalê fam bike. Insulîn hormonek e ku, wekî ku em jixwe dizanin, di pankreasê de tê hilberandin. Hucreyên betayê ku di cîhaza îsotê ya Langerhans-ê de cih digirin, berpirsiyariya hilberîna wê ne. Materyalek katalîzator e ku ji bo rûnê laşê bi enerjiyê ve ye.
Yekem tiştê ku tê kirin ev e ku meriv bi vê materyalê fam bike. Insulîn hormonek e ku, wekî ku em jixwe dizanin, di pankreasê de tê hilberandin. Hucreyên betayê ku di cîhaza îsotê ya Langerhans-ê de cih digirin, berpirsiyariya hilberîna wê ne. Materyalek katalîzator e ku ji bo rûnê laşê bi enerjiyê ve ye.
Hucre xwedî receptorên hormonî-bersivdar hene. Gava ku îşaretek bistînin, ew kanalên ji bo glukozê vekin. Bi vî rengî, çavkaniyek girîng a enerjiyê hiltîne.
Hestbûna însulînê di laş de bi domdarî diguheze. Ev dibe sedem ku di demên cûda de cûreyek cûda hewce ye. Di navbera xwarinan de, ev hejmar piçûk e, her weha di dema xew de ye. Ev çêkirina hilberîna hormonê ya paşîn e, ku hewce ye ku balê bikişîne ser çalakiya nermalava din a însulasyona - glukagon, ku asta glukozê di xwînê de zêde dike.
Dema ku em xwarinê dibînin, ew bîhn dikin, sekinandina însulînê dest pê dike û zêde dibe. Dema ku xwarinê têkeve hundurê laş, glîkoz zêde dibe, ev ji bo hucreyên betayê ye ku ev madeya hîn aktîftir bike. Piştî xwarinê, asta hormonê herî zêde (pez) e.
Testên laboratîf ên ji bo asta însulînê di bîyomiyeta nexweş de li ser zikê pûç têne xebitandin. Li gorî vê, normên rojiyê jî têne qebûl kirin. Di kesek tendurist de, ew wiha ne:
- di mezinan de, wan ji 3 heya 25 mîkrojen per mîlîtan,
- li zarokan (heta 12 salî), nîşana sînorê jorîn kêm e û digihîje 20 μU / ml.
Standardên zarokan, wekî em dibînin, pir kêm in. Ev ji ber vê rastiyê ye ku parametreya însulînê ya beriya puberterê, bi vexwarinê ve girêdayî nine.
Wekî din, dema ku nexweşên ducanî û pîr (ji 60 salî mezintir) têne vekolîn, pispor bi hêla nîşanên normativek taybetî têne rêve kirin. Ji bo wan, encamên normal çêdibe ku ji encamên gelemperî qebûltir in. Ji bo dayikên bendewar, sînorê jêrîn 6 e, ya jorîn 27, ji bo mirovên 6 û 35 salî ne .Yên nîşanî standard di laboratîfên cûda de dibe ku cûda bin, ji ber vê yekê divê pispor pisporên analîzên we bixapînin.
Form, pêkhate û mekanîzmaya xebatê
"Rosinsulin" ji dermanên grûpa "faktorên hypoglycemic" re vedigire. Bi bilez û dirêjahiya çalakiyê ve girêdayî ye:
- "Rosinsulin S" bi navînek çalakiya navîn,
- "Rosinsulin R" - bi kurtahî,
- "Rosinsulin M" reaksiyonek hevbeş e ku ji% 30 insulîn rehatî û 70% însulîn-isophan pêk tê.
Dermanek însulînê ye ku bi guhartinên DNA-yê ji laşê mirov tê wergirtin. Rêbername destnîşan dikin ku prensîba çalakiyê li ser bingeha têkiliya sereke ya dermanê bi hucreyan re û pêkanîna paşê ya kompleksek însulînê ye.
Wekî encamek, pêkanîna enzymên ku ji bo pêkanîna laşê baş pêwîst e. Normalîzasyona asta şekir ji ber metabolîzma hundurîn û têgihîştina têr pêk tê.
Li gorî pisporan, encama serîlêdanê 1-2 demjimêran piştî rêveberiyê di bin çerm de tê dîtin.
"Rosinsulin" ji bo rêveberiya ku di binê çermê de sekinandin e. Alakî ji ber naveroka insulîn-isophan e.
| Substandin | Fonksiyonê tête kirin |
|---|---|
| Protamine Sulfate | Bandor û mêjûya heparînê normal dike |
| Fosphate ya dihydrogen di sodyûm | Di bedenê de hevsengiya mîneralan diparêze |
| Phenol | Ew xwedî bandorek antibacterial heye |
| Metacresol | Ew bandorên antifungal û hemostatic heye. |
| Glycerin | Ji bo belavkirina materyalan tê bikar anîn |
| Avê paqijkirî | Ew tête bikar anîn ku meriv lihevhatina hewceyê ya pêkhateyan bistîne. |
Têkiliya dermanan
Derman ji bo her celeb şekirê şekir tê destnîşan kirin, di rewşek ku bi tevahî an parçeyek berxwedanê li ser tabletên kêmkirina şekir. Her weha di şertên awarte de di diyabetîkan de li dijî paşpergaliya metabolîzma karbohîdratê û di rewşên nexweşiyên interurrent de tê bikar anîn. Lêbelê, derman ji bo hîpoglycemia û nerazîbûna kesane ji pêkhateyên wê nayê derman kirin.
Derman ji bo rêveberiya iv, v / m, s / c tête armanc kirin. Rêça rêveberiyê û dosage bi gora taybetmendiyên kesane yên nexweş ve girêdayî endokrinologist tête diyar kirin. Rêjeya navînî ya dermanê giraniya 0.5-1 IU / kg ye.
Dermanên însulînê yên kinik di 30 hûrdeman de têne rêvebirin. berî girtina xwarinên karbohîdartan. Lê pêşî, hûn li bendê bin heya ku germahiya pezkirtinê bi qasî 15 derece bilind bibe.
Di rewşa monoterapiyê de, însulînê rojek 3 - 6 car tê rêvebirin. Ger dansa rojane ji 0.6 IU / kg zêdetir e, wê hingê hûn hewce ne ku du an bêtir injeksiyon li cihên cûda têkevin.
Wekî qaîde, ajokar sc di dîwarê zikê de tê şandin. Lê înseksiyon jî dikare di nav dest, pişk û rihê de were çêkirin.
Periyodîkî, devera înşeksiyonê divê were guheztin, ku ev dê pêşiya xilasbûna lipodystrophy bigirin. Di rewşê de ku rêveberiya subkutanê ya hormonê ye, hûn hewce ne ku baldar bin da ku mêjî têkeve nav xwînê. Di heman demê de, piştî şilandinê, qada înşeatê nayê masaj kirin.
Rêvebiriya hundur / û û / m tenê di bin çavdêriya bijîşkî de mimkun e. Kartol têne bikar anîn tenê ger ku mişk bi rengek zelal û nexşandî heye, ji ber vê yekê, gava ku sedemek xuya dibe, divê çareserî neyê bikar anîn.
Hêjayî bîrxistinê ye ku karîkaturan amûrek taybetî heye ku nehêle tevliheviya naveroka wan bi cûreyên din ên însulînê re. Lê belê bi dagirtina rastîn a penêrê moşekan ew dikarin ji nû ve werin bikar anîn.

Piştî avêtinê, pêdivî ye ku pêdivî bi kapikê xwe ya derve were qewitandin û piştre were avêtin. Bi vî rengî dikare rê li ber têkçûnê bê girtin, sterîfa bête parastin û hewa nekeve hewrê û têkeve hundir.
Bandorên alîgirê têkbirinê di metabolîzma karbohîdartan de ne. Ji ber vê yekê, nîqaşên bijîşk û nexweşan rastî vê rastiyê tên ku piştî rêveberiya Rinsulin P, hîpoglycemia pêşve dibe. Ev ji hêla xerîbî, zelalkirina çerm, serêş, palpitations, tremors, birçîbûn, hyperhidrosis, dizziness, û di rewşên giran de, koda hypoglycemic di şekirê şekir de pêşve dibe.
Reaksiyonên alerjîk, wekî êşa Quincke, rasikên çerm jî mimkun e. Shockokê anafîlaktîkî, ku dikare bibe sedema mirinê, carinan dibe ku pêşve bibe.
Rosinsulin ji bo karanîna tevlihev e ku digel narkotîkên din re têkildar e.Berî ku dest bi dermankirina hevbeş bike, divê hûn bijîşkek şêwir bikin.
Doktor dê dozê bişîne û hesab bike, bi girtina danûstendina madeyên çalak. Bi hişyariyê, divê Rosinsulin bi hev re bi dermanên din re were girtin da ku glukozê xwînê normal bikin.
Zexmkirina bandora xwestinê dema ku ew bi konteynir, diuretics û antidepressants re têne girtin tê dîtin.
Pêdivîbûna jibo zindanê ji hêla doktor ve tê destnîşankirin. Sedema lêgerîna li ser analogê nebûna firotanê an hebûna contraindications e. Rêzên ji bo Rosinsulin amûrên herî maqûl ên ji bo zivirandinê destnîşan dikin. Vana شامل Biosulin, Gansulin, Protafan, Rinsulin, Humodar û Humulin. Ew qedexe ye ku meriv serbixwe li şûna parêzgerekê bigere û dest bi dermankirinê bi karanîna analogan bike.
Ezmûn çawa tê kirin?
 Wekî qaîde, ezmûnek bijîjkî tenê ji bo analîzkirina zikê valeyek teng nine. Bi gelemperî, du ceribandin têne kirin:
Wekî qaîde, ezmûnek bijîjkî tenê ji bo analîzkirina zikê valeyek teng nine. Bi gelemperî, du ceribandin têne kirin:
- li ser zikek vala
- 1.5-2 demjimêran piştî xwarinê (baca glukozê).
Divê encamên wan pir zêde ne cuda bibin, rêjeya însulînê piştî xwarinê di nav 3 û 35 yekîneyan de ye. Sedemek ji bo fikariyek cidî ev e ku nîşana zêdeyî sê caran e ku ji nirxa analîzê ya zûtir e.
Wekî din, di praktîkê tespîtkirinê de tête navgîniya provokasyonê tête bikar anîn, li gorî wî nexweş her roj şeş demjimêran bi kontrolkirina pîvanê berjewendiyê zû tê. Nirxa wê ya bilind / nizm a bêhempa pirsgirêkên pankreasê nîşan dide. Bi taybetî, şekir dibe sedema sedema.
Di heman demê de ceribandina ji bo însulînê, lêkolînek li ser mezinahiya şekirê xwînê tê lêkolîn kirin. Li gorî encamên van testan, doktor dikarin der barê rewşa nexweş de encaman derxînin.
Nîşaneyên Insulîn kêm
Digel ceribandinên laboratîfê, awayên din jî hene ku di însulînê de însulînek kêm-kêm kêm tespît bikin. Gelek nîşanên ku nîşanekekek bêhêzî ya hormonal in hene.

Nîşan kêmasiya laş di laş de mercên jêrîn hene:
- pirtirîn, hestek birçîbûnê ya bê kontrol,
- tîna neheq a giran, hişmendiya hişk û bi gelemperî,
- lerzîna lerzok
- dilên dil,
- pembûyê negotî
- tîrbûna tiliyên, devê, nasopharynx,
- bêhnok
- lêdan zêde kir
- fayandin
- bêhna depresiyon, bêhnfirehî.
Bi paradoksî, nîşaneyên zêde însulînê bi nîşanên nebawer re têkildar in. Van êrişên bêhêvî yên birçîbûn, qelsî, bîhnfirehî, bêhêzî, qirçandin, û her weha çirûskên çerm û binpêkirina pêvajoyên nûvekirinê, zêdebûna mîzê ye.
Dibe ku yek ji van nîşanan dibe sedemek fîzyolojîkî ya ku bi nexweşiyê re têkildar nebe. Lê çêtir e ku meriv careke din ji nexweşî destpê kirin muayeneyek berde.
Dermankirina şekirê însulînê
 Heke di nexweşiyek şekirokî ya yekemîn de nexweş yekser piştî ducaniyê di cihên cuda de dermanên hormonî têne şandin, wê hingê di 2yemîn diyabet de rewş hinekî cûda ye. Di qonaxên destpêkê de, wekî ku ji berê ve hatî diyarkirin, pankreas bi rengek normal, hetta zexm dixebite, ji ber ku hebûna insulîn di xwînê de di nav sînorên normal de (an jî bilindtir e). Di vê qonaxê de, dermankirina însulînê ne hewce ye, dermanên kêmkirina şekir û li şûna wan parêzek tê danîn. Bi demê re, hesin tê hilweşandin, tenê hingê hewcedariya dermanek nû çêdibe.
Heke di nexweşiyek şekirokî ya yekemîn de nexweş yekser piştî ducaniyê di cihên cuda de dermanên hormonî têne şandin, wê hingê di 2yemîn diyabet de rewş hinekî cûda ye. Di qonaxên destpêkê de, wekî ku ji berê ve hatî diyarkirin, pankreas bi rengek normal, hetta zexm dixebite, ji ber ku hebûna insulîn di xwînê de di nav sînorên normal de (an jî bilindtir e). Di vê qonaxê de, dermankirina însulînê ne hewce ye, dermanên kêmkirina şekir û li şûna wan parêzek tê danîn. Bi demê re, hesin tê hilweşandin, tenê hingê hewcedariya dermanek nû çêdibe.
Gelek nexweşên diyabetê ji ber perspektîfa dermanên birêkûpêk ditirsin. Hinek jî dermanê însulînê red dikin. Vê biryarê ji xeternaktir e, ji ber ku rewşek domdar a hîgglîcemiyê encamên nevekêşandin e.
Typesnsanên cûrbecûr yên însulînê ji bo dermankirina nexweşên diyabetê têne bikar anîn:
Bi navê, hûn dikarin diyar bikin ka çiqas zû zû deşandina dermankirî dê tevbigere: piştî 5 hûrdeman, 20, an piştî çend demjimêr. Bikaranîna dermanên wusa cihêreng di çalakiya xwe de, gengaz e ku fonksiyona normal a pankreasê bimeşîne: dermanek navîn an dirêjtir paşiya paşîn ya vegirtina însulînê, kurt an ultra-kurt (piştî xwarinê) vedike.