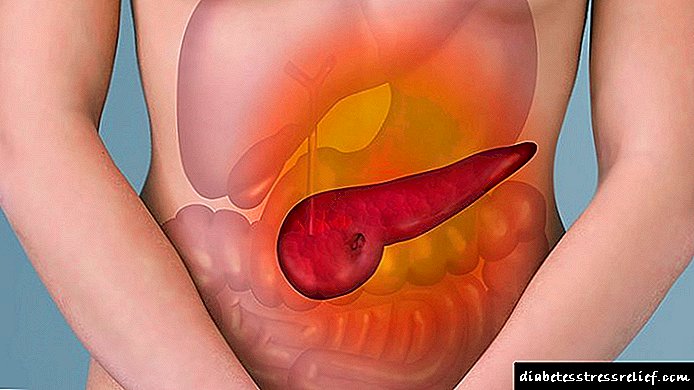
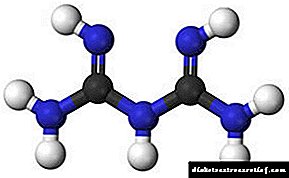
Kêmasiya însulînê ya têkildar û bêkêmasî: sedemên pêşveçûnê
Etiyolojiya şekir
DM wekî encama kêmbûna însulînê (IDDM) an kêmbûna bandorên wê (NIDDM) pêşve diçe.
Sedemên Dihokê
Kêmasiya însulînê ya bêkêmasî (kêmasiya însulînê ya bêkêmasî).Ew di bin bandora faktorên biyolojîkî, kîmyewî, xwezayî de, û her weha ziravbûna pankreasê pêk tê
Faktorên biyolojîkî
· Kêmasiyên genetîkî giravên b-hucre Langerhans. Li ser vegotina hin antigensên HLA-yê li ser têkiliya hîpoxînzînalîzmê di nexweşên bi IDDM-yê ve girêdayî girêdanek berbiçav heye. Vana glycoproteins yên alleles ên HLA-DR3, HLA - DR4, HLA - DQ, B1 ve têne kodekirin hene. Kêmasiyên genetîkî dibin sedema tevnebûna mekanîzmayên zirarê yên pankreasiya otomatîkî ya bêkêmasî (ji ber ku xuyangê xuyangê autantigens xerîb in pergala biyanîbûnê) û astek astimê ya însulînê (mînakî, dema represkirina jenosîdên ku enzîmên synthesiya însulînê vedigirin).
· Faktorên nemir. Ig, citotoksîk T-lîmfocitet, û hem jî citokîneyên ku ji hêla wan ve têne hilberandin, dikarin zirarên b-hucûdan zirarê bikin û reaksiyonên reaksiyonê yên xweseriyê destpê bikin.
Di nexweşên ku kêmbûna însulînê de, gelek celeb celebên hûrgelên taybetî têne dîtin: hîpertansiyonê cytoplazmîkî - ISA (ji îngilîzî. islet cellant autoantibody - autoantibodies to proteînên hucreyê islet), to proteînek bi girseya mêjî ya mûzîkî 64 kD, ku di nav mîkrojeya citoplazmîkî ya hucreyên b de têne dîtin. Van antîdê bi gelemperî berî ku nîşanên din ên şekir xuya dibin têne tesbît kirin. Di vê navberê de, ew di nav destpêkerên reaksiyonê de ne ku reaksiyonê antî-b-hucreya nepenî, û hem jî molekulên însulînê bixwe ne.
· Vîrustropîke heta hucreyên b: Coxsackie B4, hepatît, sorik, mirîşk, mirîşk, rûkela û yên din. Mînakî, bi rubella intrauterine re, şekir di% 20-ê de ji nû ve di zarok de çê dibe. Van vîrusan dibe sedema bandorek cytolytîk rasterast li ser hucreyên b, destpêkirina pêvajoyên imunî li dijî hucreyên b û pêşveçûna enfeksiyonê li cihên b-hucreyên giravên Langerhans - însulît.
· Materyalên toksîk ên endogjenşaneyên b-zirar dike. Ya herî "zordar" a wan aloxan e. Ew bi rengek zêde tête çêkirin wekî encama binpêkirina metabolîzma pîrîdîdîn û pêkanîna însulînê asteng dike. Ya paşîn bi hucreyên b re bi naverokek kêm-komên SH-ê (ji bo nehiştina tevlêkirina alloxan) pêwîst e.
Faktorên kîmyewî
Alloxan îsbat kir à dozên bilind ên etanol, cîtostatîk û dermanên din (mînakî, dermanê antî-mûyê streptozocîn à ) xwedan jêhatinek zêde heye ku bibe sedema şekir.
Faktorên laşî
Tê zanîn ku xuyangkirina tîrêjê dorpêçkirî (destpêkirina çalakkirina zêde ya pêvajoyên peroksîdê lîpîd), travmaya mekanîkî ji pankreasê, û fişara bi tumora wê pirê caran dibe sedema girêdana bi şekir di mirinê de-hucreyên b.
Pêvajoyên înflamatîf
Pankreatiti akût û kronîk di nêzîkê 30% ji bûyerên şekir de sedema kêmbûna însulînê ye.
Kêmbûna bandorên însulînê (kêmbûna însulînê ya têkildar) di bin bandora sedemên cewherê neuro- an psîkogjenî de, kontra-faktor, û her weha ji ber kêmasiyên di receptorên însulînê û çewisandina post-receptor a di hucreyên hedef de pêşve dibe (Fig. 9-7).
S şêwaza! Nîşe "fig-9-7" binivîse
Hêjar 9-7. Sedemên hypoinulinisma têkildar.
Sedemên herî berbiçav ên klînîkî yên hîpoxînzûlîzma têkildar wekî jêrîn in.
· Faktorên Neuro û / an derûnîn. Van faktoran bi bandorkirina neuronên nucleiên hîpotalamusê ya paşîn re, bandora xwe fam dikin, ku dibe sedema zêdebûna tansiyonê li pergalên adrenal ên sempatîk û hypothalamic-pituitary-adrenal. Vê yekê dibe sedema zêdebûna berbiçav û domdar a naveroka hormonesên hîgorekemasî yên xwînê di xwînê de: adrenalîn, norepinephrine (adrenal bi eslê xwe), glukokortîkoid û, bi encamê, kêmbûna têkildarî ya bandorên însulînê, û her weha re-pêşvexistina reaksiyonên stresê yên dirêj. Ew dibin sedema aktîvkirina pergalên adrenal ên sempatîk û hîpotalamîkî-hîpofezî-adrenal, ku dibe sedema zêdebûna naveroka xwînê li hormonên "kontra-hormonal", kecholamines, glukokortîkoid, hormonên tîrîdê.
· Ajansên dijber. Ajansên dijberiyê yên girîng faktorên jêrîn vedigirin.
à activalakbûna zêde ya hepatocyte insulinase, ev protease molekulên însulînê hîdrolî dike.
à Ig bi însulasyona endogir re.
à Asta xwînê ya hormonesên hyperglycemîk ên kontra: Katekolînam, glukagon, glukokortîkoid, STH, T3, T4, (hyper hilberîna van hormonan dikare bi tumorên li ser rehberên glangên endokrîkî yên têkildar an bi stresê dirêjtir bêne kirin).
à Astengbûna plazma ya proteînên ku bi molekulên însulînê ve girêdide zêde dibe.
· Faktorên ku dibin sedema blokkirin, hilweşandin, an kêmbûna hestiyariya receptorên însulînê.
Ev bandor ji hêla:
à Ig mimicking strukturên mêjûya însulînê. Ew bi receptorên însulînê re têkilî dikin, wan asteng dikin, bi vî rengî gihandina molekulên însulînê bi receptorê re asteng dikin.
Ig Ig, hilweşandina receptorên însulînê û / an qada peri-receptor a hucreyên hedef.
à An tepsiya girîng a însulînê, ku dibe sedema hyposensitization hucreyên hedef li hormonê.
à Hydrolases ji lysosomes têne derxistin û di hundurê û derveyî de hucreyên zirar an hilweşandî de çalak dibin (mînakî, bi hîpoxiya gelemperî, vexwarinên respirasyonê û tîrêjê).
à Radikên belaş û hilberên SPOL (mînakî, bi stresê dirêjkirî ya dubare, atherosclerosis, têkçûna kardiovaskuler).
· Nûnerên ku bi bandorên însulînê re di hucreyên hedef re têkiliyê didin. Digel herî mezin, ev ajanên ku zirarê didin mizgeftan û / an receptorên hucreyê ji bo însulînê, û di heman demê de enzîmên hucreyî jî denirin û / an hilweşînin. Activityalakiya zêde ya enzymên lysosomal, damezirandina zêde ya cureyên reaksiyonê yên oksîjenê, radîkalên azad, û hîdroperoksidên lîpîdê dikarin bibin mînakek sedemên zirarê yên mizgeftan û enzîmên hucreyê. Van û faktorên din ên pathogenîk veguhestina glukozê di nav hucreyan de, avakirina cAMP, veguhastina transmembrane ya jonên Ca 2+ û Mg 2+, ku ji bo rastkirina bandora intracellular a însulînê ne, pêwîst in.
Faktorên Xetera Dihokê
Jimareke mezin ji faktorên xetereyê ji bo diyabetê tê zanîn. Ya jêrîn girîngiya klînîkî ya herî mezin e:
Ú overweight. Obesity li zêdetirî 80% ji nexweşên bi NIDDM re têne girtin. Ev berxwedana însulînê li kezebê, adipose û tûşên armancên din ên însulînê zêde dike,
Hy hyperlipidemiya domdar û girîng. Herdu faktor hilberîna hestên kontra-hormonal û hyperglycemia hişyar dikin. Ev, di encamê de, hevberdana însulînê ji hêla b-hucreyan ve çalak dike, û rê li ber "kêmkirina" wan û zirarê digire,
Hy Hîpertansiyonê arterial, rê li ber binpêkirina mîkrokûlasyonê ya di pankreasê de,
Pêşgotina mîratî an conjenital. Gînayên HLA têne bawer kirin ku bi nexweşan re têkildar in, ku bi şekir vexwarina şekir heye. Di nexweşên bi NIDDM de, pêşbîniya diyabetê polenîkî ye. Li hebûna diyardeyê de di yek ji dêûbavan de, rêjeya zarokên wan ên nexweş li tenduristên tenduristî dikare 1: 1 be,
Reactions reaksiyonên stresê dubare kir. Ew bi zêdebûna domdar a di rêjeyên xwînê yên li ser hormonesên kontraîner re têne hev kirin.
Kombûna gelek faktorên rîskê yên ku li jor hatine gotin, 20-30 carî de tansîyona şekirê zêde dike.
Pathogenesis of diyabet
Bingeha pathogenesis ya şekir şekir an kêmasiya însulînê ya bêkêmasî ye (di nav de ku IDDM pêşve dibe) an kêmbûna bandorên însulînê (ya ku dikeve NIDDM).
Pathogenesis of diyabet wekî encama kêmbûna însulînê ya bêkêmasî (kêmasiya însulînê ya bêkêmasî)
Girêdanên sereke yên di pathogenesis de kêmbûna însulînê ya bêkêmasî di Figure 9-8 de têne destnîşan kirin.
S şêwaza! Nîşe "բրîz-9-8" binivîse
Hêjar 9-8. Girêdanên sereke di pathogenesis de kêmbûna însulasyona bêkêmasî.
Di pir rewşan de (dibe ku di her tiştî de), pathogenesis ya kêmbûna însulînê ya bêkêmasî girêdanek girîng a hevpar heye: pêvajoya xweseriya xweseriyê(Fig. 9-9). Ev pêvajoya zirardana pêşkeftî ya ji parçeya insulasyona pankreasê bi gelemperî çend salan didomîne û bi hilweşîna hêdî ya hucreyên b re re tê rêve kirin.
Nîşaneyên diyabetê, bi gelemperî, diyar dibin dema ku nêzîkê 75-80% ji hucreyên b têne hilweşandin (ew dikarin li dijî mercên cûda yên "provokasyonê" werin tesbît kirin - nexweşî, zirav, stres, bêhêzîbûna metabolîzma karbohîdartan, zêdegavî û endokrinopatiyên din). 20-25% hucreyên mayî bi gelemperî di 2-3 salên din de têne hilweşandin.
Li nexweşên ku ji ber şekir mirine, giraniya pankreasê bi navînî 40 g e (80-85 g normal e). Di vê rewşê de, gora hucreyên b-yê (di mirovên tendurist de nêzîkî 850 mg) negirîng e an nayê destnîşankirin.
S şêwaza! hêjmar "birûsk-9-9" binivîse
Hêjar 9-9. Girêdanên bingehîn ên rîtolojiya otomatîk ya xweser a şekir ya şekir.
Zencîreyên jêrîn di nav girêdanên sereke yên di mekanîzmaya pêşveçûnê de ji cureya xweya xweser a guncan a diyabetê ne: (li fig. 9-9 binêre):
Ú danasîn di laş dekesayetên bi genetîkî ve pêşnûme Carina Alien Ag. Bi gelemperî ev vîrus in, kêmtir kêm mîkrojenîzmayên din,
Ú serbestberdana antîjenê biyanî hucreyên ku antîjen pêşve dibin, kargêrkek antîgenê dimeşînin û ew bi hev re bi hîpertansiyonê HLA (pêşkeşkirin) helper T-lîmfocîter re alîkarî dikin,
Ú damezrandina ansîklopedên taybetî û lîmfocitetên çalak ên li dijî hîpertansiyonê biyanî,
Ú bandora antîpotîzmê û lîmfocitetên çalakkirî li ser hîpertansiyonê biyanî(bi tunekirin û derxistina wê ji laş re bi tevlêbûna phagocytes), û herweha strukturên antigjenîkb-cellsxwedî avahiyek wusa ya bi hîpertansiyonek biyanî. Bifikirin ku proteînek bi giraniya molekulê 64 kD dikare wekî hîpertansiyonê ya endogjenî mîna bîhnek biyanî be. Hucreyên ku bi vî rengî AH re dibin hûrgulî dibin pergala HDHD-a laş, ku ew wekî biyanî tête hesibandin. Ev fenomen wekî "bersivê xaçparêz" tê binav kirin. Di dema vê reaksiyonê de, hucreyên b têne hilweşandin, û proteînên kesane têne xerîb kirin û dibin autoantigjenîkî,
Ú peşvekirin, pêşvexistin û pêşkêşkirina lîmfocitetên her du hîpertansiyonên biyanî û jixwebergezên b-hucreya nû-avabûyî ji hêla monocytes / macrofage ve. Pêvajoya xweseriya nesaxiyê bi hevberkirin û veguhestina berbi hucreyên B-hucreyên zirav ên hîpertansiyonên HLA I û II yên hîpertansiyonê potansiyel e. Van AHs T-lîmfocitetên helper hişk dike û, di encamê de, hilberîna Ig taybetî û cihêbûna cîtotoxic T-lemfocytes. Di vê navberê de, reaksiyonên tûndî li dijî hucreyên xweyên b zêde dibin. Pîvana zirarê ya li ser amûrên Islet jî zêde dibe.
Ú koçberî herêmên b-hucreyên zirar û wêrankirî yên pankreasê fagocytes. Ew hucreyên b bi tevlêbûna enzymayên lysosome, cureyên reaksiyonê oksîjenê û peroxîdên lîpîd, radîkalên azad ên madeyên organîk, cytokines hilweşînin (mînak TNF-a, IL1),
Ú serbestberdana proteînên "biyanî" ji şaneyên b-hilweşandî yên ji bo pergala parastinê(bi gelemperî ew tenê intracellular in û di nav xwînê de nakin): şokê germê, gangliosides cytoplasmic, proinsulin,
Ú veberhênana makrofageyê ya proteînên citoplazmîkî yên gotinb-ciwan, danasîna wan û pêşkêşkirina lîmfocitet. Ev dibe sedema hilweşîna hejmareke zêde ya hucreyên b-yê, bûyera duyemîn (û paşê dubare dubare) êrişek birêkûpêk. Digel kêmbûna girseya wan di 75-80% ya normal de, "ji nişkê ve" nîşanên klînîkî yên şekir derdikevin.
Nîşaneyên çalakkirina pergala çavnebariyê ya birêkûpêkbûnê ya bi b-hucreyên b re, dibe ku bi demê re winda bibin. Her ku hucreyên b dimirin, teşwîqkirina reaksiyonê xweseriya bêpergalê kêm dibe. Bi vî rengî, asta antî-antî-tansiyonên hîpertansiyonê ya hucreyên b-ê piştî destnîşankirina yekemîn a 1-1.5 g bi girîngî kêm dibe.
Pathogenesis ya kêmbûna însulînê ya bêkêmasî ya ku ji hêla faktorên kîmyewî ve têne çêkirindi Figure 9-10 de têne destnîşan kirin.
S şêwaza! hêjmar "birûsk-9-10" binivîse
Hêjar 9-10. Girêdanên sereke yên di pathogenesis de diyabetes mellitus de di bin çalakiya dezgehên pancreatotropic kîmyewî.
Mekanîzma pêşveçûna kêmbûna însulînê ya bêkêmasî ku ji hêla faktorên fîzîkî ve hatî çêkirindi Figure 9-11 de têne destnîşan kirin.
S şêwaza! Nîşe "bira-9-11" binivîse
Hêjar 9-11. Girêdanên sereke yên di pathogenesis de diyabetes mellitus de di bin çalakiya faktorên fîzîkî ên pathogenîk de.
Pathogenesis of diyabetê wekî sedema kêmbûna bandorên însulînê (kêmbûna însulînê ya têkildar)
Pêşveçûna şekirê ji ber kêmbûna bandorên însulînê di dema normal-an jî zêdebûna synthesiya b-hucreyan de û zêdebûna wê di xwînê de pêk tê (ev vejena diyabetê wekî NIDDM tête zanîn).
Sedemên kêmbûna têkildarî ya însulînê wekî vê yekê ne..
· Faktorên nakokî.
à Insulinase. Sedemên çalakbûna zêde ya însulînazeyê dibe ku zêdebûna glukokortîkoidên xwînê û / an STH (ku bi gelemperî di nexweşên bi şekir re tê dîtin), û her weha kêmbûna zincên zinc û bakûr, ku bi gelemperî kêmkirina çalakiya însulînaziyê kêm dike. Bifikirin ku insulînas di pubertasê de ji hêla hepatocytes ve bi rengek zexmî tête çêkirin, ev mekanîzmayek yek ji wan girêdanên girîng e ku di pathogenesis de diyardeya xortan de heye.
à Enzîmên proteînolîtîk. Ew dikarin ji fonksiyonên berbiçav ên enflasyonê bibin û însulînê hilweşînin (mînakî, bi phlegmon, peritonitis, enfeksiyonê ya qada şewitandinê).
à Antibodies to insulin as protein.
à Tiştên ku bi molekulên însulînê ve girêdide û, bi vî rengî, têkiliya xwe bi receptor re asteng dike. Ew radibin fînanserên însulînê yên plasma xwezaya proteînê (mînakî, fraksiyonên ferdî yên globulîn) û b-lipoproteins. Insulîn ku bi proteînên plazma re têkildar e, çalakiya xwe di hemî teşeyan de nîşan nade, ji bilî tansiyonê felq. Di paşiya paşîn de, şertên ji bo zelalkirina molekulê proteîn û têkiliya însulînê bi receptorên taybetî têne afirandin. Kêmasiya b-LP di mîqdarek zêde de di nexweşên ku bi hilberîna hyper-hilberînê ya STH de tê dîtin. b-LP bi insulîn re kompleksek molekulek mezin çêdike, di nav kîmyayê de ku însulîn nekare têkiliyê bi receptorê xwe re bibe.
· Bandorên însulînê di nav tûşên armanc de hilweşînin an kêm bikin. Hilweşandin an kêmkirina bandora însulînê ya li ser laşa hedef tête encam kirin ku ji ber bandora hyperglycemîk a hormonên zêde - antagonîstên metabolîk ên însulînê. Di nav wan de kîtekolamîn, glukagon, glukokortîkoid, STH û hormonên tîrîdê-yodine hene. Hîgglîsemiya dirêj û girîng a hilberîna însulînê ji hêla hucreyên b-ve zêde dibe. Lêbelê, ev dibe ku ji bo normalkirina HPA-yê, wekî, ne bes be Hîperaktîvasyona dirêjkirî ya giravên pankreasîk zirarê digihîne hucreyên b.
· Bi zêdebûna berxwedana însulînê ya hucreyan. Baweriya însulînê bi rastbûna kêmbûna bandorên însulînê li asta hucreyên hedef têne destnîşankirin. Mekanîzmayên wergir û postreceptor ên vê fenomenê têne diyar kirin.
à Mekanîzmayên receptor ji bo avakirina zêdebûna berxwedana însulînê.
Ä "Paqijkirin" (girtina) receptorên însulînê yên bi wan re antên. Ya paşîn bi taybetî bi proteînên receptorên bixwe û / an devera perireceptor re reaksiyon dike. Di vê rewşê de, molekulên Ig qels dike ku bi têkiliya însulîn û receptorê wê re nekeve têkiliyê.
Ä Hyposensitization of hucreyên hedef ber bi însulînê. Ew ji hêla zêdebûna berbiçav a hûrbûna însulînê ve di xwînê û di interstitium de çê dibe.Hyposensitization of hucreyan encama zêdebûna hejmara têkîliyên însulînê yên kêm li ser qada hucreyê û / an kêmbûnek di hêjmara giştî ya receptorên însulînê de. Bi gelemperî, ev di mirovên ku ji ber êşandinê zêde dibin de, tê dîtin, ku dibe sedema hilberîna insulîn.
Ä Hilweşandin û / an guhastina lihevkirina receptor însulîn Ev dibe sedema çalakiya li dijî antîpeptor (ji hêla guherînê ve di strukturê receptorê de, ji bo nimûne, wekî encamek têkildarbûna wê bi şiklê derman an toksin, damezrandina tepkî ya radikên azad û hilberên lipoperoxide di dema hîpoxia dekêmbûna antioxidants - tocopherols, ascorbic acid, etc., kêmasiyên geneşîfrekirina polisê receptora însulînê.
à Mekanîzmayên piştî receptor ji bo avakirina zêdebûna berxwedana însulînê.
Ä Fosforilasyona kêmasiya proteînên kînase yên hucreyên armanc, ku pêvajoyên intracellular ên metabolîzma glukozê hilweşîne.
Ä Hebûna kêmasiyên di veguhestina glukozê de transmembrane di hucreyên hedef de. Veguhestina glukozê transmembranî ya nebaş di nav nexweşên bi şekir de di kombînasyona bi obezîteyê de tê tesbît kirin.
Manîfestoyên şekir
Diabetes di 2 komên têkildarî yên têkildarî de xwe vedigire:
Ú nexweşiyên metabolê. Pêdivî ye ku bîr bînin ku nexweşên bi şekir şekir nîşan dide hemî celebên metabolîzmê, û ne tenê wekî karbohîdartan, wekî navê wê diyar e,
Ú patholojiya tansiyon, organan, pergalên wan. Hem ew û hem jî rê li ber tunebûna çalakiya giring a organîzmê bi tevahî digirin.
Di nexweşiya şekir de metabolîk
Nerazîbûnên bingehîn ên metabolê yên di şekir de, di Figure 9-12 de têne destnîşan kirin.
S şêwaza! Nîşe "orx-9-12" binivîse
Hêjar 9-12. Nîşaneyên sereke yên nexweşiyên metabolê di diyabetê de.
Dîroka Zêde: 2016-11-24, Nîşan: 685 | Binpêkirina mafên xwedan
Causesi dibe sedema kêmbûna hormone di laş de?
Nîşana sereke ya kêmbûna însulînê di laş de zêdebûna asta glukozê di xwînê de ye. Ev xwe di nav cûrbecûr nîşanan de dide xuyandin. Nîşaneyên sereke yên kêmbûna însulînê di laş de ev in:
- davêjî davêjî
- tîna domdar
- tengasiya xewê
- bêhntengî bê sedem
- bêhntengî zêde kir.
 Divê bê zanîn ku însulîn hucreyan li glukozê pirtir dike. Wekî encamek, hilberîna glycogen polysaccharide zêde dibe, ku forma bingehîn a hilanîna hemî rezervên glukozê yên heyî ye.
Divê bê zanîn ku însulîn hucreyan li glukozê pirtir dike. Wekî encamek, hilberîna glycogen polysaccharide zêde dibe, ku forma bingehîn a hilanîna hemî rezervên glukozê yên heyî ye.
Pêdivî ye ku hûn fam bikin ku kêmbûna însulînê ji ber hilberîna têr a vê hormonê pêk tê. Du heb celebên sereke yên kêmbûna van hene. Her yek ji wan dê li jêr bi berfirehî were vegotin. Vê girîng e ku fêm bikin ku ji bo her celebek taybetî ya şekir, kêmbûna xweya hormonê ya xwe tête hesibandin. Bifikirin, dema tespîtkirina şekir asta pêşîn, hebûna bêkêmasî ya bêkêmasî tête hesibandin. Di vê rewşê de, hûn nekarin bêyî injeksiyonek vê hormonê bikin.
Piştî pêşveçûna kêmbûna însulînê ya bêkêmasî, hema hema ne gengaz e ku hûn pêvajoya xwezayî ya hilberîna însulînê sererast bikin. Nexweşan ji bo şilavê anormalek anormal şandin, û ew vedigirin yekînek domdar.
Bi vê tespîtê, girîng e ku meriv parêzek rast bişopîne û rêyek jiyanek tendurist rêve bibe.
Cûreyên kêmbûna însulînê
Wekî ku li jor behs kir, gelek cûreyên têkbirinê hene:
- pancreatic
- ne pancreatic.
Di gava yekem de, ew wekî encama hin guhertinên ku di pankreasê de, di hucreyên wê de pêk tê, derdikeve. Di rewşa duyem de, xapîngek di pankreasê de dibe ku sedemên nexweşiyê neyê hesibandin.
Bi gelemperî, kêmbûna celebê duyemîn di nexweşên ku bi nexweşiya şekir 2 diçin de tê dîtin. Di mellitusê şêweyê duyemîn de, ne pêdivî ye ku dozek zêde ya însulînê li laş bête danîn, pankreas wê bi têra xwe têra xwe hilberîne. Li gel kêmbûna însulînê bi rengek pankreatîkî, rewş bi gelemperî çêdibe ku hormona însulînê bi pir zêde tê veqetandin, lê hucre û tansiyon wê baş nagirin.
Kezebûna pankreasê ji hêla hin guhertinên patholojîk ên di hucreyên beta ên glandê ve dibe, ku dibin sedem ku van hucre hevberdana hormonê rawestînin an jî gelek kêm bikin. Guherînên patholojîk di avahiyên hucreyên beta de sedema sedema pêşveçûna şekirê şekir 1 di mirovan de, ku bi însulînê ve girêdayî ye.
Kêmasiya însulînê ya hêj di nexweşiya şekir 1 de pêk tê, û kêmasiya têkildar a însulînê bi piranî li nexweşên ku bi şekir 2 in.
Sedemên sereke yên pêşkeftina nexweşî çi ne?
Diyar e ku guhertinên bi vî rengî çêdibin. Vê rewşê tê pêş guhartinên ku di laşê her kesê de çêdibe. Li ser vê bingehê, sedema pêşkeftina kêmbûna însulînê wiha tê hesibandin:
- Hezar mixabin, nemaze eger di nav malbatê de xizmên ku ji ber nexweşiya şekir ketibûn hebûn.
- Pêdivî ye ku pêvajoyên înflamatuar di pankreasê de û pişka gallê.
- Hemî cûreyên birînên pankreasê, ji bo nimûne, her operasyonên li ser vê organê.
- Guherînên sklerotîk ên di navbênê de, ew dibin sedema binpêkirina prosesê de û dibe ku di nav organê de bixwe re têkeniyek çêbibe.
- Dibe ku rewşek bi vî rengî ji ber syntetîzasyona neheq a enziman pêk were.
- Sedemek din a kronîk dikare her nexweşiyek kronîk be, ku, di encamê de, dibe sedema lawazbûna bihêz a laşparêziya mirov.
- Divê em ji bîr nekin ku her stres an şikestina nervê dikare bibe sedema pêşveçûna kêmbûna însulînê di laş de.
- Activityalakiya laşî ya berbiçav an jî, berevajî, guhertinek berbiçav a di jiyana zindî ya çalak de ji ya yekî sedentent.
- Her neoplazmî di pankreasê de jî dikare bibe sedema pêşveçûna nîşanek wusa.
Vê girîng e ku fêm bikin ku ger zinc û proteînan di laş de ne bes in, lê hesin, berevajiyê, pir zêde ye, wê hingê rewşek çê dibe dema ku insulîn têr nebe. Vê rewşê bi rengek hêsan tête diyar kirin, tewre ev e ku zinc, û hem jî hejmarek hêmanên din, têkildarî dravkirina însulînê di xwînê de, û her weha veguhastina wê ya rastîn a xwînê. Welê, heke ew di laşê de pir piçûktir e, wê hingê diyar e ku kêmasiya însulînê heye an jî ew bi hêsanî têkeve nav xwînê û karên xwe yên bilez bicîh nagire.
Ger em li ser hesin bipeyivin, wê hingê pir zêde di laş de ji bo tenduristiyê jî ne pir baş e. Tişt ev e ku ew barê giran li laş heye. Wekî encamek, di kêmasiya syntulasyona însulînê de heye.
Laş, bê guman, ew bi tevahî ji holê rakirina wê diqede, lê têr nake ku hemû pêvajoyên di asta guncayî de pêk werin.
Nîşaneyên kêmbûna însulînê
 Yek nîşanek herî girîng e ku pêşniyar dike ku ev nexweş kêmbûna însulînê heye. Ev, bê guman, asta glîkozek zêde dibe. Bi gotinên din, vê rewşê jê re dibêjin hyperglycemia. Ya herî xirab ev e ku ev semptom xwe nîşan dide di heman demê de qonaxa şekir di astekê de ye ku injeksiyonên însulînê bi hêsanî nikare.
Yek nîşanek herî girîng e ku pêşniyar dike ku ev nexweş kêmbûna însulînê heye. Ev, bê guman, asta glîkozek zêde dibe. Bi gotinên din, vê rewşê jê re dibêjin hyperglycemia. Ya herî xirab ev e ku ev semptom xwe nîşan dide di heman demê de qonaxa şekir di astekê de ye ku injeksiyonên însulînê bi hêsanî nikare.
Her çend nîşanên din jî hene ku ev jî pêşniyar dikin ku mirov kêmasiyek berbiçav a însulînê heye. Van nîşaneyan ev in:
- Urination gelek caran, di heman demê de bi şev hewar teng dibe.
- Hestîna tînê ya domdar, di roja ku nexweş dikare heta sê lître mûçê vexwe.
- Skinertê çermê xirabtir dibe.
- Balindiya parçeyî mimkun e.
- Xerabûna dîtî.
- Swofilkirina gurmên.
- Bi birînên giran li ser laş dimîne.
Vê girîng e ku fêm bikin ku heke hûn dest bi dermankirinê bi demê re nekin, hingê dibe ku xeterek kumaya diyabetê hebe. Ew taybetmendî ye ji bo nexweşên ku bi şeklê şekir 1 in û pê re nahêlin enzîlên însulînê.
Ji bo ku encamên weha negirin, bes e ku bi rêkûpêk werin lêkolîn kirin li endokrinologist herêmî, û her weha pîvandina asta glukozê di xwînê de.
Heke ew dest bi germbûnê dike, nemaze, di asta deh mmol / l an jî pirtir e, wê hingê bi lez hewce dike ku dest bi dermankirinê bikin.
Whyima kêmbûna însulînê çêdibe?
Sedema yekemîn ku kêmasiya însulînê çêdibe wekî binpêkirina pêvajoyên metabolê di laş de tê hesibandin. Piraniya nexweşan xwedan mêldariyek bi vî rengî ya binpêkirinê ne û, ji bilî vê yekê, şêwazek jiyanek çewt rê didin. Wekî encamek, şekir pêş dikeve.
Sedemên sereke ku kêmbûna însulînê dest bi pêşveçûnê dike, wiha ne:
- Pir zêde xwarin ku bi karbohîdartan re xweş e.
- Di vê rewşê de dema ku bijîşkê dermanek ku şekir kêm dike, û nexweş ji bîr kir ku wê bavêje, hyperglycemia dikare pêk were.
- Stres
- Orereating.
- Pêvajoyên înflamatuar û enfeksiyonên din.
Girîng e ku hûn bizanin ka çi encamên dibe ku heke hûn bi demê dest bi dermankirinê nekin. Yek ji encamên sereke fikra kumê ye. Lê di heman demê de aliyên neyînî yên din jî hene ku dikare jî pêk were, mînakî ketoacidosis. Di vê rewşê de, zêde zêde aceton di mîzê de nexşandî ye.
Her weha divê were zanîn ku nîşanên wisa dikarin di zarok de jî çêbibin. Tenê zarok van demên dijwar tecrûbir dikin. Ev dibe sedem ku, berevajiyê mezinan, ew nekarin serbixwe asta şekirê di laşê xwe de kontrol bikin, ew nîşanên fêm nakin, ji ber vê yekê, ew dikarin hin nîşanên eşkere yên hyperglycemia di şekirê şekir 2 de winda bikin.
Divê hûn her dem bi bîr bînin ku xeter dikare di her kêliyê de çêbibe heke pitik di şûnda xwarina şekir de 6.5 mmol / l berî xwarinê an 8.9 piştî xwarinê hebe.
Bi taybetî divê bi baldarî were şopandin tenduristiya zarokên ku ji ber nexweşiyên cûda yên enfeksiyonê hatine kişandin an heke giraniya zarok di dema zayînê de ji kîlogramên yekê û yekê ne zêdetir bû.
Ger rewş bi tevahî krîtîk be, wê hingê bê hemwelatiyên di mejî an edema giran a laş de bêne tomarkirin. Ji ber vê yekê divê dêûbav pitikê fêr bibin ku çavdêriya xweya xwarinê bikin û ji bo wî hemû çalakiya laşî ya pêwîst, û hem jî parêza rastîn rêxistin bikin.
Wheni ku hûn naskirina hyperglycemia divê hûn bizanibin çi ye?
 Wekî ku me li jor behs kir, kêmasiya însulînê di laş de dibe sedem ku şekirê xwînê gelek caran zêde bibe. Li dijî vê paşîn, hyperglycemia dibe. She wê, wekî ku hûn dizanin, rê li ber koma vedike.
Wekî ku me li jor behs kir, kêmasiya însulînê di laş de dibe sedem ku şekirê xwînê gelek caran zêde bibe. Li dijî vê paşîn, hyperglycemia dibe. She wê, wekî ku hûn dizanin, rê li ber koma vedike.
Lê, di nav tiştên din de, hyperglycemia jî beşdarî vê rastiyê dibe ku ava zêde ya ku di laşê de peyda dibe di cih de têkeve nav xwînê rasterast ji tûran.
Wekî encamek, tansiyon bêyî zuwa nermîner bimînin, ji ber vê yekê mirov dest bi tûjê hişk dike. Wekî din, çerm dest pê dike û zuwa dibe, por û nîsk xirab dibin.
Bi hyperglycemia, urinalysis dê hebûna şekirê nîşan bide.
Bê guman, hemî encamên vê yekê dikarin xilas bibin. Lê tenê heke hûn dest bi wextê vê dermanê bikin. Pêvajoya dermankirinê wiha ye:
- Nasnameya bêkêmasî ya nexweşî.
- Damezrandina asta nexweşî, bi taybetî jî celebê diyabetê.
- Tespîtkirina tespîtên zêde û her bandorên aliyê mimkun,
- Dermanên ji bo dermankirinê derman dikin.
Heke her tişt bi sê xalên yekem eşkere ye, wê hingê divê hûrgulî bi berfirehî were vegotin. Heke asta nexweşî hewce nake ku randevûyên însulînê yên însulînê, yên ku di laş de têne vegirtin, hingê hûn dikarin li ser amadekariyên tabletê bisekinin. Bê guman, êdî ew bêwate nabe ku navê dermanan nav bikin, ji ber ku tenê bijîjk ji wan re derman dike, û divê hûn dest nekevin wan bêyî dermanê wî.
Rêbazên alternatîf ên dermankirinê
 Bê guman, ji bilî dermanan, di rêbazên cûda yên alternatîf de jî di tedawiya vê nexweşiyê de baş dibe alîkar. Lê, bê guman, ew bi tenê dikarin bi dermankirina sereke re bêne hev kirin, hûn ne gerek ew rastiyê bawer bikin ku ew dikarin bi tevahî terapiya dermanê bi cîh bikin.
Bê guman, ji bilî dermanan, di rêbazên cûda yên alternatîf de jî di tedawiya vê nexweşiyê de baş dibe alîkar. Lê, bê guman, ew bi tenê dikarin bi dermankirina sereke re bêne hev kirin, hûn ne gerek ew rastiyê bawer bikin ku ew dikarin bi tevahî terapiya dermanê bi cîh bikin.
Mînakî, ew zirarê nade ku tevlî perwerdehiya laşî bibe. Exerciseêwaza rast dikare karibe pêvajoyê hilberîna însulînê sererast bike. Activityalakiyek fîzîkî ya weha dê di warê kêmbûna giran de jî beşdar bibe. Di qonaxa duyemîn a şekir de, nexweş bi gelemperî nîşaniyek neyînî wekî kezebê ne.
Ji hev veqetandî, hûn hewce ne ku hûn li ser ziwanî bisekinin. Namî, nebatê zirav. Ew çêtirîn e ku rojê bi qasî pênc carî bixwe, piçûk piçûktir be.
Girîng e ku meriv bi qasî karbohîdratên ku di xwarin û çalakiya laşî de têne belav kirin belav bikin.
Doktor pêşniyar dikin ku parêzek wiha bişopînin:
- Bi tevahî xwarina şîrîn derxînin (çêtir e ku hûn xwarinên ku şekirê naxwînin bixwin, lê sorbitol an xylitol û dermanên din).
- Pêdivî ye ku hûn xwe bi xwarinên dirûnê bi sînor bikin.
- Xwarinên firin jî xirab in.
- Heman tişt ji bo brodên goştê hişk diçin.
Hemî hilberên ku vîtamîn A, B, C, û hem jî yên ku ji proteînan dewlemend in, dê bikêrhatî bin. Welê, ji bîr nekin ku parêzvan dikare:
Ger em di derbarê dermanê kevneşopî de biaxivin, wê hingê brînên ku ji nebatên wekî barberry, kovîreş, kuncî, sorrel û çêjê magnolia yê Chineseînî xweş têt.
Heke şekir di qonaxên destpêkê yên pêşveçûnê de ye, wê hingê şopandina parêzek baş û domandina jiyanek tendurist dê pêvajoya xwezayî ya hilberîna însulînê sererast bikin. There di vî warî de îhtîmala pêşxistina qonaxek nû ya nexweşiyê kêm bikin.
Meriv çawa zû zû rewşek xirabtir nas bike?
Hyperglycemia yek ji wan bandorên herî dijwar ê kêmasiya însulînê ye. The zû zûtir tête pejirandin ku ev xirabtir bibe, zûtir dê gengaz be ku rewşê rast bike û jiyana nexweşan xilas bike.
Nîşeyên sereke yên fîzolojolojî têne hesibandin:
- dizek giran,
- çermê çerm,
- xwarina giran
- nexweş pir westiyayî ye
- tirsonek dest pê dike
- vîzyon bi rengek berbiçav xirab dibe,
- dibe ku qerisîn dest pê bike
- hestek birçî heye,
- palpitations.
Nîşana herî xirab kama ye. Di vê rewşê de, nexweşxaneya bilez a nexweş û pejirandina tedbîrên lezgîn ên lezgîn hewce dike.
Tişta herî dijwar ew e ku meriv rewşek wusa ji bo mirovên yekane bike. Heke ew nizanin ku ew bi kêmbûna însulînê ve dikişînin, wê demê xirabiyek weha çêdibe ku di her demê de çêbibe. Girîng e ku di vê rewşê de kesek nêzê xwe hebe ku dikare alîkariya wan bike û gazî ambûlansê bikin. Heke kes li ser xwe ye, hingê hûn hewce ne ku hûn di nîşana yekem de biceribînin, bijîşk bang bikin.
Lê, bê guman, ji bo pêşîgirtina vê rewşê, çêtir e ku bi rêkûpêk ezmûnek pispor bête kirin û hebûna her cûrên cûrbecûr di tenduristiya we de bêne nas kirin. Ew di vê rewşê de ye ku dikare ji tevliheviyên giran were derxistin. Vîdyoya ku di vê gotarê de dê her tiştî di derheqê însulînê de bibêje.