Indeksa Berxwedana Insulîn û HOMA-IR
texmîn kirin (profîla xwendina glukozê ya lezgîn û însulînê ye.
Rêbaza herî gelemperî ji bo nirxandina berxwedana însulînê ya bi destnîşankirina rêjeya bingehîn (zûtirîn) ya glukozê û însulînê ve girêdayî ye.
Lêkolîn bi hişk li ser zikê vala têne girtin, piştî demjimêrkek 8-12-demjimêr a zûtirîn şev. Profîl bi nîşanekan dikeve:
- glîkoz
- însulîn
- HOMA-IR nîşana berxwedana însulînê tête hesibandin.
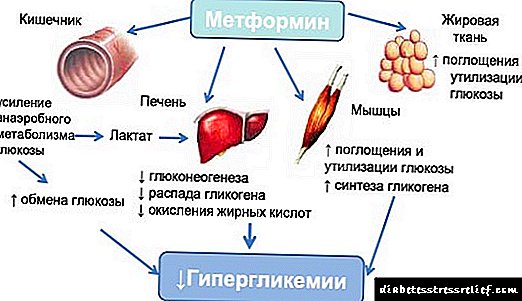
Baweriya însulînê bi zêdebûna xetereya têkçûna şekir û nexweşiyên cardiovaskulayî re têkildar e, û, eşkere, pêkhatek ji mekanîzmayên pathophysiolojîk ku bingeha hevahengiya obezîteyê bi van cureyên nexweşiyan re ye (tevî sindroma metabolîk) jî heye. Rêbaza herî hêsan ji bo nirxandina berxwedana însulînê HOMA-IR Indndeksa Bihayê ya ulinnsulîner e, îşaretek derheqê Matthews D.R. et al., 1985, têkildarî pêşkeftina modela homeostatîkî ya matematîkî ya ji bo nirxandina berxwedana însulînê (HOMA-IR - Nirxandina Modelê Homostasis Modelê Bihêziya ulinnsulînê). Wekî ku hate xuyang kirin, di navbêna hestyariya basal (zûtirîn) însulîn û glukozê de, ku têkiliya wan di stûna lêpirsînê de nîşan dide, bi piranî bi nirxandina berxwedana însulînê re di rêbaza rasterê ya klasîkî de ji bo nirxandina bandora însulînê li metabolîzma glukozê - rêbaziya hîperinsulinemic clamp euglycemic.
Indeksa HOMA-IR bi karanîna formula tête hesibandin: HOMA-IR = glîkozê zûtirîn (mmol / L) x însulînek zûtirîn (μU / ml) / 22.5.
Bi zêdebûna lezgîn a glukozê an însulînê re, rêzika HOMA-IR, bi rêzdarî, zêde dibe. Mînakî, heke glukozê zûtirîn 4,5 mmol / L û însulîn 5.0 μU / ml ye, HOMA-IR = 1.0, heke glukozê zûtirîn 6.0 mmol / L ye û însulîn 15 μU / ml ye, HOMA- IR = 4.0.
Nirxa tîrêja berxwedana însulînê ya ku di HOMA-IR de tête xuyang kirin bi gelemperî wekî sedî 75-ê ya dabeşkirina nifûsa wê ya kumulative tête destnîşankirin. Benda HOMA-IR bi rêbazê ji bo destnîşankirina însulînê ve girêdayî ye; standardîzekirina wê dijwar e. Hilbijartina nirxa deriyê, tewra, dibe ku bi mebesta xwendinê û koma referansê ya bijartî ve girêdayî be.
Indeksa HOMA-IR di nav pîvanên bingehîn ên tespîtkirina sindroma metabolê de tune ye, lê ew wekî lêkolînên laboratîfên din ên vê profîla tê bikar anîn. Di nirxandina xetera geşbûna şekir de di komek kesên ku asta glukozê wê ji 7 mmol / L kêmtir e, HOMA-IR ji agirbesta glukozê an însulînê bixwe agahdar e. Bikaranîna di pratîkên klînîkî de ji bo armancên guhastinê yên modelên matematîkî ji bo nirxandina berxwedana însulînê li ser bingeha destnîşankirina insulasyona plazma lezgîn û glukozayê gelek sînor heye û her dem ji bo biryar li ser tayînkirina dermankirina kêmkirina şekirê nayê qebûl kirin, lê dikare were bikar anîn ji bo çavdêriya dînamîkî. Baweriya însulînê ya bi zêdebûna tirumbêlê di hepatîtê kronîk C de (genotype 1) tête diyar kirin. Zêdebûna HOMA-IR di nav van nexweşan de bi bersivek xirabtir ya terapiyê re têkildar e ji ber ku di nexweşên xwedan berxwedana însulînê ya normal de, û ji ber vê yekê, sererastkirina berxwedana însulînê wekî yek ji armancên nû di dermankirina hepatîtê de tête hesibandin. A zêdebûna berxwedana însulînê (HOMA-IR) bi stadyoza kezebê ya ne-alkolîk tê dîtin. .
Wêje
1. Matthews DR et al. Nirxandina modela homeostasis: berxwedana însulînê û fonksiyonê beta-hucreyê ji zûtirîn a glukoza plazma û girêkirina însulînê li mirov. Diabetologia, 1985, 28 (7), 412-419.
2. Dolgov VV et al. Diagnosisareserkirina laboratîf a nexweşiyên metabolîzma karbohydrate. Sindroma metabolê, şekirê şekir. M. 2006.
3. Romero-Gomez M. et al. Baweriya însulînê di nexweşên hepatîtên kronîk de bersivdayina rêjeya domdar a peginterferon plus ribavirin. Gastroenterology, 2006, 128 (3), 636-641.
4. ovaredar Alexander Alexander Yuryevich Dewleta ku berxwedana însulînê di pêşvexistina şeklê şekir 2 de ye. Xwerû. diss. d M.N., 2009
5. O.O. Hafisova, T.S. Polikarpova, N.V. Mazurchik, P.P. Kursî Bandora metformîn li ser damezrandina bersiva virusolojîk ya domdar di dema dermankirina antiviral ya hevgirtî ya hepatît kronîk bi Peg-IFN-2b û ribavirin di nexweşên ku bi berxwedana destpêkê ya însulînê de ne. Bultena zanîngehê RUDN. Ser. Derman 2011, No.2.
Agahdariya gelemperî
Baweriya (kêmbûna hestiyariyê) ya hucreyên ku girêdayî însulînê li ber însulînê dibin wekî encama nexweşiyên metabolê û pêvajoyên din ên hemodînamîkî pêşve diçin. Sedema têkçûnê bi piranî pêşnumayinek genetîkî an jî pêvajoyek pez e. Wekî encamek, mirov xwedan xetereyek zêdebûna şekirê şekir, sindroma metabolîk, patholojî ya kardiovaskuler, û xetimîna organên hundurîn (kezeb, gurçikan) e.
Lêkolînek li ser berxwedana însulînê analîzek e ku nîşanên jêrîn:
Ulinsulîn ji hêla hucreyên pankreatîk ve (hucreyên beta yên giravên Langerhans) têne hilberandin. Ew di laşê gelek pêvajoyên fîzolojolojî de beşdarî dike. Lê karên sereke yên însulînê ev in:
- radestkirina glukozê bo hucreyên tansiyonê,
- rêziknameya metabolîzma lipîd û karbohîdartan,
- normalîzekirina asta şekirê xwînê, hwd.
Di bin bandora hin sedeman de, mirov berxwedanek berbi insulîn an xebata wê ya taybetî pêşve dike. Bi pêşveçûna berxwedana hucre û tansiyonan re ji însulînê re, hebûna wê di nav xwînê de zêde dibe, ku dibe sedema zêdebûna glukozê. Wekî encamek, pêşveçûna şekirê tip 2, sindroma metabolîk, û qelewbûnê gengaz e. Sindroma metabolîzmê di dawiyê de dikare bibe sedema dil û stres. Lêbelê, têgeha "berxwedana însulînê fîzyolojîk" heye, ew dikare bi hewcedariya zêde ya enerjiyê di laş de (di dema ducaniyê de, dijwariya laşî ya hişk) de pêk were.
Nîşe: bi gelemperî, berxwedana însulînê di mirovên giran de tête diyar kirin. Ger giraniya laş bêtir ji 35% zêde dibe, wê hingê hestiyariya însulînê ji% 40 kêm dibe.
Indeksa HOMA-IR di teşhîrkirina berxwedana însulînê de nîşanek agahdariyê tê hesibandin.
Lêkolîn bi navberiya rêjeya bingehîn (zûtirîn) glukozê û însulînê nirx dike. Zêdebûnek di navika HOMA-IR de nîşan dide ku zêdebûna glukozê an însulînek zûtir. Ev hêşkera zelal a diyabetê ye.
Di heman demê de ev nîşan dikare di rewşên gumanbar ên pêşveçûna însulînê de li jinan bi sindroma gurçikê ya polycystic, şekirê şekir gestational, têkçûnên kronî yên gurçikê, hepatîtên kronîk B û C, û statînoziya kezebê were bikar anîn.
Nîşaneyên ji bo analîzê
- Nasîna berxwedana însulînê, nirxandina wê di dînamîk de,
- Pêşbîniya metirsiya geşbûna şekir û piştrastkirina pişkinînê bi hebûna xuyangên klînîkî,
- Gumanbariya tolerasyona glukozê ya gumanbar,
- Lêkolîna berfireh ya patolojiyên cardiovaskular - nexweşiya dil a koroner, atherosclerosis, têkçûna dil, etc.,
- Rewşa nexweşên bi giraniya çavdêriyê,
- Testên tevlihev ên ji bo nexweşiyên pergala endokrine, tansiyonên metabolê,
- Diagnostîkirina sindroma ovarian polycistîk (bêhêzbûna ovarian li ser pişta patolojiyên endokrîn),
- Ezmûn û dermankirina nexweşên bi hepatît B an C bi forma kronîk,
- Diagnostîkirina steatosis ya kezebê ya ne-alkolîk, têkçûna renal (formên pizrik û kronîk),
- Nirxandina metirsiya geşepêdana hîpertansiyonê û şertên din ên bi tansiyona bilind re têkildar in,
- Nexweşiya diyabetes gestational li jinên ducanî,
- Ragihandina berbiçav ya nexweşiyên infeksiyonî, tayînkirina dermankirina konservatîf.
Encamên analîzê ji bo berxwedana însulînê dekêş bikin: pisporên terapîst, pediatrîkî, kirrûbirre, pisporê fonksiyonê, endokrinîst, kardîolog, gynecîolog, bijîjkî giştî.
Nirxên referans
- Sînorên jêrîn ji bo glukoz ve têne diyarkirin:
- 3.9 - 5.5 mmol / L (70-99 mg / dl) - normal,
- 5.6 - 6.9 mmol / L (100-125 mg / dl) - prediabetes,
- ji 7 mmol / l zêdetir (şekirê şekir).
- Rêjeya 2,6 - 24.9 mcED per 1 ml norma însulînê tête hesibandin.
- Indeksa berxwedana însulînê ya NOMA-IR ji bo mezinan (20 heta 60 salî) bêyî şekir: 0 - 2.7.
Di dema xwendinê de, nîgarên lêkolînê têne lêkolîn kirin: hebûna glukozê û însulînê di xwînê de, û her weha nîşana berxwedana însulînê. Ya paşîn bi formula ve tê hesibandin:
NOMA-IR = "Hestbûna glukozê (mmol per" 1 l) * Asta însulînê (μED per 1 ml) / 22.5
Ev formula tê pêşniyar kirin ku di rewşek zûtirîn a xwîna xwînê de bi taybetî were sepandin.
Faktorên bandora li ser encamê
- Wexta testkirina mêjûya xwînê ya ne-standard,
- Binpêkirina rêzikên amadekirina xwendinê,
- Hin dermanên derman girtin
- Ducaniyê
- Hemolîzasyon (di pêvajoyê de hilweşîna zerdeştî ya hucreyên xwînê yên sor, enzîmên ku însulînê hilweşîne) azad dibin,
- Dermankirina biotin (testa ji bo berxwedana însulînê ji destpêkirina dermanê zêde ducarek beriya 8 demjimêran pêk tê),
- Terapiya însulînê.
Nirxên zêde bikin
- Pêşveçûna berxwedanê (berxwedanê, zehfetê) ji însulînê re,
- Xetereya şekir zêde dibe
- Diyabûna hestî
- Nexweşiya dil û dil
- Sindroma metabolê (binpêkirina karbohîdrat, rûn û metabolîzma purine),
- Sindroma ovary polycistîk
- Nexweşiya cûrbecûr,
- Nexweşiyên kezebê (kêmasî, hepatîtê viral, steatosis, cirrhosis û yên din),
- Bi têkçûnê gurçikê
- Astengkirina organên pergala endokrîn (gland adrenal, pituitary, thyroid and pancreas, etc.),
- Patolojiyên infeksiyonê
- Pêvajoyên onkolojîk, etc.
Indeksek HOMA-IR ya kêm nîşan dide ku nebûna berxwedana însulînê û normal tête hesibandin.
Amadekirina analîzê
Lêkolîna biyolojîk: xwîna venûs.
Rêbazkirina nimûneya biyolojîk: venipunktura vesê ulnar.
Rewşa mecbûrî ya darikê: hişk li ser zikê vala!
- Zarokên di bin 1 saliyê de ne pêdivî ye ku 30-40 hûrdem berî xwendinê bixwin.
- Zarokên 1 û 5 salî ji 2-3 saetan berî xwendinê 2-3 saetan naxwin.
Hewcedariyên hînbûna zêde
- Di roja dermanê de (di cih de berî manipulasyonê) hûn dikarin tenê ava golê ya normal bêyî gaz û sûkê vexwin.
- Di şeva testê de, pêdivî ye ku xwarinên xwê, fêk û spîçêkirî, behre, û xwarinên şekir ji parêzgehê were derxistin. Qedexe ye ku vexwarinên enerjî, tonîk, alkol were vexwarin.
- Di roja rojê de, her barek (laşî û / an giyanî-hestyarî) derxe. 30 deqîqe berî danîna xwînê, her alozî, dorpêçkirin, rakirina giraniya giran, û hwd, bi tundî nerazî ne.
- Saetek berî ceribandina berxwedana însulînê, divê hûn ji cixarekêşê (tevî cixareyên elektronîkî) hûr bibin.
- Hemî qursên heyî yên dermankirina derman an tevlêbûnê, vîtamîn divê di serî de ji bijîşk re bêne ragihandin.
Dibe ku ji we re jî wezîfedar bûne: