Rêbernameya klînîkî ya federal ji bo tespîtkirin û dermankirina şekirê şekir 2 di zarok û mezinan de Gotar a gotarek zanistî di taybetî de - Derman û Lênihêrîna Tenduristî
 Nexweşiya şekir di zaroktiyê de her ku diçe zêde tê guhartin û di rêza dûrahiyê de di nav nexweşiyên kronîk ên zaroktiyê de duyemîn di rêza duyemîn de ye.
Nexweşiya şekir di zaroktiyê de her ku diçe zêde tê guhartin û di rêza dûrahiyê de di nav nexweşiyên kronîk ên zaroktiyê de duyemîn di rêza duyemîn de ye.
Ev patholojiya zengîn û bêpergal ji hêla metabolîzma karbohîdratê veqetandî ve tête çêkirin û bi zêdebûna asta şekirê di plasma xwînê de tête diyar kirin.
Tenduristiya nexweşek piçûk û îhtîmalek pêşveçûna tevliheviyên cidî bi destnîşankirina dem û dermankirinê ve girêdayî ye.
Dabeşkirina nexweşî
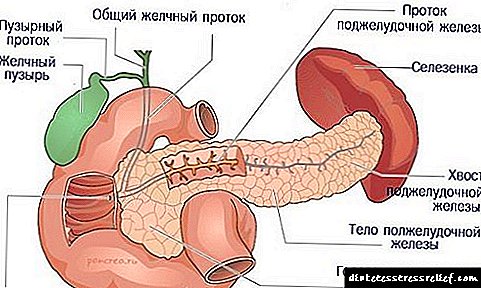
Nexweşiya pathogenîzasyona dijwariyê di wergirtina glukozê ya nav hucreyên organan de, ku dibe sedema têkçûna wê di nav xwînê de. Ev dikare ji berhevnebûna insulîn an na gava ku receptorên hucreyê hestyariya xwe ya hormonê winda dikin biqewimin.
Li ser bingeha cûdahiyên di mekanîzmaya pêşveçûna nexweşî de, şekirê şekir di çend celeb de tê dabeş kirin:
- Nexweşiya şekir 1 bi şekirê însulînê ve girêdayî ye.
 Ew wekî encama hilweşîna tansiyonê ya pankreasê ya ku ji ber hilberîna însulînê berpirsiyar e. Wekî encamek, hêjamek têr a hormonê tê hilberandin û asta glukozê di plasma xwînê de zêde dibe. Nexweşiya şekir 1, nexweşiyek paşmayî ye û bi piranî li zarok û mezinan ji dayikbûnê heya temenê 12 saliyê tê tesbît kirin.
Ew wekî encama hilweşîna tansiyonê ya pankreasê ya ku ji ber hilberîna însulînê berpirsiyar e. Wekî encamek, hêjamek têr a hormonê tê hilberandin û asta glukozê di plasma xwînê de zêde dibe. Nexweşiya şekir 1, nexweşiyek paşmayî ye û bi piranî li zarok û mezinan ji dayikbûnê heya temenê 12 saliyê tê tesbît kirin. - Nexweşiya şekir 2 bi rengek patolojîk a serbixwe-însulîn e. Di vê rewşê de, kêmbûna însulînê tune, lê hucre dibin hormonê re dibin belengaz û têkbirina glukozê di nav tûşikê de dijwar dibe. Ew jî dibe sedema zêdebûna şekirê di laş de. Nexweşiya şekir 2 di zaroktiyê de bi pratîkî nehatiye tespît kirin û li seranserê jiyanê geş dibe. Nexweşên mezinan ji temenê 35-40 salî mezintir in û bi vê nexweşiyê re guman dibin.
Patholojî li gorî giraniya qursê têne dabeş kirin:
- 1 pileya - formek nermîn bi şekirê plazmayî ya domdar ku ji 8 mmol / l pirtir nebe,
- 2 derece - rewşek nermî ya bi guhertina di navnîşên glîkozê de di nav rojê de û deverek digihîje 14 mmol / l,
- Grade 3 - formek hişk bi zêdebûna asta glukozê ya li jor 14 mmol / L.
Di bersiva dermankirinê de, diyabet di qonaxan de cûda dibe:
- Qonaxa tezmînatê - di dema dermankirinê de, nîşanên şekir di asta standardên qebûlkirî de têne domandin,
- qonaxa subcompensation - hebkî zêde ya glukozê wekî encamek dermankirinê,
- qonaxa dekompensasyonê - laş bersivê nade dermankirina domdar û nirxên şekir bi girîngî derbas dibin.
Sedemên patholojiyê
Etiyolojiya nexweşî bi cûreyek patholojiyê ve girêdayî dibe.
Ji ber vê yekê, sedemên ku provoke pêşketina formek berbi insulîn ve dikin ev in:
- patholojiya pankreatîk,
- stresê dirêjkirî
- xwarina hunerî di nav zarokên nû de,
- nexweşiyên viral
- toksiyona giran ji hêla madeyên toksîk ve,
- malformasyonên hevseng ên pankreasê.
Diyardeya 2 ji ber sedemên wiha geş dibe:
- pêşnumaya genetîkî
- astên cihêrengiyê,
- ducaniyê zû
- şêwaza zirav
- bêserûberiyên xwarinê
- narkotîkên xwedî hormon dibin
- puberty
- nexweşiyên pergala endokrîn.
Di pir rewşan de, destpêkirina şekirê di zarok de nayê asteng kirin, ji ber ku ew dikare di mezinan de were kirin, ji bilî faktorên ku dikarin binpêkirina metabolîzma karbohîdratê ji jiyanê provoke bikin.
Nîşaneyên şekir di zarok de
Di klînîkî ya patholojî de di nûbikek nû de bi nîşanên jêrîn têne nîşandin:
- windabûna giraniyê nebihurî
- mîzkirina dubare û serbestberdana gelek mîzên mîzê,
- tîna giran
- urîna sivik û zelal,
- mebesta bilind
- mêldariyek ji rash şûştinê û xuyangbûna rashşek abasê,
- xuyangê stokên hişk ên li ser kinc û pelçikên,
- nexweşiya gum
- lewazbûn û tirşik,
- hestyariya bilind a bi nexweşîyên viral û enfeksiyonê.
Di temenek mezin de, hûn dikarin bala xwe bidin nîşanên weha:
- qelewbûn,
- performansa nebaş û performansa dibistanê,
- kûrbûna dîtbarî kêm kir,
- xew û rojbûn
- çermê hişk û mêjî ya devkî,
- xuyangiya itîkirinê
- lêdan zêde kir
- zêdebûna giraniyê
- bêhntengî
- gumanbariya bi enfeksiyonên mûçik û bakterî.
Monitoringavdêriya baldarî ya zarok dê dihêle hûn di dema demê de yekem nîşanên hişyariyê de tespît bikin û nexweşî di qonaxên destpêkê yên avakirina de tespît bikin. Dermankirina bi dest pê dê alîkariya pêşîlêgirtina pêşkeftinên bike û başiya baştirkirina nexweşek piçûktir berdewam bike.
Vîdyoyek ji Dr. Komarovsky di derbarê sedem û nîşanên nexweşiya şekir de:
Tevlihevî
Zûtirbûna şekirê şekir di xwînê de dibe sedema pêşveçûnên tevlihevî yên akût û kronîk. Encamên ziravî di nav çend roj û heta çend demjimêran de têne damezirandin, û di vê rewşê de, alîkariya bijîjkî ya bilez hewce ye, wekî din, metirsiya mirinê zêde dibe.
Van tevlihevî şertên patholojîkî yên jêrîn pêk tîne:
- Hyperglycemia - Ji ber zêdebûna berbiçav a asta glukozê pêk tê. Zewqa lezgîn û tîna bêhempa tê dîtin. Zarok bi lewaz û dilşadî dibe. Qulikên guhnedanê hene, qelsî zêde dibin. Zarok ji serê xwe gilî dike. Di pêşerojê de, puls zûtir dibe û zext zêde dibin. Heke alîkarî di wextê de peyda nebe, hingê rewşek pêşdetir pêşve dike, hingê hişmendiyek winda dibe û komek pêk tê.
- Koma Ketoacidotic rewşek xeternak e, digel kêmbûna zextê û êşa abdominal. Rûyê pitik sor dibe, ziman raspberry dibe û bi çivîkek spî ya qehpik ve tê qewirandin. Ji bîhnek acetone ji devê derdikeve, û zarok zû xelas dibe. Axaftin dijwar e, bêhnek bêhêz xuya dibe. Hişmendî ewr dibe û şîn dibe.
- Coma Hîpoglycemîk - kêmbûnek girîng di asta şekirê plazma de dibe sedema hîpoglycemia. Rewşa hestyarî ya zarok unstable. Ew dibe leheng û lewaz, paşê jî pir dilşad. Bêhna birçîbûnê û tîbûnê zêde dibe. Theerm şil dibe, şagirt dilerizin, qels çêdibe. Theert dikare raweste bi dayîna şekirê şîrîn an perçeyek çîkolata û bi lez bangî ambûlansê bike, an na rewşek pêşdetir pêş dikeve û zarok hişmendiya xwe winda dike.
Asta bilind a glîkoz di navhevok û taybetmendiyên xwînê de diguheze û dibe sedema tansiyonên tirêjê. Wekî ku birçîbûna oksîjenê, pergalên navxweyî yên laş bandor dibin û kapasîteya fonksiyonê ya organan kêm dibe.
Guherînên patholojîk ên weha ji bo demek dirêj ve pêşve dibin, lê ji koma kêmtir komplomatên xeternak in.
Bi gelemperî li dijî paşînek şekir, nexweşiyên jêrîn têne avakirin:
- Nefropathî birînek giran a gurçikê ye ku dibe sedema pêşveçûna rengek rengek. Komplikasyonek xeternak, ku jiyana jiyanê ya nexweşê tehdît dike û hewce dike ku veguheztina organê bandor bike.
- Encephalopathy
 - digel bêserûberiya hestyarî û bê dermankirin bi dem dibe sedema bêhêzîyên giyanî.
- digel bêserûberiya hestyarî û bê dermankirin bi dem dibe sedema bêhêzîyên giyanî. - Ophthalmopathy - dibe sedema zirarê li nehiştên nervê û xalîçeyên xwînê yên çavê, ku provokasyon, strabismus, bêhêziya dîtbarî provoke dike. Xetereya sereke, îhtîmalek mezin e ku ji veqetînê vekişandî, ku dê berbi kor bibe.
- Arthropathy - wekî encamek tevliheviyê, sehbariya tevgeran bêserûber dibe û syptomona êşê ya qels diyar dibe.
- Neuropatî - di vê rewşê de, pergala nervê dikişîne. Dibe ku êş û bêbaweriya li lingan, kêmbûna hestiyariya laşan were dîtin. Disordersareserbûnên pergalê yên xwînbirin û kardiovaskulî çêdibin.
Nêzîkbûna tevlihevî û giraniya encamên wê girêdayî ye ka di diyabet de tê dermankirin û çiqas baş tête dermankirin tête hilbijartin. Theêtir ku glukozê zêde di laş de bête xilas kirin, ew ê pirtir be ku zirarê li organên hundur kêm bike û pêşî li pêşkeftina kome bigire.
Diagnostics
Pêvajoya hemşîreyê jixwe di qonaxên destpêkê de ji bo tespîtkirina şekir di zarok de pir girîng e.
Hemşîre di berhevkirina daneyên pêwîst de ji bo berhevkirina wêneyek zelal ji sedemên mimkun ên nexweşiyê, beşdarî amadekirina nexweşê piçûk ji bo lêkolînên laboratîf û instrumental dibe, û lênêrîna hemşîreyê di dema dermankirinê de li nexweşxaneyek û li malê peyda dike.
Hemşîre ji dêûbavan di derheqê nexweşiyên hevbeş û yên berê de li zarok, li ser hebûna diyabetesê di wan de an malbata wan a bilez de fêr dibe. Ew li ser gilî, taybetmendiyên rojane yên pitikê û xwarina wî fêr dibe. Ew fîzîkî ya nexweşê vekolîn dike, rewşa çerm û gumanan dinirxîne, zext û giraniyê pîv dike.
Pêvek din ev e ku meriv ceribandinên teşhîs bikin:
- Analîzên klînîkî yên gelemperî yên mîz û xwînê.
- Testkirina xwînê ji bo şekirê. Zêdetir 5,5 mmol / L tespîtê rast dike.
- Testa tolerasyona glukozê. Du ceribandinên xwînê têne kirin, li ser zikek vala û çend demjimêran piştî ku nexweş ji çareseriya glukozê tê dayîn. Asta şekir jor 11 mmol / L diyardeyê dike.
- Xebatek xwînê ya ji bo însulîn û hemoglobînê glycosylated. Rêjeyek bilind a însulînê ji bûyera 2 cureyên nexweşiyê nîşan dide.
- Lêkolîna ultrasound ya pankreasê. Destûrê dide te ku hûn rewşa organê binirxînin û deverên zirardar ên gland bizanin.

Hebûna antîpotîzên li ser însulînê, tyrosine phosphatase an glutamate decarbboxylase di nav xwînê de bi hevra daneya li ser hilweşîna pankreasê diyardeya 1-ê piştrast dike.
Terapî
Pêşniyarên klînîkî yên ji bo diyabetesê li zarokan ve girêdayî celebê nexweşiya ku tê tespît kirin.
Xalên girîng ên dermankirinê ev in:
- dermankirina derman
- xwarina xwarinê
- çalakiya laşî zêde kir,
- fîzyoterapî.
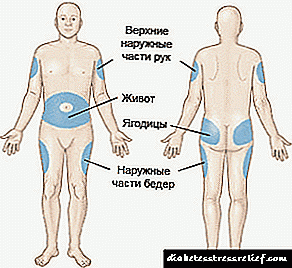 Bi patholojiya celeb 1, bingeha dermankirinê terapiya însulînê ye. Jmze di bin çerm de bi amrazek an pompeyek însulîn tê çêkirin. Theerm berî bi paqijek amadekariyek vexwarinê ve hatî paqij kirin.
Bi patholojiya celeb 1, bingeha dermankirinê terapiya însulînê ye. Jmze di bin çerm de bi amrazek an pompeyek însulîn tê çêkirin. Theerm berî bi paqijek amadekariyek vexwarinê ve hatî paqij kirin.
Pêdivî ye ku hormon hêdî were were îdare kirin û pêdivî ye ku meriv alternatîfê cîhê înşeatê werbigire, da ku nekeve nav heman herêmê laş.
Inmze dikare di pelika zikê de, herêma umbilical de, di nav tûj, serî û pîvazê de bê kirin.
Doktor doza û hejmara şandinên rojane hesab dike, û nexşerê ji bo rêveberiya însulînê divê bi tundî were şopandin.
Wekî din, dermanên wiha dikarin bêne diyar kirin:
- ajansên nizimkirina şekir,
- steroîdên anabolîk
- dermanên dijî-înflamatuar û antibakterial,
- faktorên kêmkirina zextê
- amadekariyên sulfonylurea
- kompleksa vîtamînan.
- electrophoresis
- Acupuncture
- magnetoterapî
- şiyana elektrîkê
- masûz.
Baweriya parêzê ji bo jiyanê nexweşek piçûktir pêdivî ye.
Prensîbên bingehîn ên parêzê wiha ne:
- rojane sê xwarinên sereke û sê mezel,
- pir karbohîdartan di nîvê yekem de,
- şekir bi tevahî hilweşînin û şûna wê bi şîrê xweşikên xwezayî bidin,
- red bikin ku xwarinên dewlemend bi karbohîdartan, şekir û xwarinên xwêndar,
- pasta û berhemên baked ji fêkiyê genimê ji parêzê derxînin,
- xwarina fêkiyên şîrîn sînordar bikin,
- zêdetir kesk, fêkî, citrus û fêkiyên bîhnfireh di nav parêzgehê de vedikin,
- nanê spî bi riwan an tevaya hûriyê re biguhêrin,
- goşt, masî û berhemên şîr divê kêm-fat be,
- di parêza xwê de xwê, behs û behreyên germ germ bikin,
- rojane normê ava pakijî ya ku ji bo parastina balansa avê hewce dike, vexwin, di rêjeya 30 ml de ji bo kîlo ya giran.
Pêdivî ye ku şuştina parêzî bibe awayek jiyanê û ew hewce ye ku meriv wê bi domdarî bimîne. Pêdivî ye ku zarokek pîr li ser hesabkirina XE (yekîneyên nan) û wergirtina syringe an penûsek însulîn de were perwerde kirin.
Tenê di vê rewşê de, hûn dikarin bi serfirazî asta qebûlkirina şekirê di plasma xwînê de biparêzin û li ser başiya zarok hejmartin.
Vîdeo ji dayika zarokek bi diyabetî:
Pêşîn û Pêşîn
Toi dibe ku ji bo pêşîgirtina şekir were? Mixabin, hema hema hema heke nexweşiyek bi genetîkî ve hatî çêkirin.
Gelek tedbîrên pêşîlêgirtinê hene, karanîna ku dê tenê faktora xetereyê kêm bike, ango, dê tehlûkeyên endokrîn kêm bike û zarok ji nexweşiyê biparêze:
- da ku pitikê ji rewşên zext biparêze,
- girtina dermanan, bi taybetî jî hormonan, divê tenê ji hêla bijîjkî ve were derman kirin,
- Divê pitikê were şuştin,
- Zarokên mezin divê serî li prensîpên xwarina rast bigirin, ne ku ji şekir û pastiran re neheq bikin,
- giraniya zarok bişopînin, pêşî lê bigirin ji pêşketina obezbûnê,
- her 6 mehan ezmûnek birêkûpêk bikin,
- di wextê de nexweşiyên înflamatuar û enfeksiyonê derman bikin,
- çalakiya laşî ya rojane drav peyda bikin.
Can diyabet were dermankirin? Mixabin, nexweşî ceribandî ye. Bi diyabûna tîpa 2, bîranînek dirêjtir dikare were bidestxistin û hewceyê dermanên kêmkirina şekirê kêm bibe, lê mijara parêzek hişk û çalakiyek laşî ya maqûl e.
Complêwaza tevahiya pêşniyarên bijîşk û helwestek erênî dihêle zarokek diabetîkî jiyanek normal derbas bike, mezin bibe, pêşde bibe, fêr bibe û pratîkî ji hevwelatiyên xwe cûdatir nine.
Aboriya gotareke zanistî di derman û tenduristiya gelemperî de, nivîskarê nivîskarekî zanistî - Zilberman L.I., Kuraeva T.L., Peterkova V.A.
Pêdivî ye ku rêjeya şekirê şekir 2 (T2DM), di nav ciwanan de, bi tundî zêde bibe, û T2DM dest pê kir ku di mezinan de û her weha zarokên di temenên pêşîn ên mezinan de hat tomarkirin. Nexweş li dijî paşverûtiya obezîteyê û sindroma metabolîk pêşve diçe, lê ew ji bo demek dirêj ve asîmptomatîkî ye, ji ber vê yekê, nasname hewceyê lêgerînek lêgerînek aktîf hewce dike. Van pêşnîyarên klînîkî di IDE ya FSBI ENC de têne pêşve kirin û pirsgirêkên tehsîlkirin, dermankirin û rêvebirinê yên nexweşên bi şekir 2 bi diyabetê dişewitînin.
Nivîsa xebata zanistî ya bi sernavê "Rêbernameya klînîkî ya federal ji bo tespîtkirin û dermankirina şekirê 2 di zarok û ciwanan de"
Rêbernameyên klînîkî yên federal ji bo tespîtkirin û dermankirina şekirê 2 di zarok û ciwanan de
Ph.D. L.I. SILBERMAN, MD T.L. KURAEVA, endamê têkildar RAS, prof. V.A. PETERKOVA, meclîsa pispor a Komeleya Endokrinolojî ya Rûsyayê
Saziya budçeya Dewleta Federasyona Navenda Zanistî ya Endokrinolojî ya Wezareta Tenduristî ya Rûsyayê, Moskova
Pêdivî ye ku rêjeya şekirê şekir 2 (T2DM), di nav ciwanan de, bi tundî zêde bibe, û T2DM dest pê kir ku di mezinan de û her weha zarokên di temenên pêşîn ên mezinan de hat tomarkirin. Nexweş li dijî paşverûtiya obezîteyê û sindroma metabolîk pêşve diçe, lê ew ji bo demek dirêj ve asîmptomatîkî ye, ji ber vê yekê, nasname hewceyê lêgerînek lêgerînek aktîf hewce dike. Van pêşnîyarên klînîkî di IDE ya FSBI ENC de têne pêşve kirin û pirsgirêkên tehsîlkirin, dermankirin û rêvebirinê yên nexweşên bi şekir 2 bi diyabetê dişewitînin.
Bêjeyên sereke: T2DM, zarok û mezinan, hyperinsulinemia, berxwedana însulînê, biguanides
Pêşniyarên klînîkî yên federal li ser tespîtkirin û dermankirina şekirê şekir 2 li zarok û mezinan
L.I. ZIL'BERMAN, T.L. KURAEVA, V.A. PETERKOVA, komîteya pisporê Komeleya Endokrinologên Rûsyayê
Saziya budceya dewleta federal "Navenda Lêkolînê ya Endokrinolojîk", Wezareta Tenduristî ya Rusya, Moskow
Nexweşiya şekirya şekir 2 (DM2) di salên çûyî de zêde bûye. Pêşveçûna wê ya bilez di nav komên temenî yên din de, di heman demê de mezinan û zarokên pêş-pubertal, bandor li ser babetên ciwan dike. Nexweş bi hevzayendiya obesity û metabolîzma pêşveçûnê de pêşve diçin lê di dema dirêj de asîmptomatîkî dimînin. Ji ber vê yekê, tespîta wê lêgerîna lêgerînek aktîf hewce dike. Pêşniyarên klînîkî yên heyî pirsgirêkên mezin ên têkildarî stratejiyên tespîtkirin û dermankirinê yên ji bo rêveberiya nexweşên ku bi diyabetes mellitus Type 2 ve girêdayî ne, ronî dikin.
Bêjeyên sereke: şekirê şekir 2, zarok û mezinan, hyperinsulinemia, berxwedana însulînê, biguanides.
HELL - zexta xwînê
ACE - enzyme veguherîne angiotensin
GPN - glukoza plazma zûtirîn
Pesta gastrointestinal
IRI - Indeksa Berxwedana Insulîn
HDL - lipoproteinsên tîrêjê bilind
LDL - lipoproteinsên tîrêjiya kêm
MRI - wêneya rezonansiya magnetîkî. NAFLD - kezebek rûnê ya alkolê
NGN - glycemia zûtirîn ya bêhêz
NTG - bi bîhnfirehiya glukozê veqetandî
- testa tolerasyona glukozê ya devkî
- ceribandinên klînîkî rastîn
- şekir 1
- şekir 2
- Sindroma ovary polycistîk
- antîgirên li kompleksa sereke ya devera histos-mirov (antîgezên leukocyate yên mirovan)
- şekirê pîrika ciwanan (Matematîk-Destpêka Diyabê Ciwan)
Rêbazên ku ji bo berhevkirin / hilbijartina delîl hatine bikaranîn:
- Li databasesên elektronîkî bigerin.
Danasîna awayên ku ji bo berhevkirin / hilbijêrin û analîzkirina delîlan hatine bikar anîn
Bingeha delîlên ji bo pêşnîyaran weşanên ku di Pirtûkxaneya Cochrane de hene hene
Ez databasesên, EMBASE û MEDLINE dakêşim. Kûrahiya lêgerînê 5 sal bû.
Rêbazên ku ji bo nirxandina kalîteyê û hêza delîlan hatine bikar anîn:
- nirxandina girîngiyê li gorî pîvana dengdanê (tab. 1, 2).
Rêbazên ku ji bo analîzkirina delîlan hatine bikar anîn:
- nirxandinên meta-analîzên weşandî,
- nirxandinên sîstematîkî bi tawanên delîlan.
Table 1. Pîlana dengdanê ji bo nirxandina hêza pêşniyarên
Met-analîzên-kalîteya bilind, lêkolînên sîstematîkî yên ceribandinên kontrolkirî yên randomized (RCTs), an RCTs bi rîskek pir anahîn a pir kêm
Bi qurmikî meta-analîzên, sîstematîkî, an RCT-ê bi xeterek sîstematîkî ya kêm xeterek pêk têne
Met-analîzên, sîstematîkî, an RCT-ê bi rîskek pir anasîn
Nirxên sîstematîk ên ji lêkolînên bûyer-kontrol an lêkolînên cohort-ê-kalîteyê
Lêkolînên lêkolîna doza-kalîteya bilind-kalîteyê an lêkolînên cohortê yên pir kêm kêm in
xetera tevlihevkirina bandor an anasansiyonê û îhtîmala navîn a têkiliyek sedemek
Xebatên kontrolê yên baş-lêkolîn an lêkolînên cohortê yên bi bandorên rîskek navîn re hene
tevlihevbûn an biansazîbûnê û îhtîmala navîn a têkiliyek sedemek
Lêkolînên bûyerê - Xwerû an lêkolînên cohortê yên bi rîskek mezin a bandorên tevlihevkirinê an
xeletiyên sîstematîkî û îhtîmala navînî ya têkiliya sedema
Lêkolînên ne-analîtîk (mînakî: danasîna bûyerê, rêzeka bûyerê)
Table 2. Pîlana dengdanê ji bo nirxandina kalîteya pêşniyarên
A herî kêm yek meta-lêkolîn, vekolînek sîstematîkî, an RCT ku wekî 1++ hat destnîşankirin, rasterast ji bo nifûsa armancê ve hatî destnîşankirin, û domdariya encam nîşan dide,
an grûpek delîlan, tevî encamên lêkolînê wekî 1+ têne ceribandin, rasterast li ser nifûsa armancê tête kirin û domdariya domdar a encaman nîşan dide
Di Koma Ev delîlan de, ku encamên lêkolînê wekî 2 ++ têne tomarkirin, rasterast ji bo armancê pêk tê
nifûsa û nîşana xurtbûna giştî ya encaman, an delîlên ku ji lêkolînên bi 1 ++ an 1 + têne standin
C Grûpek delîlan, tevî encamên lêkolînê wekî 2+ hatine destnîşankirin, rasterast li ser nifûsa armancê tête kirin û qewetkirina tevahî ya encaman nîşan dide, an delîlên ji derveyî lêkolînên wekî 2 ++ hatine ceribandin.
D Asta 3 an 4 delîl
yan delîl ji lêkolînên ku bi 2+ re hatine tepisandin kirin
Rêbazên ku ji bo nirxandina kalîteyê û hêza delîlan hatine bikar anîn:
Tabloyên delîlan ji hêla endamên koma xebatê ve hatin dagirtin.
Rêbazên ku ji bo pêşniyaran têne bikar anîn:
Pîvanên baş ên pratîkê (GPP)
Pratîka baş a pêşniyazkirî li ser ezmûna klînîkî ya endamên endamên koma xebatê ya pêşxistina pêşniyaran e.
Analîzên lêçûnê nehatin kirin, û weşanên li ser pharmacoeconomics nehatin nirxandin.
Rêbazên erêkirinê yên pêşniyaran:
- nirxandina pisporê derveyî,
- nirxandina pisporê navxweyî.
Rêbazên nirxandina pêşniyarên pêşniyaran
Van pêşniyarên pêşîn in
guhertin ji hêla pisporên serbixwe ve hatin pejirandin
Ji yên ku hat xwestin ku di serî de şîroveya ku delîlên di binê pêşnîyaran de têne şîrove kirin fêm dikin.
Commentsîrove di derheqê zelalbûna pêşnîyar û giringiya pêşnîyaran de wekî amûrek xebitandina pratîka rojane ji bijîşkên seretayî û pediatrîkên navçeyê re hat wergirtin.
Consultêwirmendî û nirxandina pispor Guhertinên dawîn ên di van pêşniyaran de di guhertoyek pêşîn de ji bo guftûgoyê li Kongreya Endokrinolojîstan di 20–22 Gulan 2013, (Moskow), li konferansên endokrinologên pizîşkî yên di 22–23 Hezîran, 2013 (Arkhangelsk) û 5-6 Septemberlon, 2013 de hate pêşkêş kirin. bajar (Soçî). Guhertoya yekem li ser malpera FSBI ESC ji bo guftûgoyek berfireh hate danîn da ku kesên ku beşdarî kongreyê û konfêransan ne bibin xwedan derfetek ku beşdarî gotûbêj û baştirkirina pêşniyaran bibin.
Pêşniyarên pêşnûmeyê jî dê ji hêla pisporên serbixwe yên ku hatine daxwaz kirin ve werin vekolîn.
Berî her tiştî, têgihîştina binavbûn û rastiya şîrovekirinê bingeha delîlên ku bingeha pêşnîyaran şîrove dike.
Ji bo revîzyona dawîn û kontrolkirina kalîteyê, dê pêşnîyar ji hêla endamên koma xebatê re bêne rast kirin, da ku hûn hemî şirove û şîroveyên pisporan werin hesibandin, rîskên çewtiyên sîstematîkî yên di pêşnîyarên pêşnîyaran de ne kêmtir bibin.
Hêza pêşniyarên (A - D) di nivîsa pêşniyaran de tête dayîn.
Tewandin, pîvandinên pîvanê û çîna dabeşbûnê
Diabes mellitus (DM) komek etiologically heterogeneous ji nexweşiyên metabolê ye ku ji hêla sekinîn an çalakiya însulînê ve, ji hêla hîperglycemiya kronîk ve tê destnîşankirin, an jî tevheviyek ji van alozî ye. Di nexweşiya şekir de nerazîbûnên karbohîdartan, laş û metabolîzma proteîn hene, ku ji ber binpêkirina çalakiya însulînê ya li ser laşa amancê têne çêkirin.
Pirraniya girseyî (90%) ji hemî bûyerên şekir di zaroktî û ciwanan de şekirê şekir 1 in (T1DM), ku bi kêmasiya însulînê ya bêkêmasî ya ku ji hêla hilweşandina p-hucreyên pankreatîkî ve hatî çêkirin, tête taybet kirin.
Nexweseya şekir 1 ne binpêkirina metabolîzma karbohîdartan e, ku wekî encama sekinandina însulînê ku hewcedariyên laş nagire, pêşve çû. Ev dibe ku ji ber berxwedana însulînê, asta nehênî ya sekreteriya însulînê, binpêkirina pêvajoyê ya sekreteriya wê, û têkçûna kongresitîn a r-hucreyê.
Pîvanên pîvandinê yên diyabetê bi bingehîn guherînên di asta glukozê ya plazmayê de û li ser hebûn an nebûna nîşanên taybetmendiyê f).
Ji bo tespîtkirina laboratorê ya diyabetê 3 rêbaz hene (pîv. 3).
Di şekirê şekir 1 de, nîşanên taybetmendiyê di zarok de di% 30 bûyeran de têne dîtin: polîurya, polydipsia, kêmasiya dîtbarî, kêmkirina giraniya bi hevbeşiya glukosuria û ketonuria (C).
Dema ku zêdebûnek girîng a glukozaya plazayê tê tesbît kirin bi gelemperî tespîtkirin zû zû tê piştrast kirin. Heke laşên ketone di xwînê û mîzê de hene, dermankirina lezgîn tê destnîşan kirin. Li bendê ye ku roja din pejirandina hyperglycemia dikare xeternak be, ji ber ku pêşveçûna ketoacidosis mimkun e.
Ger diyarkirina rastîn a glukozê ya plasomayê di rojê an piştî xwarinê de piştrastkirina diyabetê piştrast bike, OGTT çêdibe f). Di rewşên gumanbar de, şopînek demdirêj bi ceribandinên dubare yên demkî têne kirin.
Di tunebûna nîşanên şekir de, tespîtkirin tenê li ser bingeha hyperglycemia damezrandî du caran bi ewlehî têne çêkirin.
Pîvanên Diagnostîk ji bo xwendina glukoza plazma ya lezgîn (GPN):
- GPN Ez nikarim tiştê ku hûn hewce ne bibînin? Karûbarê hilbijartina wêjeyê biceribîne.
- GPN 5.6-6.9 mmol / l - glycemiya zûtirîn ya bêkêmasî (NGN),
- GPN> 7.0 mmol / L - tespîta texmînek şekir, ku divê li gorî pîvanên jorîn were pejirandin.
Pîvanên Diagnostîk ji bo encamên OGTT (glukozê plazmayê 2 demjimêran piştî barkirina glukozê - GP2):
- GP2 11.1 mmol / L - tespîta texmînek şekir, ku divê li gorî pîvanên ku li jor hatine destnîşankirin, piştrast bikin.
NTG û NGN wekî qonaxên navîn di navbera metabolîzma karbohydrate ya normal û şekir f) de têne hesibandin).
Dabeşkirina Dihokê
Dabeşkirina diyabetîk di maseyê de tê dayîn. 4.
Table 3. Pîvanên ji bo tespîtkirina diyabetê (ISPAD, 2009)
Nîşaneyên karekterî bi tespîtkirina xalîçeya glukoza plazma> 11.1 mmol / L *. Nasname di her wextê rojê de bêyî bûyer tê hesibandin bêyî ku di wextê xwarina paşîn de derbas bibe
Glukoza plazma zûtirîn> 7.0 mmol / L **. Zelalek vala wekî xwarina 8 hêj berî an bêtir tête destnîşan kirin.
Di nav ceribandina tolerasyona glukoza devkî de (OGTT)> 11,1 mmol / L Ji bo barkirinê, wekheviya 75 g ji glukozê bêhydandî ya ku di nav avê de hatî derxistin (an jî 1.75 g / kg yê herî zêde
Nîşe * - ji bo tevahiya xwîna capillary> 11.1 mmol / l, ji bo tevahiya xwîna venûs> 10.0 mmol / l, ** -> 6.3 hem ji bo xwîna venûsî û capillary.
Table 4. Dabeşkirina etiolojîk a bêhêzîbûna metabolîzma karbohîdrate (ISPAD, 2009)
I. T1DM dikare di her temenî de diyar bike, lê herî pir di zarok û mezinan de
A. Diyardeya Autoimmune bi mirina p-hucreyan re, hebûna xweseriya hucreyên p-hucreyan, kêmasiya însulînê ya bêkêmasî, girêdana bi însulînê ya bêkêmasî, qursa giran a bi tenduristiya ketoacidosis re, têkelkirina bi genên kompleksa mezin a histocompatibility (HLA)
B. Di Idiopathic diyarde jî bi mirinê ya hucreyên p û hîleyek ji ketoacidosis re pêk tê, lê bêyî nîşanên pêvajoyek otomatîkî (otomatîkbarên taybetî û komeleyên bi pergala HLA) re. Ev forma nexweşî taybetmendî nexweşên mezheba Afrîkî û Asyayî ye.
II. T2DM - celebê herî gelemperî ya diyabetê di nav mezinan de, bi kêmasiya însulînê re têkildar e hem bi sekreter hem jî bi çalakiya însulînê ve tê xuyang kirin: ji berxwedana berbiçav a însulînê bi kêmbûna însulînê re têkildar ber bi kêmasiya berbiçav a nehênî, bi an bêyî ku bihevre berxwedana însulînê.
III. Celebên taybetî yên taybetî yên şekir. Di vê beşê de hejmarek formên nosologî yên serbixwe yên şekirê (bi taybetî sindroma mîrîtî ya bi mîrasa yekdestdar) heye, di nav cûreyên cûda de têne hev kirin
A. Di deftera hucreya P de kêmasiyên genetîkî:
1. Chromosome 12, HNF-1a (MODY3)
2. Chromosome 7, GCK (MODY2)
3. Chromosome 20, HNF-4a (MODY1)
4. Chromosome 13, IPF-1 (MODY4)
5. Chromosome 17, HNF-1 / i (MODY5)
6. Chromosome 2, NeuroDl (MODY6)
7. Mutation DNA ya mitochondrial
8. Chromosome 6, KCNJ11 (Kir6.2), ABCC8 (Sur 1)
9. Hinekên din, ku sedema wan kêmasiyên monogenîk in ku di synthetic insulîn de ne
B. Di çalakiya însulînê de kêmasiyên genetîkî:
1. Bûyera ulinnsulînê ya A
2. Leprechaunism (Sindroma Donohue)
3. Sindroma Rabson-Mendelhall
4. Diyabûna lipoatrofîk
5. Hin formên din ên şekir ku ji ber mutasyonên di gene receptora însulînê de pêşve diçin. Di klînîkî de ji hêla metabolîzma karbohîdratê veqetandî ve ji hyperglycemia nerm û hyperinsulinemia to diyar diabetê. Donoghue Syndrom û Rabson-Mendelhall Syndrome di zaroktiya xwe de diyar dibe û berxwedana însulînê berbiçav dike
C. Nexweşên pankreasên derveyî
2. Trauma, pancreatectomy
3. Neoplasmsên pankreatîk
4. fibrosisê cistîk (fibrosis cistîk)
6. Pancreatopathiya fîro-hesab
7. Hin nexweşiyên cûda yên nosologîkî yên din, di nav wan de, digel binpêkirinên girîng ên fonksiyonê pankreatîkî ya exocrine, kêmbûna fonksiyona sekretî ya hucreyên islet jî tê dîtin.
2. Sindroma Cushing
8. Hin endokrinopatên din, ji ber çalakiya berevajî ya hormonên ku di mêjiyên zêde de têne sekinandin, dikarin rê li ber hilweşîna rezervên birêkûpêk ên fonksiyonê yên p-hucreyên pankreas bikin.
E. şekir bi sedema hin derman an kîmyewîyên din
3. Acidê nîkotinîk
5. Hormonên tîrîdê
7. Agirînerên P-adrenergîk
11. Dermanên din. Mekanîzmayên çalakiya wan cûda ne: xerabûna çalakiya jêrîn a însulînê, zêdebûna berxwedana însulînê ya heyî.Di zaroktiyê de, karanîna a-interferon girîngiya herî mezin e, di bin bandora kîjan şekirê xweseriyê ku kêmbûna insulasyona bêkêmasî ya tund dikare were pêşxistin
1. Rûbara Berî
3. Yên din. Hin enfeksiyonên virusê bi pêşveçûna kêmbûna însulasyona bêkêmasî re dibe sedema mirina p-hucreyan. Zirara rasterast a virusê amûrên islet rind e
Table 4. Dabeşkirina etiolojîk a bêhêzîbûna metabolîzma karbohîdrate (ISPAD, 2009) (domandin)
G. Formên rind ên şekir
1. Sindroma mirovî ya hişk (sindroma hişkbûna masûlkeyan, sindroma hişk-zilamî) - birînek otomatîkî ya pergala nerva navendî ya ku ji hêla hişkbûna masûlkeyên axayî ve bi spazaya êşê re tê xêzkirin, antîpotîzên ji glutamate decarboxylase re têne tesbît kirin, û şekir di hema 50% ji rewşan de pêş dikeve.
2. Sindroma xweser a poliglandular a celebên I û II
3. Nexweşên din ên ku bi avakirina regeznameyên otantîk ve ji receptorên însulînê re dibin lupus erytematosusê pergalî, dystrofiya papillary a nermî ya çerm (acanthosis nigricans). Di vê rewşê de, berxwedana însulînê ya berbiçav dikare were dîtin.
H. Sindromên genetîkî yên din carinan bi diyabetê re têkildar in
DM dikare hêmanek gelek syndromên genetîkî be, di nav de:
1. Sindroma Tungsten
2. Sindroma Down
3. Sindroma Shereshevsky-Turner
4. Sindroma Klinefelter
5. Lawrence - Moon - Sindroma Beadle
6. Sindroma Prader-Willi
7. Ataxia of Friedreich
8. Darbesta Huntington
10. Disturofiya myotonîkî
Di zaroktiyê de, sindroma Wolfram (DIDMOAD) herî gelemper e.
IV. Diyabûna hestî (jina ducanî ya ducaniyê) - her rewşek bi metabolîzma karbohîdartan tûjkirî (tevî tolerasyona glukozê ya neçar) ku di dema ducaniyê de hatibe teşxîskirin. Isolasyonê diyabûna gestasyonê di celebek veqetandî de bi zêdebûna xetereya mirinê ya perînatal û malformasyonên konjonktuelî di jinên ducanî yên bi metabolîzma karbohîdrate de têkildar e.
Klasîkirina şekir ne li gorî kategoriya Navneteweyî ya Nexweşan (ICD-10)
Di kategoriya navneteweyî ya nexweşîyan de (ICD-10), şekirên ne-însulîn ve girêdayî li rubrîka E11-E14 têne pêşkêş kirin.
E11. Nebesê ve girêdayî însulîn
E11.0 Nebesê ve girêdayî însulîn bi kome
E11.1 Nebesek bi însulînê ve girêdayî bi ketoacidosis
E11.2 Nexweşên şekir ku bi însulînê ve girêdayî zirarê digihîje gurçikê
E11.3 Nexweşên şekir bi însulînê ve têkçûna çavê
E11.4 Nexweşên şekir ji însulînê ve girêdayî bi kompleksên neurolojîk
E11.5 Nexweşên şekir ji însulînê ve girêdayî bi nexweşiyên xwînê yên periyodîk
E11.6 Nexweşên şekir ên bi însulînê ve girêdayî bi komplîkasyonên din ên diyarkirî
E11.7 Nebesbîna nehsulê ya ne-însulîn bi tevliheviyên pirreng
E11.8 Nexweşên şekir ên bi însulînê ve girêdayî bi komplîkasyonên nediyar
E11.9 Nebesbîna nehsîn-însulîn-nebûsîn bêyî tevlihevî
Diyardeya E12 ku bi malnişînbûnê ve girêdayî ye.
E12.0 şekir têkelî bi malnişînbûnê re, bi coma
E12.1 şekir têkelî bi malnişînbûnê re, bi ketoacidosis
E12.2 şekir têkelî bi malnişandinê re, digel zirarên gurçikê
E12.3 şekir têkelî bi malnişînbûnê re, bi êşa çavan
E12.4 şekir têkelî bi malnişînbûnê re, bi tevliheviyên neurolojîkî
E12.5 şekir bi malnişînbûnê re, bi nexweşiyên tîrêjê perçê re têkildar
E12.6 şekir bi malnişînbûnê re, digel kompleksên din ên diyarkirî
E12.7 Diabesê ku bi malnişînbûnê re têkildar dibe, bi tevliheviyên pirreng
E12.8 şekir têkelî bi malnişînbûnê re, bi tevliheviyên nenas
E12.9 şekir têkelî bi malnişandinê re, bê tevlihevî
E13 Formên din ên diyabetîk
E13.0 Formên din ên diyabetîk ên bi kome
E13.1 Tewratên diyarkirî yên din ên şekir bi ketoacidosis
E13.2 Formên din ên diyabetîk bi zirara gurçikê
E13.3 Formên dî diyarkirî yên şekir bi zirara çavan
E13.4 specifiedekên dî diyarkirî yên şekir bi neçûna neolojî
E13.5 Tiştên din ên diyarkirî yên diyabetê bi nexweşiyên tîrêjê perçê
E13.6 Formên dî diyarkirî yên şekir bi tevliheviyên dî yên dî
E13.7 Formên din ên diyabetî yên bi tevliheviyên pirjimar
E13.8 Formên din ên diyabetîk ên bi tevliheviyên nenas
E13.9 Formên dî diyar ên diyabetî bêyî tevlihevî
E14 SD, nediyar
D14, D14, bi koma E14.1 şekir, bi ketoacidosis ve ne diyar
JI BO OFAVKANR, 5, 2014 61
E14.2 şekir, bi zirara gurçikê re nehatiye diyar kirin
E14.3 şekir, bi zirara çavan re nexuyandî
E14.4 şekir, ne bi tevliheviyên neurolojîkî re nediyar
E14.5 şekir, nexweshandî bi nexweşiyên xwînê yên periyodîk
E14.6 şekir, bi tevliheviyên din ên diyar re nehatiye destnîşankirin
E14.7 şekir, bi tevliheviyên pirjimar re nediyar
E14.8 şekir, bi tevlihevîyên ne diyar vekirî
E14.9 şekir, bê guncandin bêyî tevlihevî
T2DM - destnîşankirin, wêneya klînîkî û
T2DM ji hêla hyperglycemia ve li dijî paşîn ya berxwedana însulînê ya cûrbecûr tête taybetmend kirin. Bi gelemperî, pêşveçûna şekirê tip 2 bi bi navê reindroma metabolîk re têkildar e. Li gorî pênase WHO, nexweşek bi şekirê şekir 2 (an jî kesek bi teşxîsa glukozê ya astengdar, berxwedana însulînê) bi hebûna du ji van nîşanên jêrîn re hevsera metabolê heye: kezeb abdominal, hipertension arterial, zêdebûna asta tri-glycerides û / an kêmbûna asta HDL di plasma, microalbuminuria.
Wêneyê klînîkî ya T2DM di zarok û mezinan de bi taybetmendiyên jêrîn têne destnîşan kirin:
- nexweşî destpêkek asimptomatîkî, hêdî,
- di temenekî mezintir ji 10 salan de (bi navînî salixdana temenê 13.5 sal) (D),
- giraniya giran an obesity (85%) taybetmendî ye (C),
- Li Haplotypên HLA-yê ku pêşbîniya pêşveçûna şekirê tip 1 in, têkiliyek tune,
- nîşanên neyînî (autantibodies ICA, GADa, IA2) nehatin destnîşankirin, an tenê yek cûreyek tête destnîşankirin, û sernavê wan kêm e,
- di 30% ji bûyeran de, xuyangiya akût bi ketoza (D),
- sekreteriya ewledar a însulînê bi hyperinsulinism û berxwedana însulînê,
- Komeleya dubare bi pêkhatên sindromê metabolîzma re: nefropatiya (mîkro- an makroalbuminuria) - di dema diyarkirinê de, dibe ku ew di% 32 ji dozan de (C), hîpertansiyonê arterîkî - heta 35% (D), dyslip heye.
Asta C-peptide, însulîn
Lênihêrîna Dihokê ADA, 2000: 23: 381-9
Hêjar 1. Algorîtmaya tespîta ciyawaz a ji bo şekir di ciwanan de. 62
Table 5. Nîşaneyên berxwedana însulînê
Indeksa Hilberîna exndeksê
HOMA-IR (Nirxandina modela Homeostasis) (ИРИхГ) / 22,5 ez nikarim tiştê ku hûn hewce dikin bibînin? Karûbarê hilbijartina wêjeyê biceribîne.
Matsuda (di dema OGTT) 10,000> 2.5
Nîşe G - asta glukozê ya xwînê ya zûtirîn, GSr - asta glukozê ya navîn di dema OGTT, IRI - asta însulîna immunoreactive ya zûtirîn, IRIS - asta însulînê ya navînî dema OGTT, OGTT - testa tolerasyona glukozê ya devkî.
demy - heta 72% (D), nexweşîya kezebê ya rûnê alkolê (NAFLD) - steatohepatitis dikare di 30% bûyeran de were dîtin, retînopatiya diyabetîk (heta 9-12%) (D), zerjûsa pergalî - asta zêdekirî ya proteîna C-reaktîv, cyto- Kinesên enflasyon û leukocytes (D).
Baweriya însulînê binpêkirina bandora biyolojîkî ya însulînê û reaksiyonê ya hestên însulîner-însulîn li hember însulînê li asta pêşîn û post-receptor e, ku rê li ber guhartinên metabolîzma kronîk vedike û di qonaxên yekem de bi hyperinsulinemia compensmamkirinê re têkildar dibe.
Baweriya însulînê tê tesbît kirin ku bi kêmî ve yek rêzek ji normê dûr dibe (Tab. 5).
Plana Ezmûna DM2-yê Gumanbar:
1. Danasîna diyabetê li gorî pîvanê teşhîsê ye (binihêrin tabloya 3).
2. Tê destnîşankirin ku asta însulîner (Imranoreactive Insunore (IRI)) li ser zikek vala û / an li hemberê şertê barkê ya glukozê (heke pêwîst be).
3. Nirxandina nîşanên berxwedana însulînê - HOMA, Caro û Matsuda.
4. Tewandina asta hemoglobînê glîkated.
5. Analîziya biyolojîk a xwînê (çalakiya AlAT û AsAT, asta HDL, LDL, triglycerides, kolesterolê total, urea, creatinine, acid uric, proteîna C-reaktiv).
6. Dîtina xwekuştinên xweyên taybetî (ICA, GADa, heya tyrosine phosphatase).
Li gorî encamên azmûnê, tespîtkirina T2DM li zarok û mezinan li ser bingeha pîvanên jêrîn saz dibe:
1. Debutkirina nexweşî bi temenê 10 salî re.
2. Zêdebûna zêdekirina glukoza xwînê ya bilez ji zêdeyî 7.0 mmol / L û / an di dema OGTT de ji zêdetirî 11,1 mmol / L piştî 2 demjimêran (binihêrin li tabloya 3).
3. Rêjeya hemoglobînê glycated> 6,5% (D).
4. Asta însulînê di nav sînorên normal de ye an ji nirxên referansê mezintir e, hebûna însulînê ye
berxwedan f), bi dirêjahiya nexweşiyek ku ji 2-3 sal zêdetir f).
5. Hebûna xizmên qonaxa yekemîn û / an duyemîn hevwelatî bi binpêkirina metabolîzma karbohîdrate (DM, NTG, NGN) f).
6.Giraniya zêde ya laş an jî qelewbûn (di% 85 bûyeran de diyar e) (C).
Heke nexweş terapiya însulînê werdigire, wê hingê sekreteriya mayîn a însulînê dikare bi asta C-peptide ve were texmîn kirin - sekreteriya parastî ya C-peptide bêtir ji 3 salan piştî eşkerekirina nexweşiyê ne ji bo nexweşên bi şeklê 1-yê diyabetê tîpîk ne).
Rêbazên azmûnî yên din jî bi tespîta erêkirî ya T2DM:
2. Ultrasound ya kavilika abdominal.
3. Ultrasound of organên pelvîk (ji bo binpêkirinên damezrandina puberty an şikefta mêran li keçan).
4. Holter çavdêriya tansiyona xwînê (bi zêdebûna zexta xwînê ji% 90 zêdetir o).
5. ationsêwirmendên pisporan: optometrist, neurolojî, kardîolog, gynecologist (li gorî nîşanan), genetîkî (li gorî nîşanan).
Taktîkên rêveberiyê bi pejirandin
Rêvebirina nexweşê li ser bingeha ambulansê
1. Lêpirsîn ji hêla endokrinologist ve - 1 caran di 3 mehan de.
2. Dabeşkirina asta hemoglobînê ya glycated - 1 caran di 3 mehan de.
3. monitoringavdêriya glukozê ya xwînê - diyarkirina birêkûpêk a astê zû û asta glukozê ya postprandial f). Di nexweşiyên akût de an bi nîşanên hîper- û hypoglycemia de, tewşek tewşek gelemperî ya f) tê destnîşan kirin. Nexweşên li ser dermankirina însulînê an terapiya bi amadekariyên sulphanilurea re pêdivî ye ku ji bo hîpoglycemia asîmptomatîk çavdêriyê bikin).
4. Testa xwîna gelemperî - her 6 mehan carekê.
5. Analyziya gelemperî ya mîzê - 1 car di 6 mehan de.
6. Testa xwîna biyolojîk - salê carekê (çalakiya AlAT û AsAT, kolesterolê total, LDL, triglycerides, proteîna reaktîv C, acid uric).
7. Dabeşandina mîkrokluminuria di 3 servîsên mîzê de - 1 car sal.
8. Kontrolkirina tansiyona xwînê - li her serdana doktor.
9. Ultrasound of cavity abdominal - 1 car sal.
10. ationêwirmendiya oftekolog, neurolojî - 1 car salê.
11. Nexweşxane - salek carekê, bi zêdebûna nîşanên karakterê diyabet (poluria, polydipsia), û / an zêdebûna asta glycated hemoglobînê ku ji 7.0% zêdetir e - nexweşxaneyek nexşandî.
Lênêrîna nexweşan
Li nexweşxaneyê, muayeneyek din tête kirin:
2. Ultrasound ya kavilika abdominal.
3. Ultrasound of organên pelvîk (li gorî nîşanan).
4. Holter çavdêriya tansiyona xwînê (li gorî nîşanan).
5. MRI (li gorî nîşanan).
6. Consultêwirmendên pisporan - optometrist, neurolog, gynecologist (li gorî nîşanan), genetîkî (li gorî nîşanan).
Birêvebirina dermankirî ya nexweşên bi şekir 2 bi diyabetê
Terapiya destpêkê ji hêla nîşanên klînîkî ve, giraniya giran a hyperglycemia û hebûna an nebûna ketosis / ketoacidosis ve tête destnîşankirin. Wekî ku bi T1DM re, di hebûna nîşanê de, bi taybetî jî vereşandinê, rewş dikare zûtir xirab bibe (D), ji ber vê yekê, dermanê yekem a diyarkirî insulîn (A) ye. Di nebûna nîşanên giran de, dermankirina bijare metformîn (D) ye. Doza destpêkê 250 mg / roj 3 rojan e, bi tolerasyona baş, dozê li 250 mg 2 caran di rojê de zêde dibe, heke pêwîst be, titandina dozê ji bo 3-4 rojan tête domandin heya ku gihîştina dozê herî zêde - 1000 mg 2 caran di rojê de.
Veguhastina ji însulînê li metformin bi gelemperî dikare di hundurê 7-14 rojan de were kirin, ji roja ku dest pê kirina stabîna metabolîk pêk tê - bi gelemperî 1-2 hefte piştî teşxîsê. Bi her zêdebûna dozê re metformin, doza însulînê hêdî hêdî bi 10-20% (D) tê kêm kirin.
Piştî bidawîbûna dermankirina însulînê, dravdana diyarkirina asta glukozê xwînê dikare rojê 2 caran kêm bibe - li ser zikê vala û 2 demjimêran piştî xwarina paşîn (D).
Armancên dermankirina demdirêj ev in:
- ziravbûn,
- başkirina şiyana toleransa çalakiya laşî,
- normalîzekirina asta glukozê ya xwînê, gihîştina asta glycated hemoglobînê kêmtir ji 7.0%,
- kontrolkirina nexweşiyên bihev re, di nav de hîpertansiyonê arterial, dyslipidemia, nephropathy û hepatosis.
Di tedawiya T2DM de rolek girîng di perwerdehiya nexweş û malbata wî de tê lîstin. Pêdivî ye ku ew li ser guherîna behreyê (parêz û çalakiya laşî) were bal kirin.Pêdivî ye ku nexweş û malbata wî bêne perwerdekirin ku bi domdarî li ser hêjmar û qalîteya xwarinê ku tê xerckirin, tevgerên rast ên xwarinê û rêzika çalakiya laşî bişopînin. Encamên çêtirîn gava ku ji hêla komek pispor ve têne perwerdekirin, tê de, wekî nutricîstan û psîkologê tête gihandin.
Pîvana Jîngehê
Pêwîstina dermankirinê hewce ye: kêmkirina kêmbûna calorîk ya rojane ya parêzê bi 500 kcal, sînorkirin di vexwarinên fêkiyan de, nemaze yên saturated, û karbohîdartên bi hêsanî pestkirî (vexwarinên şekir, xwarinên bilez), zêdebûna bexşîna fêkî, sebze û fêkiyan di parêzê de. Pêdivî ye ku meriv bi parêzê hişyar bike.
Activityalakiya laşî divê herî kêm 50-60 hûrdemî li rojê be, hûn hewce ne ku rojek 2 demjimêran bi bernameyên TV û çînên li ser computerê sînorkirin.
Dermakoterapî tê derman kirin ger ku ne gengaz bû ku meriv armanc tenê bi guhertinên şêwazê jiyanê ve bigihîne.
Biguanides. Metformin li ser receptorên însulînê yên di kezebê, masûlkeyan û laşê adipose de tevdigere; bandorên wê di kezebê de herî diyar in. Bandora anorektîkî ya bingehîn dikare kêmbûna giran berde. Bikaranîna demdirêj bi kêmbûna 1% ya hemoglobînê glycated re têkildar e. Metformin dikare anormaliyên ovulasyonê li keçên bi PCOS re têkildar dike û xetera ducaniyê (A) zêde dike.
Ji bandorên alîgirên gengaz ên ji xala gastrointestinal (êşa êşa abdominal, diyarde, xezeb). Di pir rewşan de, ew dikarin bi hûrgulkirina hêjeya 3-4 hefteyan hêdî hêdî biparêzin û li dû pêşniyarên ji bo girtina dermanên bi xwarinê re bişînin.
Xetereya pêşxistina acidoza laktîk bi terapiya metformîn pir kêm e. Metformin ne pêdivî ye ku li nexweşên bi karûbarê gurçikê veqetandî, nexweşiya kezebê, têkbirina dil an rovî, an jî bi hevdemî bi dermanên radiopaque re were derman kirin. Ji bo nexweşiyên gastrointestinal, divê metformin bi demkî were rawestandin (A).
Însulîn Heke di dema dermankirinê de bi dermanên kêmkirina şekir oral re ne gengaz e ku meriv bi kontrolkirina glycemîk re têkildar be, serlêdana anînlûsek dirêj-bandorker bêyî bandorên pez dikare dikare têrhatî peyda bike
JI BO OFAVKAN, 5, 2014
Glucose (HA)> 12.5 ID1c> 9% an ketosis an _ ketoacidosis_
HA berî xwarinê 4.5-6.5 Peqa postprandial HA 6.5 / 9.0> (ID1c> 7%
'Nirxandina pêşnumayek zêdek: amadekariyên sulfonylurea
insulin glargine bi tenê an bi hevgirtina bi însulînê kurt-çalak
Lihevhatî! BRD0, 2009
Hêjar 2. Algorîtmaya dermankirinê ji bo zarok û mezinan bi şekir 2 re.
Hêjar 3. Helwestek hevgirtî ya dermanê şekirê 2 li zarokan.
bandora dermankirinê bêyî hewcedariya dermanê însulînê ya ku bi xwarinan ve girêdayî ye (însulasyona prandial). Pêdivî ye ku dermankirina Metformin berdewam be. Ger hyperglycemia postprandial domdar be, însulîna kêm-çalak dikare li rêjeya dermankirinê zêde bibe.
Bandorên nehfê yên însulînê hîpoglikemiya ku di şekirê şekir de bi şeklê dermankirina însulînê re, û zêdebûna giraniyê di nexweşiya şekir de ne normal e.
Dyslipidemia, hipertension arterial, û albuminuria bi T2DM re ji T1DM re gelemperî ne, dikarin jixwe pêşî li tespîtê bêne tesbît kirin û divê piştî baştirkirina kontrolkirina asta glukozê ya xwînê were nirxandin.
Hîpertansiyonê arterial û albuminuria
Bi hîpertansiyonê arterialê ya piştrast (BP> sedî 95-ê) an hebûna albuminuria, mêtingehkerên ACE têne derman kirin an, heke nepoxdar, astengkerên receptor angiotensin f).
Heke hûn tansiyonê xwînê normal bikin û / an albuminuria di dema dermankirinê de kêm bikin bi karanîna yekê -
parata serketî nabe; dibe ku dermankirina hevbeş hewce be)
Bandorên alîgirên ACE-ê yên nexeşikî hene: hêşîn, hyperkalemia, serêş û bêhêziyê.
Divê ceribandinek ji bo dyslipidemia di demek kurt de were şandin, dema ku gengaz e ku meriv asta glukoza xwînê kontrol bike, û paşê salê f). Asta LDL ya armanckirî ji 2.6 mmol / L kêmtir e.
Digel sînorê (2.6-3.4 mmol / L) an bilindkirina LDL (> 3.4 mmol / L), profîla lipîd piştî 6 mehan ji nû ve tête vekolîn kirin û xwarina hanê tête çêkirin ku hûn rûnên total û saturated kêm bikin.
Ger piştî 3-6 mehan piştî hewildanek xweşbînkirinê, asta LDL zêde bimîne, dermankirina derman mumkun e. Terapîneya statîn di zarokan de ewleh û bandorker e, her çendî heta niha di derbarê ewlehiya terapiya dirêj de daneyên tunebûyî hene (statîn piştî şêwirmendî bi kardiyolog re tête diyar kirin).
1. Dedov II, Kuraeva T.L., Peterkova V.A. Di zarok û mezinan de şekirê şekir. - M: GEOTAR-Media, 2007. Dedov II, Kuraeva TL, Peterkova VA. Di zarok û mezinan de şekirê şekir. Moskow: GEOTAR-Media, 2007.
2. Dedov II, Remizov OV, Peterkova V.A. Heterogjeniya genetîkî û aliyên klînîkî û metabolîk ên şekirê şekir bi mîrasa serdestiya autosomal (celeb MODY) di zarok û mezinan de. // Pediatrics. Kovar wan bike. G.N. Speransky. - 2000. - T.79. - Hejmar 6 - S. 77-83. Dedov II, Remizov OV, Peterkova VA. Nexweşiya şekir û mezinan bi mîrîta xweser a serdest a xweser (celeb MODY): erdnîgariya genetîkî, aliyên klînîkî û metabolîk. Pediatriia. 2000.79 (6): 77-83.
3. Dedov II, Remizov OV, Peterkova V.A. Tîpa 2 di zarok û mezinan de şekir. // Diabes mellitus. -2001. - Hejmar 4 - S. 26-32. Dedov II, Remizov OV, Peterkova VA. Sakharnыy diabetik 2 tipa u detey i podrostkov. Mellitus şekir. 2001, (4): 26-32.
4. Eremin IA, Zilberman LI, Dubinina IA, û yên din. Taybetmendiyên cureya 2 di diyabetê de bêyî obezîteyê di zarok û mezinan de. - Materyalên Kongreya VI-All-Russian Diabetes, 19-22 Gulan, 2013 - f. 299. Eremina IA, Zil'berman LI, Dubinina IA, et al. Osobennosti sakharnogo diabeta 2 tipa bez ozhireniya u detey i podrostkov. Pravdanên Kongreya VI-yê Diabetolojiya Rûsî, 2013 19-22 Gulanê.
5. Eremina I.A., Kuraeva T.L. Metformin di dermankirina şekir 2 de di zarok û mezinan de. // Pirsgirêkên endokrinolojiyê. - 2013. - T. 59. - Hejmar 1 - S. 8-13. Eremina IA, Kuraeva TL. Bikaranîna metformin ji bo dermankirina şekirê şekir 2 li zarok û mezinan. Pirsgirêk Endokri-nologii. 2013.59 (1): 8-13. doi: 10.14341 / probl20135918-13
6. Adelman RD, Restaino IG, Alon US, Blowey DL. Protein-uria û glomerulosclerosis ya sezonalê ya fokal-ê ya ku bi zehfî hişk dibe
mezinan. Kovara Pediatrics. 2001,138 (4): 481-485. doi: 10.1067 / mpd.2001.113006
7. Di zarok û mezinan de şeklê 2-yê Type 2. Komeleya Dihokê ya Amerîkî. Lênêrîna Dihokê. 2000.23 (3): 381-389.
8. Banerjee S, Raghavan S, Wasserman EJ, Linder BL, Saenger P, DiMartino-Nardi J. Hersonal Dîtinên Hormonal li Keçên Spanî yên Afrîkî-Amerîkî û Karibî Bi Adrenarche Berî: Bandora ji bo Sindroma Ovarian Polycistîk. Pediatrics. 1998,102 (3): e36-e36. doi: 10.1542 / peds.102.3.e36
9. MA Banerji. Di Afrîkaya Afrîkî de şekir: Taybetmendiyên pathophysiologic yekta. Raporên Diyabeta Navîn. 2004.4 (3): 219-223. doi: 10.1007 / s11892-004-0027-3
10. Berenson GS, Srnivasan SR. Faktorên xetereya kardiovaskulîk di ciwanan de bi imkanên ji bo pîrbûnê: Lêkolîna Dil a Bogalusa. Neurobiology of Aging. 2005.26 (3): 303-307.
11. Braun B, Zimmermann MB, Kretchmer N, Spargo RM, Smith RM, Gracey M. Faktorên Risk ji bo Diabes û Nexweşiya Cardiovascular di Aboriginesên Avusturalî yên ciwan de: Lêkolînek 5-salane. Lênêrîna Dihokê. 1996.19 (5): 472-479. doi: 10.2337 / diacare.19.5.472
12. Chan JC, Cheung CK, Swaminathan R, Nicholls MG, Cock-ram CS. Di nav Hong Kong withînê de bi obezbûn, albuminuria û hîpertansiyonê ve girêdayî ne-însulîn-şekir şekir (NI-DDM). Kovara Bijîjkî ya Zankoyê 1993.69 (809): 204-210. doi: 10.1136 / pgmj.69.809.204
13. Dahlquist G, Blom L, Tuvemo T, Nystrom L, Sandstrom A, Wall S. Lêkolîna diyabetîk a zaroktiya swêdî - ji encama qeydek dozê neh sal û ji lêkolîna dozek yek-salî encam dide ku nîşan dide ku Tîpa 1 (girêdayî insulînê ) şekirê şekir hem bi diyabetes mellitus û hem jî bixwebesênxwebunê re hem bi Tipa 2 (ne ve girêdayî insulîn) ve girêdayî ye. Diabetologia. 1989.32 (1).
14. Dietz WH, Gross WL, Kirkpatrick JA. Nexweşiya Blount (tibia vara): disorderareseriyek din a skeletal ku bi obezbûna zaroktiyê ve girêdayî ye. Kovara Pediatrics. 1982,101 (5): 735-737.
15. AJ binivîse. Di zarokên spî yên qelew de şekirê 2. Arşîva Dis-ease di Xerîbiyê de. 2002.86 (3): 207-208. doi: 10.1136 / adc.86.3.207
16. Druet C, Tubiana-Rufi N, Chevenne D, Rigal O, Polak M, Levy-Marchal C. Karakterîzasyona Veşartina ulinnsulîn û Baweriyê Li Tîpa 2 Di Dîplomatên Adan de. Journal The Clinic Endocrinology & Metabolism. 2006.91 (2): 401-404.
17. Duncan GE. Pêşbîrbûna Diabetes û Asta Glukozekên Bendewar a Neçandî di nav ciwanên amerîkî de. Arşîvên Pediatrics & Adolescent. 2006,160 (5): 523. doi: 10.1001 / arşîmed.160.5.523
18. Ehtisham S. Lêkolîna yekemîn a YY UK ya derûnî ya celeb 2 û MODY. Arşîvên Nexweşiyê di zaroktiyê de. 2004.89 (6): 526-529. doi: 10.1136 / adc.2003.027821
19. Eppens MC, Craig ME, Jones TW, Silink M, Ong S, Ping YJ. Tîpa 2 di ciwanan de ji herêma Pasîfîka Rojavayê: kontrola glycemic, lênihîna şekir û tevlihevî. Lêkolîn û Nerîna Dermanî ya heyî 2006.22 (5): 1013-1020. doi: 10.1185 / 030079906x104795
20. Freedman DS, Khan LK, Dietz WH, Srinivasan SR, Beren-kurê GS. Têkiliya Nexweşiya Zarokî ya bi faktorên rîskê yên nexweşiya dil a koroner di mezinbûnê de: Lêkolîna Dil a Bogalusa. Pediatrics. 2001,108 (3): 712-718. doi: 10.1542 / peds.108.3.712
21. Goldberg IJ. Dyslipidemia diabetic: Sedem û Encam. Journal The Clinic Endocrinology & Metabolism. 2001.86 (3): 965-971. doi: 10.1210 / jcem.86.3.7304
22. Goran MI, Bergman RN, Avila Q, Watkins M, Ball GDC, Shai-bi GQ, et al. Toleransa Glukozê ya Neçar û Fonksiyonê ya P-Hucreyê Li Zarokên Mezinahî Zêdetirî Bi Dîroka Malbatê ya Pizirî Ji Bo Diyabeya Tipê 2. Journal The Clinic Endocrinology & Metabolism. 2004.89 (1): 207-212.
23. Gottlieb MS. Di di zarok û birayên xwişk û kal û pîr-destpêkê de-şekir ne. Journal of Nexweşiyên Kronîk. 1980.33 (6): 331-339. doi: 10.1016 / 0021-9681 (80) 90042-9
24. Gress TW, Nieto FJ, Shahar E, Wofford MR, Brancati FL. Tedawiya Hîpertansiyon û Antihypertansiyonê wekî Faktorên Xetere ji bo 2ablon 2 Mellitus Diabetes 2. New England Journal of Medicine. 2000,342 (13): 905-912. doi: 10.1056 / nejm200003303421301
25. Hathout EH, Thomas W, El-Shahawy M, Nahab F, Mace JW. Nîşaneyên Otimînmaya Diyabetê di zarok û mezinan de bi Nexweşxaneya Tipa 2. Pediatrics. 2001,107 (6): e102-e102.
26. Ibinez L, Potau N, Marcos MV, de Zegher F. Adre-narche and Hyperinsulinism Exaggerated in Girls Adolescent Born Small for the Age Gestational. Journal The Clinic Endocrinology & Metabolism. 1999.84 (12): 4739-4741. doi: 10.1210 / jcem.84.12.6341
27. Invitti C, Guzzaloni G, Gilardini L, Morabito F, Viberti G. Pêşverû û Hevpeymanên Nerazîbûna Glukozê Li Zarok û Xortên Xweser ên Ewropî. Lênêrîna Dihokê. 2003.26 (1): 118-124. doi: 10.2337 / diacare.26.1.118
28. Juonala M, Jarvisalo MJ, Maki-Torkko N, Kahonen M, Viikari JS, Raitakari OT. Faktorên xetereyê di zaroktiyê de têne nasîn û Elastbûniya Arteryariya Karotîdê Di Adulthood de Paqijkirî: Rîska Cardiovaskular di Xwendina Fînlandayên ciwan de. Circulation. 2005,112 (10): 1486-1493. doi: 10.1161 / circaha.104.502161
29. Kadiki OA, Reddy MRS, Marzouk AA. Bûyera însulînê ya girêdayî şekir (IDDM) û şekirgirtina însulînê (NIDDM) (destpêka 0-34 sal) li Benghazi, Libya. Lêkolînên Diabetes û Pratîkên Klinîkî. 1996.32 (3): 165-173. doi: 10.1016 / 0168-8227 (96) 01262-4
30. Kirpichnikov D, Sowers JR. Nexweşê şekir û şekir ya têkildarî şekir. Di Endokrinolojî û Metabolîzmê de Trend. 2001.12 (5): 225-230. doi: 10.1016 / s1043-2760 (01) 00391-5
JI BO OFAVKAN, 5, 2014
31. Kitagawa T, Owada M, Urakami T, Yamauchi K. Zêdebûna ofareserkirina Dihokê ya Ne-ulinnsulîn ku di navbêna Dibistanên Japonî de Digel Zarokên Dibistanên Japonî Qewimîn Bi Xirabê êkirina Animalekên Ajalan û Fatermîn re zêde dibe. Pediatrîkên Klinîkî. 1998.37 (2): 111-115. doi: 10.1177 / 000992289803700208
32. Laakso M. Lipids in Type 2 Diabetes. Semîner di Dermanê Vascular de. 2002.2 (1): 059-066. doi: 10.1055 / s-2002-23096
33. Di mezinan de Landin-Olsson M. Latent Autoimmune. Salnameyên Akademiya Zanistên New York. 2006,958 (1): 112-116. doi: 10.1111 / j.1749-6632.2002.tb02953.x
34. Lee S, Bacha F, Gungor N, Arslanian SA. Rêza waa di ciwanên reş û spî de pêşbînek serbixwe ya berxwedana însulînê ye. Kovara Pediatrics. 2006,148 (2): 188-194. doi: 10.1016 / j.jpeds.2005.10.001
35. Lewy VD, Danadian K, Witchel SF, Arslanian S. abnovasyonên zûtir ên metabolê li keçên mezinan bi sindroma ovarian polycystic. Kovara Pediatrics. 2001,138 (1): 38-44. doi: 10.1067 / mpd.2001.109603
36. Loder RT, Aronson DD, Greenfield ML. Epîdemolojiya epîpolojiya femurî ya kapîtaliya dravî ya dualî. Lêkolînek zarokan li Michigan. Journal of Bone and Joint Surgery (Volume Amerîkî). 1993 Tebax, 75 (8): 1141-1147.
37. McGrath NM, Parker GN, Dawson P. Pêşniyara destpêkê ya şekirê şekir 2 di ciwanên Zelanda Nû de. Lêkolînên Diabetes û Pratîkên Klinîkî. 1999.43 (3): 205-209.
38. Miller J, Silverstein J, Rosenbloom AL. Di zarok û mezinan de diyarde 2 de celeb. In: Endokrinolojî: Fapa pêncemîn. NY: Marcel Dekker, 2007. V. 1, rûpel. 169-88.
39. Misra A, Vikram NK, Arya S, Pandey RM, Dhingra V, Chatter-jee A, et al. Prehtîmalek mezin a berxwedana însulînê li zarokên piyesî yên Asyayî ya pasubertal, bi pêşnumaya sêwirîna laşê truncal a negatîf re, birîna abdominal û laşê zêde ya laş ve girêdayî ye. Kovara Navneteweyî ya Ombesity. 2004.28 (10): 1217-1226.
40. Morales AE, Rosenbloom AL. Mirin ku ji destpêka şekirê tip 2 ve ji hêla dewleta hyperosmolar a hîperglycemîk ve hatî çêkirin. Kovara Pediatrics. 2004,144 (2): 270-273. doi: 10.1016 / j.jpeds.2003.10.061
41. Norman RJ, Dewailly D, Legro RS, Hickey TE. Sindroma ovary polycistîk. Lancet. 2007,370 (9588): 685-697.
42. Pinhas-Hamiel O, Zeitler P. Li cîhanê û mezinan de belavbûna gerdûnî ya şekir 2, şekir. Kovara Pediatrics. 2005,146 (5): 693-700. doi: 10.1016 / j.jpeds.2004.12.0.042
43. Pinhas-Hamiel O, Zeitler P. Kompleksên zirav û kronîk ên şekirê şekir 2, li zarok û mezinan. Lancet. 2007,369 (9575): 1823-1831. doi: 10.1016 / s0140-6736 (07) 60821-6
44. Plourde G. Bandora obezîtiyê li ser profîlên glukozî û lipîdê li mezinan di komên temenî yên cûda de di derbarê mezinbûnê de. Pratîka malbata BMC. 2002.3: 18-18. doi: 10.1186 / 1471-2296-3-18
45. Poredo, qirêj, P. êşkêşiya Endothelial û nexweşîya dil û dil. Pathophysiolojiya Haemostasis û Thrombosis. 2002.32 (5-6): 274-277. doi: 10.1159 / 000073580
46. Ramachandran A, Snehalatha C, Satyavani K, Sivasankari S, Vi-jay V. Tîpa 2 Di Di Zarokên Bajar ên Asyayî-Hindî de 2. Lênêrîna Dihokê. 2003.26 (4): 1022-1025. doi: 10.2337 / diacare.26.4.1022
47. Reinehr T, Schober E, Wiegand S, Thon A, Holl R. p-hucreyek otomatîk di zarokên ku bi şekir 2-şekirê şekir 2 ne: komek an kategoriya xelet? Arşîvên Nexweşiyê di zaroktiyê de. 2006.91 (6): 473-477. doi: 10.1136 / adc.2005.088229
48. Rosenbloom AL. Kezeb, Bihêleya ulinnsulîn, Otoma Beta-Hucre, û Guharkirina areseriya Klînîkî ya Diabetesê ya Zaroktiyê. Lênêrîna Dihokê. 2003.26 (10): 2954-2956.
49. Rosenbloom AL, Joe JR, Young RS, Winter WE. Di ciwanan de bi nexweşiya şekir 2 ya şekir 2. Lênêrîna Dihokê. 1999.22 (2): 345-354. doi: 10.2337 / diacare.22.2.345
50. Salomaa VV, Strandberg TE, Vanhanen H, Naukkarinen V, Sarna S, Miettinen TA. Toleroka glukozê û tansiyona xwînê: Pêdivî ye ku li zilamên pîr navîn şopandina dirêj be. BMJ. 1991,302 (6775): 493-496. doi: 10.1136 / bmj.302.6775.493
51. Sayeed MA, Hussain MZ, Banu A, Rumi MAK, Khan AKA. Qedexe ya şekir di nifûsa eyaleta Bangladeşê de. Lêkolînên Diabetes û Pratîkên Klinîkî. 1997.34 (3): 149-155. doi: 10.1016 / s0168-8227 (96) 01337-x
52. Shalitin S, Abrahami M, Lilos P, Phillip M. Baweriya însulînê û bêhêzbûna tolerasyona glukozê ya li zarok û ciwanên qelew di tosraêlê de ji navendek lênêrîna tercîhî re vegotin. Kovara Navneteweyî ya Ombesity. 2005.29 (6): 571-578. doi: 10.1038 / sj.yo.0802919
53. Smith JC, Field C, Braden DS, Gaymes CH, Kastner J. Pirsgirêkên Tenduristiyê yên li Zarok û Xortên Xweser Pêdivî ye ku ightêdibe Pirsgirêkên Tedawiya Taybet. Pediatrîkên Klinîkî. 1999.38 (5): 305-307. doi: 10.1177 / 000992289903800510
54. Baranowski T, Cooper DM, Harrell J, Hirst K, Kaufman FR, Goran M. Pêşkeftina Rêjeyên Rêjeya Dihokê di U.S de mezin. Cohort-Heşt-Grade. Lênêrîna Dihokê. 2006.29 (2): 212-217.
55. Strauss RS, Barlow SE, Dietz WH. Pêşveçûnên nirxên serhêl ên aminotransferase serhêl di mezinan de gir û qelew. Kovara Pediatrics. 2000,136 (6): 727-733.
56. Sugihara S, Sasaki N, Kohno H, Amemiya S, Tanaka T, Mat-suura N. Lêkolîna Dermanên Bijareyên Bijare ji bo Zarok-Destpêk Tîpa 2 Diabelê Mellitus li Japonya. Endokrinolojiya Zarokan a Klînîkî. 2005.14 (2): 65-75. doi: 10.1297 / cpe.14.65
57. Tounian P, Aggoun Y, Dubern B, Varille V, Guy-Grand B, Sidi D, et al.Hebûna zêdebûna hişkbûnê ya arteriya karotîdê ya hevpar û xetimîna endothelialê li zarokên giran bi kedî: lêkolînek paşerojê. Lancet. 2001,358 (9291): 1400-1404.
58. Tresaco B, Bueno G, Moreno LA, Garagorri JM, Bueno M. Bûyera berxwedana însulînê û kêmbûna toleransa glukozê li zarok û mezinan de qelew. Journal of Physiology and Biochemistry. 2003.59 (3): 217-223. doi: 10.1007 / bf03179918
59. Turner R, Stratton I, Horton V, Manley S, Zimmet P, Mackay IR, et al. UKPDS 25: autoantibodies to islet-cell cytoplasm and glutamic acid decarboxylase ji bo pêşbînîkirina hewcedariya însulînê ya di şekir 2 şekir de. Lancet. 1997,350 (9087): 1288-1293. doi: 10.1016 / s0140-6736 (97) 03062-6
60. Kontrola xwîn-glukozê ya hişkkirî ya bi sulphonylureas an însulînê re di beriya dermankirina kevneşopî û rîska tevliheviyên li nexweşên bi şekirê 2 (DiYP 33). Lancet. 1998,352 (9131): 837-853. doi: 10.1016 / s0140-6736 (98) 07019-6
61. Umpaichitra V, Banerji MA, Castells S. Autoantibodies li zarokên bi şekir 2 şekir şekir. Journal of Endokrinolojiya Zarokan & Metabolism: JPEM. 2002.15 Sup 1: 525-530.
62. Visser M, Bouter LM, McQuillan GM, Wener MH, Harris TB. Lamnfazasyona Pergalê ya Low-Grade Di Zarokên Overweight de. Pediatrics. 2001.107 (1): e13-e13. doi: 10.1542 / peds.107.1.e13
63. Wabitsch M, Hauner H, Hertrampf M, Muche R, Hay B, Mayer H, et al. Nexweşiya şekir II û binpêkirina rêziknameya glîkozê li zarok û xortên Qefqasyayê ku bi kezebê li Almanya dijîn. Kovara Navneteweyî ya Ombesity. 2004
64. Wei JN, Sung FC, Li CY, Chang CH, Lin RS, Lin CC, et al. Kêmasî û Hebûna Jidayîkbûnê Tîrêjên Hêlîn Areêdibe ku Xirab Di Tîpa 2 de Di Xwendekarên Dibistanan de Xetereya Tîpa 2 hebe. Lênêrîna Dihokê. 2003.26 (2): 343-348.
65. Weiss R, Dufour S, Taksali SE, Tamborlane WV, Petersen KF, Bonadonna RC, et al. Prediabetes di ciwanên obez de: Sindromek bi tolerasyona glukozê ya têkçûyî, berxwedana giran a însulînê, û dabeşkirina fatê ya myocellular û abdominal guhert. Lancet. 2003,362 (9388): 951-957. doi: 10.1016 / s0140-6736 (03) 14364-4
66. Wiegand S, Maikowski U, Blankenstein O, Biebermann H, Tar-nuha P, Gruters A. Diabsera Tîpa 2 û xirabûna tolerasyona glukozê li zarok û ciwanên Ewropî yên bi obeziyê - pirsgirêkek ku êdî bi komên hindikahî re sînordar nine. Kovara Ewropî ya Endokrinolojiyê. 2004,151 (2): 199-206. doi: 10.1530 / eje.0.1510199
67. Wierzbicki AS, Nimmo L, Feher MD, Cox A, Foxton J, Lant AF. Komeleya angiotensin ku bi enzîmên DD veguherî giyotîp bi hîpertansiyonê di diyabetê de. Journal of Hîpertansiyonê Mirovan. 1995.9 (8): 671-673.
68. Zivistanê WE, Maclaren NK, Riley WJ, Clarke DW, Kappy MS, Spillar RP. Hînbûn-Destpêkirina Diabetes ciwanan li Amerîkayên reş. New England Journal of Medicine. 1987,316 (6): 285-291. doi: 10.1056 / nejm198702053160601
69. Dabelea D, Bell RA, D'Agostino Jr RB, Imperatore G, Johan-sen JM, Linder B, et al. Nîşana şekir di ciwanan de li Dewletên Yekbûyî. JAMA: Kovara Komeleya Dermanî ya Amerîkî. 2007,297 (24): 2716-2724. doi: 10.1001 / jama.297.24.2716
Hyperglycemia: Sedem û nîşan
Etiyolojiya nexweşî bi cûreyek patholojiyê ve girêdayî dibe.
Diyardeya 2 ji ber sedemên wiha geş dibe:
- pêşnumaya genetîkî
- astên cihêrengiyê,
- ducaniyê zû
- şêwaza zirav
- bêserûberiyên xwarinê
- narkotîkên xwedî hormon dibin
- puberty
- nexweşiyên pergala endokrîn.
Di pir rewşan de, hyperglycemia xwenîşandanek dekompensasyonê ya diyabetê ye. Zêdebûna nişkave ya glukozê dikare bibe sedema paroksîzmal ku mirov dikare hewcedariya lênêrîna acîl bibîne.
Sedemên Hyperglycemia
Di kesek tendurist de, nexweşîya hyperglycemia bêyî sedemek eşkere ya derveyî, bi gelemperî nîşanek nerazîbûnên metabolîk e û destnîşan dike an pêşveçûnek paşîn a şekir ya şekir an pêşbîniyek vê patolojiyê ye.
Zêdebûnek tûj di asta şekirê de di diyabetesê de ji kêmbûna însulînê, hormona pankreasê re dibe sedema. Ulinsulîn hêdî dike (tevde) tevgera glukozê li nav livokên hucreyî de radiwestîne, û ji ber vê yekê naveroka şekirê azad di xwînê de bilind dibe.

Digel şekirê 1, pankreas di mêjiyê pêwist de însulînê çêdike, bi şekirê şekir 2, dibe ku însulîn bes be, lê reaksiyonek nehfî ya laş ji hormonê re heye - berxwedana li ber hebûna wê. Herdu şekir dibe sedema zêdebûna hejmara molekulên glukozê di xwînê de û bibe sedema nîşanên taybetmendiyê.
Nîşaneyên şekir di zarok de
Nexweşiya şekir di zaroktiyê de her ku diçe zêde tê guhartin û di rêza dûrahiyê de di nav nexweşiyên kronîk ên zaroktiyê de duyemîn di rêza duyemîn de ye.
Ev patholojiya zengîn û bêpergal ji hêla metabolîzma karbohîdratê veqetandî ve tête çêkirin û bi zêdebûna asta şekirê di plasma xwînê de tête diyar kirin.
Tenduristiya nexweşek piçûk û îhtîmalek pêşveçûna tevliheviyên cidî bi destnîşankirina dem û dermankirinê ve girêdayî ye.
Berevajî baweriya populer, diyarde ne tenê xortên ku sînorek temenî derbas kiriye tehdît dike û, digel vê yekê, êşê dikişîne, lê her weha zarokan jî. Ji ber vê yekê, ew pir girîng e ku hûn tenduristiya pitikên xwe kontrol bikin û zanibin ka nîşanên yekem ên diyabetesê di zarokan de çawa tê xuyang kirin.
Sedemên nexweşiyê
Heke em di derbarê pitikan de biaxivin, wê hingê ew bi piranî tête diyabetek celeb 1. Hêjayî gotinê ye ku di piraniya bûyeran de ew piştî enfeksiyonê li wan zarokên ku pêşbîniya genetîkî ji pêşveçûna vê nexweşiyê re pêşve dibin.
Ger bi kêmanî yek ji dêûbavan bi nexweşiya şekir ve heye, hingê divê zarok bi baldarî were dermankirin. Lê di heman demê de, hûn nekarin hewl bidin ku wî ji hemî faktorên provokasyonê biparêzin: bes e ku hûn nîşanên yekem zanibin, bi bîr bînin ka katalîzatorê ji bo nexweşî çi ye, pitikê bi baldarî bişopînin û bi serdemî xwîna xwe bidin da ku hebûna glukozê kontrol bikin.
Ger dayika zarok bi nexweşiya şekir ket, hingê hucreyên wî yên pankreas bi bandora hejmarek vîrusan, di nav de, rûkelaya, herpes, sorik, û dendikê hestiyar e. Her yek ji van nexweşiyan dikare hevkariya pêşketina şekir bikin.
Xwarinên pitikên ku dayikên wan ji vê nexweşiyê diêşin hewce dike ku bi baldarî were şopandin. Bi kêmanî di salê de, divê ev zarok bi şîrê dayikê ve têne şandin da ku ji alerjiyên mumkunî yên proteîna gûzê, ku di nav deverên tevlîhevkirî de tête dîtin, nehêlin.
Her weha girîng e ku meriv were çavdêrîkirin ka pitik çawa zêde giran dibin, wan germ bikin, bêedaliya giştî zêde bikin û heke gengaz be stres pêşve diçin.
Nîşaneyên xeternak
Lê belê pêkanîna hemî pêşniyaran carinan garantî nake ku dê zarok sax bimîne. Ji ber vê yekê, ji bilî tedbîrên pêşîlêgirtinê, girîng e ku çavdêriya piçûktirîn tevgerên zarok bike û zanibe ka meriv çawa destpêka nexweşiyê nas dike.
Ev ê alîkarî bike ku pirsgirêka di qonaxa ku dê zarok tenê zirara şekirê bêhn bike nas bike. Ev dikare di demek kurt de zarokê di bin çavdêriya bijîşkî de bigire, dermanê dermankirinê ragihîne û pêşî lê bigire.
Dêûbav ji bo nîşanên weha hişyar bin:
- tîna pitikê bê sedem diyar e,
- zêde urin kirin
- kêmbûna giraniya hişk a çirûskan, zarokek di çend hefteyan de tenê dikare bi 10 kg winda bike.
Di heman demê de, vexwarinên kûrahiyê bi rastî ecêb in, bi pêşketinek berbiçav a şekir, zarokek dikare rojê dest bi vexwarina çend lître avê bike. Bi gelemperî zarokên ji 5 salî mezintir heya êvarê dest bi urinasyonê dikin, her çend berî wê jî pirsgirêk tunebûn.
Heke zarok dest pê kir ku zêdetir vexwe, lê hûn hîn jî jê guman dikin, wê hingê bala xwe bidin nîşanên neyekser ên mumkin. Vana nav çerm û mîkrokên xwerû vedigirin, dema ku ziman bi gelemperî di rengê raspberry-ê de tê xêz kirin, û berbiçaviya çerm kêm dibe.
Vê girîng e ku meriv di demê de fam bike ku pêdivî ye ku pitik bête lêpirsîn kirin. Bi rastî, gelek caran bûyerên ku dêûbavan bala xwe nedan ser nîşanan dikin, di encamê de, zarok di rewşek pir giran de li nexweşxaneyê ne.
Dermankiya paşê tête dest pê kirin, dê nexweşî zehftir pêşve herin û xetera pêşveçûna tevliheviyên hevbeş jî mezintir e.
Wêneyê klînîkî ya gengaz
Lê di hin rewşan de, ev nexweşîya endokrîn bi nîşanên din jî dest pê dike. Ger zarokek hîpoglycemia pêşve bike, rewşek ku şekirê xwînê bi rengek hişk dakêşe, wê hingê ew ê nîşanên din jî be.
Zarok dê giliyê zêdebûna bîhnfirehiyê, qelsiyê bibin, ew ê bi dest û kedê dilêş û dilêş bimîne. Kêfa zêdebûna şirînê, çirûska çerm jî destpêka nexweşiyê nîşan dide.
Di hinekan de, şekir veşartî dest pê dike. Pankreas hêdî hêdî hilberîna însulînê kêm dike, ku dibe sedema hêdî hêdî bilindbûna şansê di xwîna xwînê de.
Wêneyê klînîkî di vê rewşê de pir bêkêr e, ji ber ku zarok di pir rewşan de ji destpêka nexweşî hîs nakin. Nîşanek nerasterê ya şekir dikare rewşa çermê pitikê be.
Hûn dikarin guman bikin ku bi absceses, boils, an enfeksiyonên mûçikên din re tiştek çewt bû. Ev delîlên qursa veşartî ya diyabetî dikare stomatîzmê jî be, ku dermankirina wan dijwar e, raxistî li ser kemikên mukusê, tevlî genên keçan.
Ji ber ku şekir nexweşiyek mîratî ye (di pir rewşan de), gelek dêûbavan bi êşa nexweşiyek bi vî rengî di cih de dixwazin ku fêr bibin gelo ev nexweşî tirsnak ji zarokê xwe re hat veguheztin, û jixwe di rojên pêşîn ên jiyanê de, xalîçeyan dest bi lêgerîna nîşanên şekir dikin. zarok
- Nîşaneyên diyabetê li zarokek heya salekê
- Diyarî û zarok
- Nîşaneyên şekir di zarokên ji 5 salî mezintir de
- Symptomsi nîşanên ku zûtir zarokek bi bijîşk digirin?
- Meriv çawa şekir dide şekir?
Yên din, berevajî, bi bertekên bêbextî, bi tenê ji bo ku nekevin pitikê ji bo ezmûnê ne, qetil kirin. Symptomsi nîşanên şekirê di zarokek de ne, û çawa bi destnîşankirina patholojiyekê çi ye? Ev dê hê bêtir were nîqaş kirin.
Nîşaneyên diyabetê li zarokek heya salekê
Ger ew bi zarokên pîr re hêsantir e, wê hingê dê çawa nexweşiya di zarokek piçûktir ji yek salî de diyar bikin? Li vir çend nîşanên herî gelemperî yên şekir di zarokên piçûk de hene:
- zêdebûna vexwarinê, dema ku devê hişk bimîne,
- zirara giran ya nişkek bi parêzek normal,
- xuyangkirina pustules li ser çerm - çek, ling, carinan jî laş. Çerm hişk dibe,
- discoloration mîzê ji şûnda. Tête pêşniyar kirin ku di cih de testên mîzê ji bo şekirê bigirin,
- testa şekirê xwînê zû. Alavek aborî.
Diyarî û zarok
Pir caran girîng e ku pitikan heta salekê bişopînin, ji ber ku serdema nehs di wan de pir dirêj dernakeve, piştî vê yekê nexweşî di qonaxek giran de diherike. Wekî qaîde, zarok bi şekirê şekirê însulînê ve girêdayî dibin, ango cure 1.
Dêûbav ku bi nexweşiyek wusa ne, divê bi baldarî zarokê xwe bişopînin da ku di dema xwe de pêşveçûna vê nexweşiyê tespît bikin û dest bi dermankirinê bikin.
Hûn nekarin ji bo bûyerek hêvî bikin. Ev ê bibe sedema tevliheviyên cidî, dermankek dirêj û pir dijwar.
Gava zarokek 3 salî yan jî hindik e, her dayikek dilovan dê bikaribe şekirê xwe bê gotin û manîpulasyonên nediyar bibîne. Yek ji nîşanên herî berbiçav, bi vî awayî, fenomenek laşî gûrikên xwê yên mîzê li ser pot an taştê tuwaletê ne.
Toawa ji şekir dakêşin: Jin û mêran ji nexweşiyê biparêzin
Ne tiştek girîng e ku derman derneketiye, nexweşiyên bîhnfirehî hîna jî hene. Di nav wan de şekir e. Li gorî statîstikan, li seranserê cîhanê 55 mîlyon mirov ji vê nexweşiyê dikişînin. Ger em bêtir nexweşan bi şêwazek paşîn a diyabetê hesibînin, wê hingê dê hêjmara wan 10 mîlyon din jî zêde bibe.
Kesên bi vê nexweşiyê dikarin tevahiya jiyana xwe bijîn. Lêbelê, çavdêriya domdar a parêz û glîkoz jiyanek şahî nabe. Ji bo ku ji tevliheviyên din dûr nekevin, hûn hewce ne ku bizanibin ka meriv çawa pêşiya pêşkeftina şekir digire.
Divê mirov bixwe biryara xwe bide ka gelo ew dixwaze ji bo jiyana xwe şer bike an jî bila ew bixwe bihêle, ne ji bo sibê bifikire. Nexweşek bi diyabetî hewce ye ku ji bo hin sînorkirinan amade be, lê ev yek dê arîkariya tenduristiya wî di heman astê de bike û pêşî li ber tevliheviyên nexweşiyê bigire.
Type 2 diyabetes mellitus: tespîtkirin û dermankirin
Komeleya Doktorên Giştî (Doktorên Malbatê) yên Federasyona Rûsyayê
DIAGNOSIS, TREATMENT P PREVENTION
JI NEYN PIRSYN GENERAL
Pêşvebiran: R.A. Nadeeva
2. Kodên li gorî ICD-10
3. Epidemiolojiya şekir 2
4. Faktor û komên xetere
5. Nexweşiya şekir 2 şekir
6. Dabeşkirina şekir. Pêdiviyên ji bo pêkanîna şêwaza diyarkirina diyabetê.
7. Prensîpên teşhîskirina nexweşî di mezinan de li ser bingeha derzî. Diyarkirina ciyawazî.
8. Pîvanên ji bo tespîtkirina zû
9. Dabeşkirina tevliheviyên tevlihevî yên şekir.
10. Prensîbên gelemperî yên dermankirina derveyî
10.1. Algorîtmaya ji bo Hilbijarka Kesane ya ji bo armancên dermankirinê ji bo HbA1c
10.2. Nîşaneyên kontrolkirina metabolîzma lîpîd
10.3. Ingavdêrîya zexta xwînê
10.4. Guheztina jiyanê
10.5. Tedawiya derman
10.6. Strankirina taktîkên dermankirinê girêdayî li ser HbA1c ya destpêkê
10.7. Terapiya însulînê ya ji bo şekir 2
10.8. Taybetmendiyên dermankirina şekirê 2 di pîr de.
10.9. Taybetmendiyên dermankirina şekir 2 di zarok û mezinan de.
10.10. Taybetmendiyên dermankirina şekir 2 di jinên ducan de.
11. Nîşan ji bo pêşniyara pispor
12. Nîşaneyên ji bo mêvanxana nexweşê
13. Pêşandin. Perwerdehiya nexweşan
15. Monitoravdêrîya nexweşên bi şekir 2 bi şeklên nexwendî re
AH - hîpertansiyonê arterial
aGPP-1- agagonîstên peptide yên mîna glukagon 1
HELL - zexta xwînê
GDM - diyardeya gestational
DKA - ketoacidosis diabetic
DR - retînopatiya diyabetê
IDDP-4 - fînanserên dipeptyl peptidase
ICD - însulînek kurt (ultrashort)
BMI - index index girseya laş
IPD - însulînek navîn (dirêj-çalak)
NGN - glycemia zûtirîn ya bêhêz
NTG - bi bîhnfirehiya glukozê veqetandî
PGTT - testa tolerasyona glukozê ya devkî
PSSP - dermanên hîpoglycemîk ên devkî
RAE - Komeleya Endokrinologên Rûsyayê
MSP - dermanên kêmkirina şekir
TZD - thiazolidinediones (glitazones)
FA - çalakiyek laşî
CKD - nexweşîya gurçikê
XE - yekînek nan
HLVP - kolesterolê lîpoproteîn a tîrêjê bilind
HLNP - kolesterolê lîpoproteîn a tîrêjê kêm
HbA1c - hemoglobînê glycosylated
Diabes mellitus (DM) komek nexweşiyên metabolîk (metabolîk) e ku ji hêla hyperglycemia kronîk ve tête taybetmendî ye, ku encama encama sekinandina însulînê, bandorên însulînê, an jî van her du faktor e. Hyperglycemia kronîk di diyabetê de bi zerar, bêserûberî û kêmbûna organên cihêreng, bi taybetî çav, gurçik, nerv, dil û xwînên xwînê re tê.
E10 ulinnsulînê-şekir ku girêdayî şekir e
E11 Nebesê şekir ku girêdayî însulînê ye
E12 Nexweşiya şekir
E13 Formên din ên diyabetes mellitus
E14 Nexweşiya şekir ya ne diyar
O24 şekir Gestational
R73 Glukozê xwînê bilind
(di nav xwe de tolerasyona glukozê ya neçandî û glukozê ya hişkkirî ya neçarbûyî)
3. Epidemiolojiya şekir 2
Di nav strukturên gelemperî yên diyabetê de, şekirê 2 di 90-95% de ye. Di van 30 salên borî de, rêjeya zêdebûna kêmbûna şekirê diyabetê ji nexweşiyên wek enfeksiyonê yên wek tuberkuloz û HIV girantir e.
Di 10 salên dawî de li cîhanê cîhanê hejmara nexweşên bi diyabetî zêdetirî ducar bûye û heya sala 2013 an gihîştiye 371 mîlyon mirovî. Cewherê gelemperî ya pehlewaniyê ji Neteweyên Yekbûyî di Kanûn 2006 de pejirand ku biryarek pejirand ku "çêkirina bernameyên netewî ji bo pêşîgirtin, dermankirin û pêşîlêgirtina şekir û tevliheviyên wê û tevnebûna wan di bernameyên tenduristî yên hukûmetê de."
Li gorî Saziya Dewletê ya Nexweşên bi Diabetê re ji meha Januaryile 2013 ve di Federasyona Rûsyayê de, di warê gihandina saziyên bijîjkî de 3.779 mîlyon nexweşên bi diyabetê hene. Lêbelê, hebûna rastîn 3-4 carî ji ya "ji hêla tîrêjê" ve hatî tomarkirinê mezintir e. Ku li dor 7% nifûsê ye. Di nav nifûsa Ewropî de, nexwebûna şekir 2 (3)% 3-8 e (bi hev re bi tolerasyona glukozê ya asteng - 10-15%).
Encamên herî xeternak ên serhildana gerdûnî ya şekir digel kompleksên vaskalîk ên wê yên pergalî ne - nefropatî, retînopatî, zirarê li nexşeyên sereke yên dil, mêjî, pergalên perçê yên kemînên jêrîn. Van tevlihevîyên ku sedema sereke ya seqetbûn û mirinê ne li nexweşên bi diyabetê ne.
4. Faktor û komên xetere.
Faktorên xetere ji bo şekir 2
- Zehf û obesity zêde (BMI≥25 kg / m2 *).
- Dîroka malbatê ya şekir (dêûbav an xwişk û birayên bi 2-şekir 2)
-alakiyek laşî ya kêm-zêde.
- Glycemiya zûka xirabbûyî an dîroka kêmbûna tolerasyona glukozê.
-Gelaniya şekir an zayîna fetisek mezin di dîrokê de.
- Hîpertansiyonê xwerû (≥140 / 90 mm Hg an dermanê antihîpertansiyon).
- HDL kolesterolê ≤0.9 mmol / L û / an asta triglyceride ≥2.82 mmol / L.
Pêvajoya hemşîreyê jixwe di qonaxên destpêkê de ji bo tespîtkirina şekir di zarok de pir girîng e.
Hemşîre di berhevkirina daneyên pêwîst de ji bo berhevkirina wêneyek zelal ji sedemên mimkun ên nexweşiyê, beşdarî amadekirina nexweşê piçûk ji bo lêkolînên laboratîf û instrumental dibe, û lênêrîna hemşîreyê di dema dermankirinê de li nexweşxaneyek û li malê peyda dike.
Tîpa 2 2 îro êşê bi hejmareke zêde ya rûniştvanan bandor dike. Her tiştê di derheqê şekir 2 de, jixwe ji rojname, televîzyon, înternetê tê zanîn.
Ev nexweşî ne tenê bi binpêkirina metabolîzma karbohîdartan, wekî ku piraniya welatiyan bawer dikin, lê di heman demê de bi devjêberdanên di celebên din ên metabolîzma de jî têne diyar kirin: fat, proteîn û vîtamîn. Pir epîdemîologî şekirê şekir 2 û şekir 1-şekir-şekir ku girêdayî însulînê ye, ji ber ku leza û asta veguhaztinê hişk e û dişibe wan nexweşiyên enfeksiyonê di derziyê de.
Gotar hemî derheqê şekir de ye: nîşanên, sedemên, tevliheviyên şekir (çi ye), dermankirina ji bo şekirê 2, taybetmendiyên derman.
Diabetesi şekir şekir e?
Ji nexweşan re, endokrinologist li pêşwaziyê pir caran dibihîze: "Ez diyabeta tîpa 2 heye." Lê ne ku her kes fêm dike ka di bin vê patholojiya metabolî de çi ye.
Endocrinopathên diyabetê yên her du celeb bi hev re têne hevgirtin ku bêhêzên metabolê neçar dibin. Insulin di pêşveçûna guhertinên patholojîkî de kesek sereke ye.
Tenê di gava yekem de, ji ber ku zirarê digihîje hucreyên pankreasê (giravên Langerhans) ji hêla pêvajoya autoimune an ji hêla ajanên infeksiyonê ve, hilberîna vê hormonê tê hilweşandin. Di heman demê de, mezaxtina glukozê - substrateka sereke ya enerjiyê - ji hêla hucreyên organ û tansiyonan ve tê hilweşandin, ji ber ku hormona însulînê pêdivî ye ku vê rûnê ji xwînê bikar bîne.
Nexweşiya şekir 2: ev çi nexweşî ye, û cûdahiyên sereke yên ji nexweşiya tîpa 1 çi ne? Berevajî şekirê 1, di vê rewşê de, hestiyariya hestên hestyarî ya însulînê berbi însulînê veqetandî ye, ji ber vê yekê, encama vê patholojiyê ya amûrên receptor-ê jî dê metabolîzma karbohîdartek teng bibe.
Ev bi zêdebûna naveroka glukozê di xwînê û laşên din ên biyolojîk de tê fêm kirin: hyperglycemia (naveroka bilind di xwînê de), glukosurya (hebûna şekirê di mîzê de).
Zêdebûnek di vê pîvanê de di qutbûnan de rê li ber ziyareta glukozê vedike. Ev xaniyek e ku ji hêla pêşveçûna cataract, neuropathy, angiopathy û kompleksên din ên xeternak ve tê xuyang kirin.
Klasîkirina şekir ya însipidus
- Navendî
- Malbat
- serdestiya autosomal (vasopressin prepro-AVP2 mutasyonên gene prepro-arginine)
- recessive autosomal (Sindroma Tungsten diabetê insipidus, şekirê şekir, atrofiya optîk, kezeb)
- kêmasiyên anatomîkî ya midbrain (dysplasia septooptîk, holoprosencephaly)
- Bi dest xistin
- xwezaya trawmatîk (trawma serê, destwerdanên neurosurgical)
- tumorên (craniopharyngioma, germinoma, glioma, metastases of tumorên cuda)
- birîna granulomatous a pergala nervê ya navendî (tuberkulosis, sarkoidosis, histiocytosis X, giyayê pitofizê ya lîmbocîtîk)
enfeksiyonên (encefalît, meningitis, abscesa pergala nerva navendî) - zirara vaskulîn (hemorrajî, hîpoxia, anemia hucreyê nexweş)
- Nefrojenî
- Malbat
- X-girêdayî recessive (vîtopressîn argînîn V2 receptor gene)
- autosomal recessive (gene aquaporin-2AQP2)
- Bi dest xistin
- metabolîk (hîpokalemia, hypercalcemia)
- têkçûna rengek kronîk
- osmotic (şekir şekir)
- nephrocalcinosis
- astengiya mîzê ya mîzê
- nexweşiya gurçê ya polycistîk
- Polydipsiya seretayî
- psîkogenîk - şûştina felaketa mecbûrî
- Dipsogenic - kêmkirina tîna osmoreceptors ji bo tîbûnê
Nîşan û nîşanên klînîkî
Nîşanên sereke yên ND poluriya û polydipsia ya domdar in (pîvanên polurya yên li jor binêrin). Polurya noctural heye (ku carinan wekî wekî encamên enuresis tê hesibandin), digel tamkirina têkbirina tîrêjê ya tîrêjê, çerm û mûzikên mêjî hişk dibin.
Di zarokên piçûk de, dehsansiyonek hişk dikare were pêşve kirin, vereşîn dema xwarinê, tansiyonê, feqê, tengasiyên xewê, bêhntengî, kêmbûna giran û bilindbûna giran dibe.
Heke pêşveçûna ND ji hêla tumorek intracerebral ve tête kirin (germinoma, craniopharyngioma, glioma, û hwd.), Nexweşan bi gelemperî nexweşiyên neurolojîk (serêş, ptosis, strabismus, gaitê bêpêşandî, û hwd.), Distirên dîtbarî (kêmkirina giran û / an jî windakirina qadên dîtbarî, diplopia), nîşanên ku bi windabûn an hypersecretion of hin hormonên adenohypophysis ve girêdayî ne.
Dîroka bijîjkî
Temenê destpêkirina polydipsia û poluria, û her weha cewherê vexwarinê felcê ji bo lêgerîna diyarkirina giring girîng in.
Di nexweşiya pulmonary a tansiyonê ya kêm a malbatî de, nexweşî bi gelemperî di navbera 1 heta 6 salan de tê xuyang kirin. Nîşan bi gelemperî di çend salên yekem ên nexweşiyê de zêde dibin.
Bi sindraya Tungsten re, di pirraniya piraneyên paşîn de diyardeya insipidusê, piştî 10 salan, xwe diyar dike, pêşveçûna wê pêşiya pêşketina şekirê şanikê û atrofiya optîk e.
Natureêwaza gihandina tîrêjê
Digel nexweşiya şekir (insipidus), nexweşan tixûbê avên saroxkirî yên nexwandî vedixwe; ji bo nexweşên bi şekirê şekir di nexweşiya şekir de, şikestina dirêj a vexwarinên avê ne mumkun in (zarok hewceyê her 15-30 hûrdeman laş be), bêguman ji asta kar an jî şiyana tiştek (play, xwendin li dibistanê, temaşekirina TV-yê). hwd.).
Ger gilî û nerînên klînîkî yên têkildar hebin, qonaxa duyemîn a tespîtkirina diyabetes insipidus pêk tê.
- Pêdivî ye ku hebûna poluriya piştrast bike, ji bo vê armancê berhevkirina mîzê ya rojane û / an analîzên mîzê li gorî Zimnitsky bi destnîşankirina kîloya wê ya giştî û osmolality / dendikê têkildarî li perçeyan tête kirin, di heman demê de di heman rojê de rêjeya vexwarina felcê tê hesibandin (ji bo nirxandina kêrhatîbûna ava avê)
- Osmolality a plasma xwînê verast bike
- Di testek xwîna biyolojîk de, ew diyar dikin
- Sodyûm (di nav de naskirina nerazîbûnên testê bi xwarina hişk an ku gengaz e ku mirov osmolality a plîzaya xwînê diyar bike), glukoz, klor, urea, kreatînîn - ji bo derzîkirina osmotîkî.
- Kalsiyûmê tevde û ionized, potassium, proteîn - ji bo sedemên herî gelemperî yên nefrojeniya şekir insipidus (hypercalcemia, hypokalemia, uropathy obstruktural) derxistin.
Zêdetir, ji bo tespîtkirina ciyawazî di navbera şekir şekir û polydipsiya seretayî de, ceribandinek zuwa tê xwarin. Ev tê destnîşan kirin ku:
- poluriya hypoosmotic piştrastkirî heye (osmolality of urine kêmtir ji 295 mOsm / kg H2O û / an dendika têkildar a mîzê kêmtir ji 1005 di hemî perçeyên analîziya Zimnitsky de),
- asta sodyûmê ya plasma ne zêdeyî 143 mmol / l,
- heger osmolality a xwînê ji osmolality a mîzê bilindtir e.
Girîng!
Ger asta sodyûm ji 143 mmol / l pirtir e, û her weha heke nexweş xwedan kemaleyek herêmê ya chiasm-salear an histiocytosis ji hucreyên Langerhans hebe, testek xwarina hişk nayê şandin. Ev dikare bibe sedema pêşveçûna rewşek xeternak a jiyanê ji ber ku pêşveçûna bilez a dehydration û hypernatremia.
Algorîtmaya ji bo ceribandina ceribandinê bi rûnê rûnê:
- di şevê de, zarok dikare mêjûyê ku hewcedariya wî têr dike
- danê sibehê saet 8.00 nexweş tê pîvandin, osmolalîtî û asta sodium di plakaya xwînê de tê pîvandin, her weha osmolality (an zayîna taybetî) û qasî mîzê tête, piştî ku zarok hildiweşe lîberê, xwarina ku zarok di ceribandinê de digire pir zêde avê nabe û hêsan e karbohîdartên qewînkirî (tê pêşniyar kirin ku hêkên birijandî, nan nan bixwin, cûreyên kêm-şekir ên goşt, masî, gûzê birandî),
- pîvandina giraniya laş, destnîşankirina asta sodium û osmolalîzma plazma, osmolality an dendbûna têkildar a mîzê, germahiya laş, mîkroşên mûz, başbûna gelemperî ya zarokê divê her 2 demjimêran an pir caran were saz kirin, li gora rewşa nexweş,
- girîng e ku meriv pê ewle be ku zarok di dema ceribandinê de felcê venaxe.Ji bo piranîya nexweşan, sînorkirina vexwarinê ya 7-8 demjimêran (an jî kêmtir) têr e, di rewşa polydipsiya seretayî de, test dikare heta 12 demjimêran berdewam bike.
Heke test:
- giraniya nexweş bi% 5% ya esasî kêm dibe,
- germahiya laş zêde dibe
- xirabkirina rewşa giştî ya nexweş
- nexweş êdî nikare tîbûna xwe bisekine
- û / an jî asta sodium plasma ya xwînê ji 143 mmol / l,
- osmolality plazma ji 295 mOsm / kg H2O zêdetir,
- û / an osmolalîbûna mîzê li nirxên normal zêde dibe,
- û / an cûdahiya osmolalîtiyê ya urînê di du nimûneyên domdar de ji 30 mOsm / kg (an jî bi zêdebûna asta sodium 3 mmol / l) heye.
Heke zarok di nexweşiya şekir de şekir e, tevî ku zêdebûna osmolality û / an asta sodium di plasma xwînê de heye (wekî encama dehydration), osmolality a mîzê ji osmolalîzma plazîzeyê derbas nabe, ango 300 mOsm / kg H2O. Di vê rewşê de, di dawiya ceribandinê de, zuwa çerm û kemerên mukozê, tachycardia, zêdebûna hêrsbûnê dikare were dîtin. Heke di dawiya nimûneyê de osmolalityiya xwînê bi pratîkî nayê guhertin, û osmolalîtasyona mîzê digihîje 600-700 mOsm / kg an jî zêdetir, ji her genimê şekirê şekir şekir dibe.
Ji bo tespîtkirina ciyawazî di navbera nefrojenî û şekirya navendî ya insipidusê ya li dawiya nimûneyê de, desmopressin 10 μg bi intranasally, an 0,1 mg bi devkî, an 60 μg sublingualî tê rêvebirin. Berî desmopressin digirin, nexweş tê xwestin ku fshika bi tevahî vala bike. Piştî 2 û 4 demjimêran, pêdivî ye ku mîz were berhev kirin da ku qewimîn û osmolality (an dendbûna têkelî) were destnîşankirin. Nexweş destûr tê xwarin û vexwarinê, di heman demê de mêjeya vexwarinê ya mêjî pêdivî ye ku ji rêjeya mîzê ya ku di dema ceribandinê de bi rûnê rûnê veqetandî zêde nebe. Zêdebûna zêdebûna hûrbûna urînê ji% 50 zêdetir nîşan dide karaktera navendî ya ND, û kêmtir ji 50% ND ya nefrojen nîşan dide (Table 1). Ger zarokek ND ya nefrojenîkî diyar dike, bêtir lêkolîn û dermankirin ji hêla nefrolojîstên pispor ve têne kirin.
Diruşmiya polîurya û tî yekser piştî an navbira navgîniya navgîniya navgîniyê (craniopharyngioma, glioma, germinoma, û hwd.) Nîşan dide ku pêşveçûna şekira navendî ya însipîdusê ye û pêdivî bi pêvajoyên tespîtkirina jorîn nade.
Heke ND ya navendî were tesbît kirin, ji bo diyarkirina etiyolojiya nexweşî pêdivî bi lêkolînên din heye.
Karanîna wêneya veberhênana resonîkî ya magnetîkî (MRI) ya mêjî, di serî de herêma chiasm-salear, destûrê dide te ku hûn hebûna pêkhatina tîrmehê, anormaliyên stûn / funnelê ya giyayê pitoofîtiyê, kêmasiyên anatomîkî yên midbrain diyar bikin. Bi gelemperî, li ser wêneyên sagittal T1-weighted, neurohypophysis wekî nîşanek hyper-giran tê xuyang kirin. Nebûna îşaretek ji neurohypophîzus regezek ji nexweşiyên hypothalamic-neurohypophysial e, û dibe ku hebûna qonaxa destpêkî ya pêvajoya tumor nîşan bide.
Di hebûna stûyê pitikek pitikê an gûzê de ku ji 6 mm zedetir e, diyarkirina nîşangirên tumerê (β-hCG, α-fetoprotein) tête destnîşan kirin ku ji derveyî tumora hucreyê germ tê derxistin. Di nebûna zêdebûna nîşangirên tumor de, MRI ya dubare (û ji nû ve destnîşankirina nîşangirên kanserê) divê di nav 1 mehan de di 6 mehan de (an jî gava ku hin nîşanên nû xuya bibin) ji 3 salan re bêne kirin, hingê 1 caran di 12 mehan de 3-4 salan. Hebûna li ser nîşanên MRI-yê di zikê pitik û pitikan de dibe sedema nîşana pêşkeftina nexweşiyên enfeksiyonê (di serî de histiocytosis ji hucreyên Langerhans) an germinoma, û hebûna giyayê pituitary / infundibulitis jî gengaz e. Di rewşên weha de, her weha tê pêşniyarkirin ku meriv bi lêkolînek rêzikî ya hormonal be ku meriv fonksiyonên tropîk ên adenohypophîzayê binirxîne. Bi gelemperî, nîşanên nekroza zexta nizm çend sal beriya neolojolojî û xuyaniyên din ên germinoma an histiocytosis xuya dikin.
Dermankirina şekira navendî ya insipidus
Armanca bingehîn a dermankirina şekirê şekir di zarok de kêmkirina mîzê berdane û (di pir rewşan de) tîna kêm bikin, ku, di encamê de, dê dihêle ku zarok zarok jiyanek normal bidomîne. Dermankirina taybetî ya ji bo şekirê şekir bi nexweşiya etiyolojiyê ve girêdayî ye.
Ji bo çareserkirina van pirsgirêkan, hûn hewce ne:
- dabînkirina azadiya zarokan ji avê
- optîmîzasyona parêzê ji bo kêmkirina mîqaşa berdana mîzê (bi piranî li zarokên bi NID)
- ji bo dermankirina pergala nervê ya navendî - karanîna analogê vasopressin - desmopressin
- ji bo dermankirina NND - karanîna dermanên ku reabsorption li avê di gurçikan de zêde dike
dermankirina nexweşiya binxetê.
Zarokên bi ND divê her gav xwediyê ava azad bin. Di heman demê de, vexwarinê dirêjkirî ya mîqyarek mezin a mêjî dikare bibe sedema dyskinesia bilîze, hilweşîna zikê, pêşveçûna sindroma giyayê acizker, û her weha pêşveçûna hîdronephrosis.
Niha, di dermankirina nekroza zexta kêm de, bijareya dermanê desmopressin (1-desamino-8-D-arginine-vasopressin, DDAVP) ye. Desmopressin wek analogiya synthetic ya hormona antidiuretic e ku di nav de 1-cisteine dezinîn e û di pozîsyona 8-ê de L-isomer ya arginine bi D-isomer ve tête guheztin. Ji ber vê yekê, desmopressin xwedî bandorek antidiuretic eşkere ye, xwedî dirêjtirîn çalakiyê li gorî ADH. Di heman demê de, bandora vasopressor a desmopressin 2000-3000 caran kêmtir e ji vasopressin.
Desmopressin di forma spranek intranasal de tê avêtin an avêtin, tabloyên devkî û tabletên bi materyalek lyophilized (melt) ji bo karanîna sublingual tête bikar anîn. Dermanê intranasal ya derman piranî di dema operasyonan de tê bikar anîn, di dema post-kiryarê de, heke zarok xwediyê tûj û / an vereşînê ye, bi negatîfiya zelal a di derbarê tabletan de. Feydeyên forma tabletê ya dermanê giyayê başbûnê ye, derfetên berfireh ên guhartin û bijartina dozên çêtirîn ên dermanê, di pir rewşan de - pêkanîna nexweşek baş. Digel vê yekê, zexmkirina desmopressînê di tabletên di dozên pir piçûk de (heya 0,025 mg / dozîn) kêmkirina xetera zêdegirtina dermanan li zarokên 3-5 salî û di nexweşên ku kêm pêdivî ji bo dermankirinê bi cîh bînin de kêm dibe. Table 2 formên serbestberdana desmopressin, dozên navîn ên bikar anîn û dravdana rêveberiya wan radigihîne.
Divê were bîra xwe ku dirêj û hêzê derman dikare gelek cûda bibe, ji ber vê yekê pirbûna rêvebirin û dozê wê bi rengek xweser têne bijartin. Li zarokên di bin 3 saliyê de, dermankirina narkotîkê ya ND ya navendî di pir rewşan de nayê bikar anîn ji ber ku xetereya zêdebûna doza desmopressînê bi pêşketina hîponatremyayê. Hyponatremia dibe sedema hypoosmolality a felqê ekstraseluler û derbasbûna avê di nav hucreyan de, di nav de hucreyên mêjî. Wekî encamek, pêşveçûna tevliheviyek çêtir gengaz e - edema cerebral.
Di zarokên piçûk de, pir zor e ku meriv asta mîzê ya ku hatî berdan kontrol bike, ji ber vê yekê tê pêşniyar kirin ku meriv li ser mîqdara mîqaşê ya xwînê û / an jî asta sodium di seraya xwînê de bisekine. Ger nîşanên şekirê şekir bi giramî têne xuyang kirin, tîna zêde û hişyariya davêjî bandorek neyînî li ser pêşkeftin û rewşa zarokek piçûk dike, dibe ku meriv amadekariyên desmopressin bi hişkî bikar bîne di bin kontrola hişk a sodium sermiyûm û / an osmolality de. Tê pêşbînîkirin ku wekî desmopressin di forma nîskê de were bikar anîn, dema ku derman bi navgîniya salixê ve bi rêjeyek 1:10 ve were şûştin. Amadekariyek dilop bi roj 1-2 caran bi devê tê dayîn.
Li zarokên li ser nekrozên kêm-zêde di 3 saliya xwe de, terapiya desmopressin bi dansên piçûk re tê dest pê kirin, hêdî hêdî wekî ku hewce dike zêde bibe.Wekî din, di dema hilbijartina destpêkê ya dermankirinê de, her dozek dermanê dûvre tê pêşniyarkirin ku piştî 1-2 demjimêran diuresis di navbeyna kêmtir ji ml / kg / saet de tê bikar anîn, i.e. piştî ku hêjmarek mîzandin di nexweşê de ji bo hin dem çêbibe, urîn sivik dibe. Ev dibe alîkar ku rasterast osmotîk bê rakirin û pêşî li pêşveçûna hîponatremyayê bigirin.
Dema ku amadekariyên desmopressin têne diyar kirin, rojane pîvandin û tomarîkirina mîqyara vexwar û vexwarinê were qewirandin, diyarkirina rojane ya asta elektrolîtan (natrium, potassium) di seraya xwînê de, digel zêdebûn / kêmbûna asta sodyûm, diyarkirina rojê gelek caran (bi gelemperî 2-3 caran) tê kirin, nexweş. rojane tê pîvandin ku balansa felçê kontrol bike. Hemî van çalakî têne domandin heya ku dewlet lawaz bibe. Piştra, destnîşankirina electrolytes û balansa liquidê kontrola her 3-6 mehan carekê tête kirin. Girîng e ku ji nexweşan û dêûbavên wan re girîngiya kontrolkirina balansa liquidê were şirove kirin. Ji bo pêşîlêgirtina zêdebûna doza derman, divê dozê desmopressin ji bo dermankirina şûna dirêj-bijartî were hilbijartin da ku mîqdara rojane ya felcê ku hatî berdan hindik be ji nirxên normal ên diuresisiya rojane. (Bi gelemperî, mêjûya mîzê ya qeşikê 15-30 ml / kg di rojê de ye). Bi gelemperî, diuretis rojane di zarokên bi tansiyona xwînê kêmtir ji 4-5 salî de ne kêm be ji 1000 ml, di bin 10 salî de - 1200-1500 ml, di zarokên mezin de - 1800-2000 ml.
Ji nexweş û kesên ku bi şehreşiyek ji bo tumorekî li herêma hîpotalamîk-pitûzî an zirara mêjî ya trawmatîk pêdivî ye, pêdivî ye ku nêzîkbûnek bi baldarî li ser tayînkirin û hilbijartina dermanên jêrzemînê bi dermanên desmopressin re pêwîst be. Di van rewşan de, ND dibe ku vebijarkên pêşkeftî yên cûrbecûr hene.
Diabetesnsipîdusê şekir postoperative dikare bi poluria re, digel çend rojan, çareseriya spontan dest pê bike. Zirara intraoperative ya giran an birîndariyek cidî dikare bibe sedema pêşveçûna domdar a ND. Insipidus diabes dikare di heman demê de qursek "sê-qon" jî hebe: qonaxa yekem a polîuryayê, ku ji ber zirara li herêma hypothalamic-pituitare û kêmbûna asta sekreteriya ADH-ê, ji çend demjimêran (12-36 demjimêr) heta çend rojan berdewam dike. Dûv re qonaxa duyemîn tê, ku ji 2-ê heta 14 rojan berdewam dike, bi vî awayî Qonaxa "Antidiuretic", bi serbestberdana ADH-ê ji nehranên zirar re, bi hev re. Dûv re qonaxa sêyemîn didomîne - qonaxa polurya. Di qonaxa duyemîn de, girîng e ku nebe sedema hyperhydration di nexweşê de, ku li dijî paşiya veqetîna neqebûlker a ADH dibe sedema pêşveçûna hîponatremyayê. Di nexweşên ku destwerdana neurosurgical de, bê guman cewherê qursê ya LPC piştî emeliyatiyê (mijara dermankirina guncanî ya înflamasyonê, îdarekirina amadekariyên desmopressin), bi asta sodium serumê re? 145 mmol / L, windakirina spontane ya nîşanên ND bi piranî pêk tê (bi gelemperî piştî 3 -6 meh piştî emeliyatê). Heke di heyama piştî mehê de nexweşan de, asta natriumên serumê? 145 mmol / l, îhtîmala pêşxistina ND ya domdar pir e. Van taybetmendiyên qursê ya LPD-ê di dema postoperative de, girîng e ku meriv dema hilbijartina dozek desmopressin hilbijêrin, girîng e. Girîng e ku nexweşan û / an dêûbavên wan di derbarê hewceyê kontrolkirina dermanê vexwar û xurîn de hişyarî bikin, dema ku edem xuya dibe û / an balansa liquidê biguhezînin, derman derman bikin, li dû şêwirmendiyê bi endokrinologê dermankirinê re.
Di hin rewşan de, piştî kiryarê volumetrîkî ji bo tumorek li herêma hypothalamic-pituitary-ê di nexweşan de, digel poluuria ku ji ber pêşkeftina sindroma neuralî ya zexta kêm, oligo- an adipsia tête dîtin. Kombûna polyuria bi vexwarinên têrker ên laş di laş de rê li pêşveçûna zû ya hypernatremia û rewşeke hyperosmolar vedike.Ji bo pêşîgirtina ji tevliheviyên wiha, nexweşên bi vî rengî bi zorê tê vexwarin (bi gelemperî, lê di navbêjên piçûk 50-100 ml di avê de), dozek desmopressin bi hevdemî tête bijartin, û heke pêwîst be, dermankirina înfazê ya guncanî tête meşandin. Armanca van manipulasyonan bidestxistina rewşek euolemîkî û normalîzekirina asta sodium di plasma xwînê de ye. Di vê koma nexweşan de, di nav 4-6 mehên yekem de piştî emeliyatê, pêwîst e ku di 10-14 rojan de asta nan û / an osmolality a xwînê 1 caran were destnîşankirin, bi rêgezek dozek guncanî ya desmopressin.
Hûn dikarin aborî piştgiriya malperê bikin - ev ê ne tenê alîkariya mûçeya mêvandariyê, sêwirandin û pêşveçûnê ya malperê bike, lê di heman demê de dihêle hûn malperê bi reklamên acizker re têkildar nekin. Bi vî rengî, hûn ê ne tenê yên malperê alîkar bikin, lê her weha hûn xwe û bikarhênerên din jî bikar bînin ku bi rehetî agahdariya pêbawer li ser mijara "Diabesus mellitus, nexweşîyên têkildar bi tengasiya balansa avê-electrolyte ava bibin."!
,, Li gorî vê yekê - pirtir mirov dê agahdarî werbigirin ku jiyana wan dikare bi rastî ve girêdayî be.Piştî dayîna dravê hûn ê ji bo dakêşandina belgeyên mijara fermî yên fermî werin rûpel.

 Ew wekî encama hilweşîna tansiyonê ya pankreasê ya ku ji ber hilberîna însulînê berpirsiyar e. Wekî encamek, hêjamek têr a hormonê tê hilberandin û asta glukozê di plasma xwînê de zêde dibe. Nexweşiya şekir 1, nexweşiyek paşmayî ye û bi piranî li zarok û mezinan ji dayikbûnê heya temenê 12 saliyê tê tesbît kirin.
Ew wekî encama hilweşîna tansiyonê ya pankreasê ya ku ji ber hilberîna însulînê berpirsiyar e. Wekî encamek, hêjamek têr a hormonê tê hilberandin û asta glukozê di plasma xwînê de zêde dibe. Nexweşiya şekir 1, nexweşiyek paşmayî ye û bi piranî li zarok û mezinan ji dayikbûnê heya temenê 12 saliyê tê tesbît kirin.
 - digel bêserûberiya hestyarî û bê dermankirin bi dem dibe sedema bêhêzîyên giyanî.
- digel bêserûberiya hestyarî û bê dermankirin bi dem dibe sedema bêhêzîyên giyanî.