Prensîpên ji bo teşxîskirina însulîn û nehsîn-însulîn-şekir
Diabes mellitus (şekir şekir) nexweşiyek e ku ji ber kêmbûna însulînê ya bêkêmasî an jî têkildar pêk tê û bi binpêkirina hemî cûrbicîdê, û, di serî de, metabolîzma karbohîdartan de tê xuyang kirin. Gotina şekir ji Yewnanî ye. şekir - "Ez diçim tiştek diçim", "ez diherim", peyva "mellitus" ji peyva latînî "hon" e, ku di devê şekir de şekirê şirîn nîşan dide. Nexweşiya şekir di 4% mirovan de (li Rûsyayê 1-2%) pêk tê, û di nav de aborigines hejmarek welatan de heya% 20 û mezintir. Heya niha, li cîhanê nêzîkê 200 mîlyon mirovên bi diyabetî hene ku hêviya jiyanê ji% 7 kêm dibe. Li gorî îstatîstîkê, her pênc pîr pîr bi nexweşiya şekir ve, ku sedema sêyemîn a hevpar a mirin û korbûnê tê hesibandin. Nîvê nexweşan ji têkçûna rengek kronîk mirin,% 75 - ji tevliheviyên atherosclerosis. Ew 2 caran bêhtir in ku ji êşa dilê dikişînin û 17 caran - nefropatiyê.
Cara yekemîn behsa nexweşiyek ku bi şekirê şekir tê bîra mirov ji hezarsala çaremîn B.Z. (sala 3200 salî) vedigere. Peyva "şekir" ji hêla Arethius of Cappadocia (nêzî 2000 sal di serdema me) de di nav edebiyatê de tête danîn. Di sedsala XI-an de, Avicenna bi hûrgulî nîşanên "nexweşiya şekirê" diyar kir, û di sala 1679 de, Thomas Willison jê re digotin "şekir". Di 1869 de, P. Langerhans yekem behreya morfolojî ya fonksiyonê ya endokrokî ya pankreasê, ku ji hêla komikên a- (A-), β- (B-), δ- û PP-hucreyan ve tê pêşwaz kirin. Kompleksa hemî hêmanên hucreyê yên jorîn, di nav de pergalên vaskal û nervê jî, pişt re navê giravên Langerhans hate navandin. Di pankreasên mirovî de, nêzîkê 1 mîlyonî giravên bi vî rengî bi tevahî 1-1,5 g (girseya gland 0.9-3.6%) û mezinahiyek 100-200 mîkro ye. Her islet bi qasî 2,000 hucreyên sekretî hene. Girav bi giranî di laş û dûvikê glandeyê de cih digire.
Di sala 1909 de, Minner bi navgîniya çalak a pankreasê mestir digire. Di 1926 de, Abel et al. F. Sanger (1956) struktura xwe ya kîmyewî eşkere kir û di sala 1963-an de, bi hev re Kotsoyannis û Tsang bi mebesta zanyarî ji nû ve hate çêkirin. Niha, însulîn di hebên pîşesaziyê de ji hêla endezyariya genetîkî ve tê wergirtin. Giraniya giravên Ispênê yên Langerhans - 68% ji hucreyên B-, an β hene, ku însulînê hilberîne. Di nav wan de, di mûzikên giravê de A- an α-hucreyan (20%) glukagon-ê hevseng dikin, û herweha δ-hucreyên (10%, somatostatin sekretî) û hucreyên PP (2%, polypeptide pancreatic sekrete). Hucreyên Enterochromaffin D ku polypeptide vasoactive yên zikê (VIP) û serotonin hilberînin, li vir jî têne dîtin.
Ulinnsulîn proteînek e ku ji du zincîra polypeptide pêk tê, di nav de 51 amino acîd (A-zincîre ji 21, B-zincîra ji 30 amino asîdên amino acîd pêk tê), bi giraniya molekulî nêzikî 6000 D. Dînsaziya wê di forma proinsulin de di ribosomes de pêk tê. Di bin şertên fîzyolojîk de, pankreasê bi qasî 25 mg, û hewcedariya rojane ji bo wê 2,5-5 mg însulîn heye. Di plazmayê de, ew têkildar bi parçeya veguhestina torê ya girêdanê ya proteînê - C-peptide, û naveroka wê ya plasma li 400-800 nanogram per lître (ng / l), û ya C-peptide - 0.9-3.5 ng / l tête hesibandin. . Insulîn ji hêla însulînazê an enzimên proteololîk ên din ên lysosomes di mêjiyê (40-60%) û gurçikê de (15-20%) hilweşandin.
Di laşê de, însulîn li ser celebên sereke yên metabolîzmê bandor dike - karbohîdart, proteîn, rûn û elektrolît.
I. Di derbarê metabolîzma karbohîdartan de, bandorên jêrîn ên însulînê têne dîtin:
Ew enzîmê hexokinase (glokokinase) çalak dike, û reaksiyonek biyolojîk a sereke ya dabeşîna aerobîk û anaerobîk ya karbohîdartan vedihewîne - fosforilasyona glukozê,
Ew phosphofructokinase çalak dike, fosforilasyona fructose-6-fosfate peyda dike. Vê reaksiyonê tête zanîn ku di pêvajoyên glycolysis û glukoneogenesis de rolek girîng lîstin.
Ew synthesaza glycogen aktîv dike, û reaksiyonên glycogenê yên ji glîkozê di reaksiyonên glycogenesisê de hişk dike.
Ew çalakiya phosphoenolpyruvate carboxykinase dişoxilîne, reaksiyonê bingehîn a glukoneogenesisê, i.e. veguherîna piruvate to phosphoenolpyruvate.
Di çerxa Krebs de hevrêziya acîdê acetîk ji citricê çalak dike.
Veguhastina glukozê (û materyalên din) bi navgîniya mîkrobên cytoplazmîkî re, bi taybetî di nav êşa însulîner - adipose, musik, û kezebê de hêsantir dike.
II. Rola însulînê ya di rêziknameya fatê de.
Ew phosphodiesterase çalak dike, hilweşîna cAMP zêde dike, ku ev dibe sedema sekinandina lîpolîzeyê di laşê adipozê de.
Stendina acyl-coenzyme-A ji acîdên rûnê dişoxilîne, bi karanîna laşên ketone ji hêla hucreyan ve zêde dike.
III. Rola însulînê di rêziknameya metabolîzma proteînê de:
Pêlkirina amînoyên bihêztir dike.
Di hêla hucreyan de hevrêziya proteînê dişoxilîne.
Ew veqetîna proteînê asteng dike.
Oksidasyona amînoyên asîdê dur dike.
IV. Rola însulînê di rêziknameya metabolîzma avê-electrolyte de:
Bi zêdebûna mûzîk û kezebê potassium zêde dike.
Veberhênana sodyûmê ya urînê kêm dike.
Pêşkeftina avê di laş de pêşde dike.
Thealakiya însulînê li ser hucreyên hedef ên nehfên însulîn-girêdan bi pêwendiya wê bi receptorek glycoprotein taybetî ve dest pê dike. Li ser kemayên hucreyên van mûzayên citoplazmîkî, 50000-250000 receptor hene, her çend tenê bi qasî 10% di rastiyê de bixebitin. Bûyerên jêrîn wekî encamek têkiliya însulîn û receptor pêşve diçin:
Guherandinên tevnehevkirinê di receptorê de diqewimin
Receend receptor bi hev ve girêdidin û mîkrogebenek ava dikin,
Mîkroorgregate bi hêla hucreyê ve tête (hundurê receptor),
Yek an jî zêdetir nîşanek intracellular têne avakirin.
Di bin hin mercan de, bi hevûdu re, bi zêdebûna însulînê re di xwînê de, hejmara serpêşkerên asta erdê yên hucreyên hedef ji bo însulînê kêm dibin, û hucre ji insulînê kêmtir hestiyar dibin. Bi vî rengî hêjmara serpêhatî û kêmbûna hestiyariya wan a însulînê qala fenomenê dike berxwedana însulînê (mînak. ji bo obus û NIDDM, li jêr binêrin).
Sekreteriya însulînê ji hêla gelek metabolîtan û materyalên biyolojîkî ve çalak ve tê stimulandin: glukoz, mannosai, amino acîd, nemaze leucine û arginine, bombesin, gastrin, pancreasimine, secretin, glukocorticoids, glukagon, STH, β-adrenostimulants. Hîpoglycemia, somatostatin, acid nîkotinîk, α-adrenostimulants hilberîna însulînê asteng dike. Li vir, em bala xwe didin ku çalakiya însulînê di bin bandora antagonîstên însulînê de di plazma xwînê de ku bi albumin (sinalbumin), β-lipoproteins û globulins (γ-globulin) re têkildar diguheze.
Hormona pankreasê duyemîn, glukagon, polîpeptidek yek-tîpî ye, ku ji 29 amino acîd re maye û bi giraniya molekulê nêzik 3500 D. pêk tê. Di forma xwe ya paqij de, glukagon di sala 1951-an de ji hêla Gede ve hate qewirandin. Asta xwîna mirovên tendurist ên zûtirîn nêzî 75-150 ng / l (tenê 40% ya hormonê çalak e). Li seranserê rojê, ew bi domdarî ji hêla hucreyên α-yên moşekên Langerhans ve têne çêkirin. Sekreteriya glucagonê ji hêla glîkoz û somatostatin ve tê asteng kirin. Wekî ku tête xuyangkirin, glukagon lîpolîzî, ketogenesis, glycogenolysis, glukoneogjenîzasyonê dike, ku dibe sedema zêdebûna glukozê xwînê. Di rêziknameya glycemia de girîngiyek girîng heye bandora wê ya stimulasyonê ya li ser sekreteriya însulînê - stimulasyona neyekser bi navgîniya hyperglycemia û hişmendiya heterocellular rasterast zûtirîn di hundurê giravê de. Hormon di nav gurçikan de diqulipîne.
Mekanîzma çalakiya glukagon ji hêla çalakbûnê ve tête kêm kirin, bi rêya receptorên taybetî yên mîkrobên cytoplazmîkî yên adenylate cyclase, bi gelemperî kezebê, û zêdebûna paşîn a naveroka cAMP di nav hucreyan de. Ev dibe sedema glycogenolysis, glukoneogenesis û, li gorî vê yekê, hyperglycemia, lipolysis, ketogenesis û hin bandorên din.
Manîfestoyên sereke yên diyabetê wiha ne:
hyperglycemia (asta glukoza xwînê jor 6.66 mmol / l),
glukozoriya (glukozê di nav mîzê de dikare bigihîje 555-666 mmol / l, roj bi roj 150 g glukoz li nav mîzê ya bingehîn a mirovên tendurist têne qewirandin, bi qasî 300-600 g ji nexweşên şekir, û ziyanek mumkin a glukozê di mîzê de digihîje 300 g / rojê),
polyuria (diurîsiya rojane ya li jor 2 l, lê dikare bigihîje 12 l),
polydipsia - (rojê bêtir ji 2 lître vexwarinê), tî,
hyperlactacidemia (naveroka laktatek xwînê bêtir ji 0.8 mmol / l, pir caran 1.1-1.4 mmol / l),
hyperketonemia - zêdebûna naveroka bedena ketone di xwînê de (bi gelemperî jor 520 μmol / l), ketonuria,
lipemia (lîpîdên bilind ên xwînê, pir caran ji 8 g / l),
taybetmendiya windakirina giraniya lezgîn a nexweşên bi IDDM.
kêmbûna tolerasyona glukozê ya laş, ku bi testa barkirinê ya glîkozê ve bi 75 g glukozê û şûrek avê ve hatî destnîşankirin, wê hingê di dema diyarkirina 60 deqîqên 60, 90 û 120th de glukozê (heta 11.1 mmol / l) heye.
Manîfestoyên ji metabolîzma laşê bêpêşandî ev in:
hyperlipemia (lipîdên plazmayê jor 8 g / l, normal 4-8),
hyperketonemia (naveroka bedenên ketone di plazma jorîn 30 mg / l an 520 μmol / l),
hypercholesterolemia (bêtir ji 6 mmol / l, norm. 4.2-5.2),
hyperphospholipidemia (bêtir ji 3,5 mmol / l, norm. 2.0-3.5),
zêdebûna naveroka NEFA (bêtir ji 0,8 mmol / l),
di zêdebûna trîglîserîdan de - triglyceridemia (bêtir ji 1.6 mmol / l, norm 0,1-1.6),
zêdebûna naveroka lipoproteins (bêtir ji 8,6 g / l, norm 1,3-4.3).
Nîşandarên navnîşkirî yên metabolîzma fatê ya guherandî ne tenê ji ber kêmbûna însulînê, lê di heman demê de ji ber zêdebûna hormonesên kontra-hormonal, û hem jî ji nebûna lîpocaine têne sedema. Di nebûna lipocaine de hîperlîpemia dikare bibe sedema kezebê rûn, ku ji hêla hêsantir ve tête:
kêmkirina glycogenê ya kezebê,
kêmbûna faktorên lipotropîk, di nav de lipocaine,
enfeksiyon û vegirtinê.
Faktorên eynî rê dibin sedema ketosis, lêbelê, sedemên rasterê yên ketosis wiha ne:
zêdebûna dabeşandina acîdên rûnê yên unesterandî yên di kezebê de,
binpêkirina resyntesis of acid acetoacetic li asîdên rûn ên bilind,
oxidation kêmbûna acid acetoacetic di gerdûna Krebs,
zêdekirina damezrandina acetoacetîk di kezebê de.
Guherandinên jorîn ên di metabolîzma fatê de dibe sedema pêşveçûna bilez a atherosclerosis.
Binpêkirina metabolîzma proteîn. Van alerjiyan bi zêdebûna şikestina proteîn û çêkirina proteîna qels a têkildar ve girêdayî ye. Astengkirina proteîna proteînê pêşînek ji bo pêkhatina karbohîdartan ji pêkhatên wan - glukoneogenesis e, ku ji hêla glukocorticoids û glukagon ve tê stimul kirin. Ji berhevkirina proteîn a plazma veqetandî ye:
albumin kêm kirin,
Hêjbûna globulîn zêde dibe,
asta alfa-2-glycoproteins zêde dike.
Etiology. IDDM, mîrata pirfakarî tête hesibandin. Faktorên exogenous û endogenous ku sedema IDDM-ê nuha digotin diabetogens. Faktorên diyabetogjenî bûyer in, her yekê, bi îhtîmalek diyar, dikare pêşveçûna IDDM-ê di karwarên taybetmendiyên genetîkî de derxe. Di diyabetogjenên vîrus û kîmyewî nekarin provokasyona xwînmêjî ya hucreyên клеток di laşê mirovên bi genetîkî ve bi taybetmendiyên mîratî yên rêziknameya bersivdayîna jîngehê vebirin. Bandora provokatîf di destpêka û berbi sînorkirî ya ontogenesis de herî girîng e. Ji ber vê yekê nexweşên bi IDDM-ê di temenek ciwan de nexweş dibin.
GenetîkISDM. Niha li ser kromozomên 2, 6, 10, 11, 14, 16 û 18 li ser 20 malperên cûda hene, ku bi erênî ve girêdayî ne. Rêza konên monozigotîk ji 30-54% derbas nabe. Di zarokên xizmên yekser ên bi IDDM-ê de, rêjeya nexweşî nêzîkî% 6 e. Beşek berbiçav a diyarkeriyê ji hêla herêma genê ya HCH ve tête çêkirin ku di nav desta kurt a kromozomê 6 de di navbera DR loci de3, DR4, DQ3,2. Bawer e ku girêdana têkiliya proteîna proteîna HCGS-a duyemîn û IDDM bi karûbarên immunolojî yên proteînên HCGS ve têne diyar kirin. Di nav Kafkasiyan de, hema hema 95% ji nexweşên bi IDDM-ê xwedan antîgirên MHC DR in3, DR4 û / an kombînasyona wan. Ji sedî nifûsa cîhanî ya gerîdok ên xwedan xwedan vê haplotype ji 4% ne mezintir e.
Li gorî hebûna nîşangirên genetîkî û taybetmendiyên wêneya nexweşiyê, IDDM dikare di binê 1a û 1b de were dabeş kirin. Jêrzemîna 1b bi hebûna pir caran a komek lijên antigenên DR li HCCH tê taybetmend kirin3 (D3) -B8-A, jêrzemîna 1a - bi hebûna têkelek DR4 (D4 ) -B15-A2-CW3. Kombînasyona 1b bi pêşveçûnê re, li hember paşnavika IDDM, ya têkildarî organîzmaya otomatîkî ya organîk-taybetî ya giyayên endokrîn, ku di nav wan de pêşbîniyek enfeksiyonê ya taybetî ne hewce ye, tête pêşveçûn. Zêdeyî 15% ji bûyerên IDDM ji vê jêrzemînê re ne. Manîfestoyên xweseriya li dijî hucreyên are domdar in, di heman demê de, bersivek narkotîk aşkerayî ya însulînê bêpar e. Polyendocrinopathiya xweser ne taybetmendiya kompleksa nîşanên 1a ye, û rola enfeksiyonê dikare di pathogenesis de were şandin. Otomasyona li dijî hucreyên клеток bihurbar e, û bersiva xweser a însulînê her dem bi xurtî tê vegotin.
Wekî ku tête destnîşan kirin, naha li ser diyabetogjenên enfeksiyonê û nefesgirtî diaxifin. Di nav yekem de gelek celeb virus hene: rûkella, vakslêdanê ya gumrikê, Epstein-Barr, enterovirus Coxsackie B4 û ne Coxsackie, reoviruses, cytomegaloviruses, ku li ser materyalên klînîkî û modelên ezmûnî ne ku dikarin bibin sedema zirarên hucreyên giravên pankreasîk. Mînakî, heya 40% ji pitikên ku ji dayikên ku di sêyemîn sêyemîn de rubealayê hebûne, di salên yekem ên jiyana xwe ya pêşîn de bi IDDM nexweş dibin.
Piraniya vîrusên diyabetogjenî dibin sedema sîtolîzasyona xweser a hucreyên islet . Thealakiya reaksiyonên otomatîk li dijî antîgezên sîtoplazmîk û nukleer ên hucreyên B re têne rêve kirin. Van autoantîpîdan dikarin bi heman strukturên hucreyê re mîna virusên pancreatotropic ve girêdin. Vîrusên lîmfotrop wekî destpêka polikonîkî ya mekanîzmayên xweseriyê (virusên Epstein-Barr û sorikan) an jî wek inaktivatorên T-suppressors (retoviruses) an stimulatorsên T-bandorên çalak dikin. Di vê rewşê de, dibe ku pêvajoya autoallergic dibe ku encama kêmasiya virus-tepisandî û / an bandorên zêde be. Di heman demê de, cytolîziya immunolojîk di navberên enfeksiyonê de di mijarên bihendiral ên hereditîk de xweser e.
Rola provokative ya vîrusan a di jenosîdê de cîtolîziya xweser a bi navgîniya interleukins û interferonan, bi taybetî -interferon, di rewşek xirabûna virusê de li pankreasê de ye. Van cytokines bi hûrguliya antigens MHC-ê li ser hucreyên клет-ê û xwe-danasîna antenên гено-hucreya sipî ji bo cytolîziya xweser a paşê, û her weha xuyangkirina neoantigens di nav lebatên viraştî yên domdar de dikin.
Di diyabetogjenên kîmyewî de alloxan, acid uric, streptozocin, dithizone, vaksîner (faktorên kontrolê yên rodent), album serumê bovî (beşek ji şîrê goştê), nitrosamines û nitrosourea (dîtin di hilberên şekir de), pentamidine (dermanek ji bo pneumocistosis) , hilberên ku tê de cyanîdên xwarinê hene (kernelên îsotê, alavan, kevirên afrîkî yên Kassava, ku nêzîkî 400 mîlyon Aborigines, û hwd. vedihewîne). Cixare û alkol beşdarî zêdebûna asta cyanide xwînê dibe, nîgarên xweseriyê zêde dike, û di pêşveçûna hemochromatosis û pancreatitis de dibe alîkar.
Berevajî diyabetogens, materyalên bi bandorek parastinê, bi vî rengî antidiabetogens têne danîn.Di nav wan de amino acîdên sulfur têne gotin, kêmbûnek ku zêdebûna ziyanê dide cyanîdên xwarinê, antioxidant, zinc (beşdarî di depoya însulînê de dibe), vîtamîn PP (apoptosis û nekroza mirinê dike, ji bo dermankirina IDDM tête bikar anîn), acîdên rûn ên pirunişandî yên ji rûnê seyrûzelê (fonksiyonê ya IL-1 û TNF-α-ya naskirî dişoxilîne).
Mekanîzmayên sereke yên zirarê kîmyewî ya giravên pankreasê ne îfade interleukin-girêdayî li ser şaneyê li hucreyên proteînên DR, ne normal bimîne, guheztina otomatîkî û otomatîkîsedemên ji hêla destnîşankên xaçerêz an anjînal ên hevbeş, û bersiva neyînî ya li ser vegotina neoantigenji ber tunekirina hucreyên. Di heman demê de, gengaz e ku pêlgirtina hucreyên клеток bi hêla antên anticellular û navbeynkarên xweseriya xweser ve were zext kirin.
Bi kurtahî li ser pêvajoyên koçberiyê yên IDDM-yê kurt kir, em sereke sereke vedibêjin. Ev, yekem, însulîna alerjî ya ku ji hêla T-lîmfocitetên Totootoxic ve (celeb-alerjî-alerjîk-celeb) ve dibe sedema derbirîna kleok-hucreyên li ser mizgefta hucreyên ku di norma DR-proteînan de tê de ne, dibe sedema. Xeberdana neoantigens, hilberên genomê vîrusê ya veşartî, û hem jî îfadeya nehsal a genên HCH yên pola duyemîn li ser hucreyên,, ji derveyî nayê. Duyemîn, hilweşîna hucreyên dermanê humural-navîn, ku ji hêla cîtotooksîtasyona hucreyê ve girêdayî-girêdayî û antî-navberkirî ve tête temsîl kirin (cytotoxic, an cytolytic, celebek reaksiyonê ya alerjîk). Cytokines veşartî (IL-1, TNF-, lîmfotoxin, -înterferon, faktora aktîvkirina trombolê, prostaglandins) herçî berî hilweşîna xweser a qelewên клеток ya xwerû diyar dibe sedema sekinandina însulînê. Ev bi taybetî ji bo IL-1 rast e, ku hişmendiya hucreyên to li glukozayê kêm dike. Van cytokinesên ku ji hêla lîmfocytes û makrofage ve têne sekinandin xwedî bandorên cytotoxic, antiproliferative û antisecretory hene. Di heman demê de ji citolîzasyona otomatîk, IDDM bi şiyana çalakiya mitotî ya hucreyên ve tête nîşankirin.
Pathogenesis of IDDM.Girêdanek girîng di pathogenesis ya IDDM de mirinê ya pêşkeftî ya lets-hucreyên giravên pankreasê ye. Ev dibe sedema guheztina têkiliyên heterocellular ên li giravên girêk, insulinopenia, hûrgelê girava islet û hormonên derveyî-giravî. Wekî encamek, karanîna glukozê û hemî celebên metabolîzmê têne hilweşandin. Nerazîbûnên metabolîzma kronîk çêdibe ku ji IDDM re tevlihevî çêbibin, ya sereke ya ku bi angiopathies ve girêdayî ye.
Rola vîrusê provokative û / an kîmyabarabî xetere ye ku di guhertina xweseriyê de bimîne. Li 10% ji nexweşên bi subtypea IDDM 1b (di nav hevûdu de bi polendocrinopatiya otomatîkî ya pergalî), provokasyon ne hewce ye. Di nexweşên bi subtypea IDDM 1a de, bûyerek provokasyonê divê di destpêka ontogenesis de an jî berî zayînê be, ji ber ku IDDM nexweşiyek bi hilberînek imunolojîk a dirêj û serdemek ji tezmînata metabolê heye. Navbera ji destpêka pêvajoya autimmune heya destpêka nehsilbûna glukozê 3-4 sal e, û dema herî dirêj di navbera pêşandanên yekem de kêmbûna kapasîteya hilberîna însulînê û dekompensasyona metabolê ya eşkere 1-12 sal e. Pêşkêşiya herî mezin a IDDM di demên temenê de ji dayikbûnê ji 3 û ji 9 heta 13 salî pêk tê. Piştî 14 salan, potansiyela endogjenên endogirojen ên provokasyona hilweşîna hucreyên клеток kêm dibin.
Bingeha morfofunksiyonê ya ISDM. Di bersiva guhartina immunolojîk de, girûpên pankreasê însulînê pêşve dike, ku bi mirina hucreyên клеток, guhartinên exudative, enfeksiyona isletî ya ji hêla lîmfocytes, macrofage, eosinophils, distorîn ya têkiliyên neurovaskulasyonê, û topografiya hucre û têkiliyên navberî ve tête diyar kirin. Bi dema avakirina şekirê vejenî ya klînîkî ve, giraniya pankreasê bi du kêm dibe, girseya giravê - ji hêla sê caran, û hucreyên B - ve ji hêla 850 carî ve bêtir e. Di heman demê de, rêjeya A-hucreyên A (% 75%) û δ-hucreyan (% 25%) di giravên nehsandî de mezin dibin. Wekî encamek, di nav xwîna nexweşên bi IDDM-ê de rêjeya glukagon / însulînê, dema ku nexweşî pêşve diçe, berbi binavbûnê ve dibe.
Dabeşkirina şekir.Sinonimên celebî yên pêşîn ên pêşîn ên şekir I: I-însulîn, hîpinsulinemîk, ciwan (ciwan) IDDM) ji% 20-ê hejmarên giştî yên dozên şekir ên seretayî pêk tê. Subtypes: Ia - ji ber berhevdanek ji bandorên genetîkî û hawîrdorê, Ib - seretayî, bi genetîkî bê provokasyona exogenous tête destnîşankirin, Ic - bi zirara bingehîn a hucreyên клеток ji hêla kemotîkên exogenous û diyabetogensên viral.
Diabedora II-ya celeb (ne-însulîn, hîperinsulinemîk, mezinan, kal, pîr, NIDDM) 80% ji hemû bûyerên şekir bi subtypên jêrîn re hesab dike:
IIa - NIDDM li nexweşên ne-obes,
IIb - NIDDM di nexweşên obez de,
IIс - NIDDM temenê ciwanbûnê.
Wateyên "IDDM", "NIDDM" qursa klînîkî (mêldarê ketoacidosis û berxwedana ketoacidosis, Table 3.1) diyar dike, û têgehên "I û II celeb" behsa mekanîzmayên pathogenetic yên nexweşî (encama serdestiya otimmune an jî mekanîzmayên din) dike.
Dihoka duyem (ev syndromên hyperglycemîk in, an jî diabetîk in, ku encama nexweşiyên ku bandor li pankreasê an pergala rêvebirinê ya metabolîzma karbohîdartan dikin) dikin.
Diabedaya duyem ya ji sedema tunekirina ne-otomatîkî ya hucreyên клеток (pankreatitis kronîk, penceşêrê, hemochromatosis, cystosis, travma),
Dihoka navîn sedema ku ji alozîyên endokrîn ve bi hilberîna hormonên kontraîner ve girêdayî ye (sindroma Cushing, acromegaly, fheochromocytoma, glukagon, hyperthyroidism, hyperplasia gland pineal),
şekir ya iatrogjenîkî ya navîn wekî encama karanîna dermanan (corticosteroids, ACTH, kontraceptivên devkî, propranolol, antidepressants, hin diuretics),
di sindromên diyarkirî yên genetîkî de şekirê duyem (lîpodystrofî, formên hîpotalamîkî yên obeziyê navîn, glycogenosis tîpa I, nexweşiya Down, Shereshevsky, Klinefelter.
Pîvanên ji bo cûdahiyên di navbera IDDM û NIDDM de
Kêmasiya însulînê ya bêkêmasî
Kêmasîya însulînê ya têkildar
Pêvajoya otomatîk li dijî hucreyên
No pêvajoyek otomatîkî ye
Kêmasiya berxwedana însulînê ya seretayî
Xetereya zêde ya ketoacidosis
Xetera kêm a ketoacidosis
Ne têkiliyek bi obezbûnê re
Girêdanek bi obezbûnê re bişînin
Lihevhatina duçikên identical 30-50%
Lihevhatina duzikên identical 90-100%
Em careke din tekez dikin ku girêdana sereke di pathogenesis ya IDDM de mirinê pêşkeftî ya hucreyên клеток ji ber guheztina xweser e. Nîşaneyên antgenîk ên IDDM-yê têne destnîşankirin - ev antgenên MHC DR ne3, DR4, DQ3.2.
Li malbatên ku bav bi IDDM-yê re nexweş e, hejmara zarokên nexweş 4-5 caran ji malbatên ku dayik lê nexweş in mezintir e.
Pevçûna immunolojîk di navbera dê û fetusê de di pergala AB0 û Rh + de rîska pêşveçûna IDDM zêde dike.
Lêbelê, pêşgotinek genetîkî jî tenê îhtîmalek mezin a nexweşî diafirîne. Ji bo bicihanînê, faktorên diyabetîk ên enfeksiyonê û nevegirtî hewce ne. Mekanîzma çalakiyê ya diyabetogjenan bi îfadeya xweya anti-hucreyê bi girêdana interleukin ve girêdayî ye. Sedemek e ku bawer bikin ku beşek girîng a nexweşên bi NIDDM ew in ku di qonaxek destpêkê de di danasîna diyabetê de ne, lê hîn jî xwedan însulînekî têr heye ku pêşî li ketoacidosis bigirin. NIDDM di obes de xwedî mekanîzmayek pathogenetic girîng - hilberîna adipocyte ya counter-cytokine TNF-. IDDM û NIDDM gelek girêdanên pathogenetic hene; di heman demê de, hebûna formên tevlihev û veguhastin nayê înkarkirin.
Di danasîna bijîşkî de "Ebers Papyrus." Klasîkirina diyabetes, nîşanên û sedemên wê. Diagnosteya nexweşî: analîzkirina mîzê, xwîna ji bo şekirê û hemoglobînê glycated.
| Sernav | Derman |
| Dîtin | abstrakt |
| Ziman | Russian |
| Date added | 23.05.2015 |
| Mezinahiya pelê | 18.0 K |

Subandina karê xwe yê baş ji bingeha zanînê hêsan e. Forma li jêr bikar bînin
Xwendekar, xwendekarên mezûn, zanyarên ciwan ên ku bingeha zanîngehê di xebatên xwe û xebata xwe de bikar tînin dê gelek ji we re spas bikin.
Li ser hate şandin http://www.allbest.ru/
DESTPKUCN BIJIYANUC JI BO PIRS OFNGEHA PROFESIONAL HIGH Z HIGHDETIR
"Zanîngeha Dewletê ya Dewlete Northwest
wan. I.I. Mechnikov »ya Wezareta Tenduristiyê ya Federasyona Rûsyayê
Mijara naverokê: "Prensîpên tespîtkirina însulînê
û nebes însulînek ne-girêdayî "
Khegay Melis Dmitrievich
Dîsa panzdeh sed sal berî serdema me, Misirên kevnar di rêûresma xwe ya bijîjkî "Ebers Papyrus" de diyabet wekî nexweşiyek serbixwe dan zanîn. Doktorên mezin ên Yewnana kevnar û Romayê bi bêhnfirehî bifikirin li ser vê nexweşiya mestir. Doktor Arethaus bi navê "şekir" derket - bi zimanê Grekî, "Ez diherim, tê re derbas dibin." Zanyar Celsus amaje kir ku însulîn sûcdar bûyera şekirê ye, û Hîpokratên mezin ku bi tamkirina urîna nexweş ve hatine teşhîs kirin. Bi awayê, Chineseînî ya kevnar jî dizanibû ku bi diyabetesê re, urîn şîn dibe. Wan bi karanîna rêbazek xwerû ya xwerû bi karanîna mizgeftan (û werimandin) hat. Heke mîkrob bi rûnê rûnê rûnê bi urînek ve bimînin, wê hingê mîz şîn e û nexweş nexweş e.
Dabîna şekir nexweşiyek endokrîn e ku bi zêdebûna kronîk a şekirê xwînê re ji ber kêmbûna bêkêmasî an têkildar a însulînê tête hesibandin - hormona pankreasê. Nexweş dibe sedema binpêkirina hemî celebên metabolîzmê, zirarên li ser perên xwînê, pergala nervê, û herweha organ û pergalên din.
Cûdahî: diyardeya mêjûyê ya hemoglobînê endokrîn
Diabetesnsulînê ya girêdayî însulînê (şekirê 1) bi piranî di zarok û ciwanan de pêş dikeve,
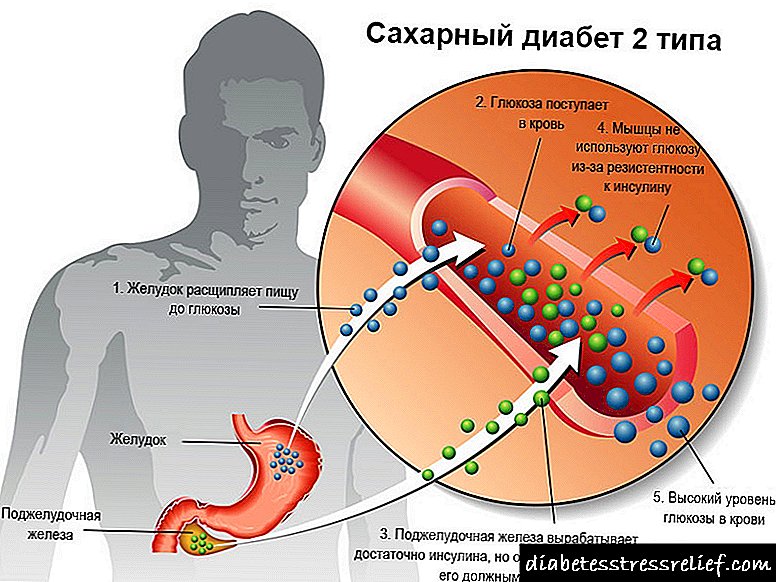
Nexweşên şekir ku bi însulînê ve girêdayî ne (şekirê şekirê 2) bi gelemperî di mirovên 40 salî de ku zêde zêde giran dibin pêş dikeve. Ev celebê herî gelemperî ye (di% 80-85% bûyeran de tê dîtin),
Diyardeya duyem (an jî semptomatîk) şekir,
Nexweşiya şekir
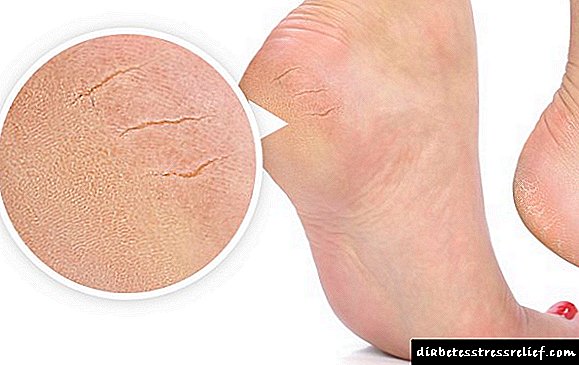
Di nexweşiya şekir 1 de, kêmasiya însulînê ya bêkêmasî ji ber xerabûna pankreasê heye.
Di şekirê şekir 2 de, kêmasiya însulînê ya têkildar tête diyar kirin. Hucreyên pankreasê di heman demê de însulînek bêkêmasî hilber dikin (carinan carinan jî hêjayê zêde). Lêbelê, hejmara avahiyên ku têkiliya wê bi hucreyê re piştrast dike û alîkariya glukozê ji xwînê dikeve ku têkeve nav hucreyê li ser rûyê hucreyan têne asteng kirin an kêm kirin. Kêmasiya glukozê ya hucreyê nîşanek ji bo hilberîna însulînê hê mezintir e, lê vê yekê bandorek tune, û bi demê re, hilberîna însulînê bi rengek girîng kêm dibe.
Sedema sereke ya şekir 1, pêvajoyek xweser e ku ji ber xerabûna pergala birûnîniyê tê, ku tê de antîsên di laş de têne çêkirin li dijî hucreyên pankreasîk ên ku wan hilweşînin. Faktora sereke ya ku pêşbîniya şêwaza şekir 1 heye, enfeksiyonek virusê (rûkelaya, mûçik, hepatît, kezeb (pez) û hwd.) Li hemberê paşgira pêşîn a genetîkî ya vê nexweşiyê ye.
Regêkirina birêkûpêk a parêzên şekir a ku tê de selenium heye xetera pêşxistina nexweşiya şekir 2 e.
Faktorên bingehîn ên ku pêşveçûna şekirê şekir 2, du celeb in: duwesbûn û pêşînek mîras:
Nexweşiyê Li hebûna kezebê min tbsp. rîska pêşvebirina şekirê 2 caran, bi II tbsp zêde dibe. - 5 caran, bi hunerê. III - ji 10 carî bêtir. Formek abdominal ya obezîteyê bêtir bi pêşveçûna nexweşî re têkildar e - dema ku fat di zikê de têne belav kirin.
Pêşgotina mîrasa. Di hebûna şekir de di dêûbav an malbatê yekser de, xetera pêşxistina nexweşiyê 2-6 carî zêde dibe.
Nexweşên însulîn-însulîn hêdî hêdî pêşve diçin û bi nîşanên giranbûna hişk têne destnîşankirin.
Sedemên bi vî rengî diyardeya duyemîn de dibe:
1. Nexweşiya pankreatîk (pancreatitis, tumor, vekişandin, û hwd.),
2. Nexweşiyên cewherê hormonal (Sindroma Itsenko-Cushing, acromegaly, goiter toksîk belav, fheochromocytoma),
3. rakirina derman an kîmyewiyan,
4. guhastin di nav receptorên însulînê de,
5. hin syndromên genetîkî, hwd.
Ji hev veqetînek, jinên ducanî û diyabetes de ku ji hêla malnişînbûnê ve girêdayî ne.
Di warê nirxandina giliyên heyî û agahdariya anamnestoxî de, tespîtkirina laboratorî mecbûrî ye. Tespîtkirina glukozê ya bilez û bi gelek barê giran, tespîtkirina laşên glukozê û ketone di mîzê de, vekolîna însulînê, C-peptide di serayê xwînê de, destnîşankirina proteînên xwînê yên glycosylated û titên hucreyên pankreasê hilberînê yên însulînê (di rewşê de nexweşî û antî antiviral) .
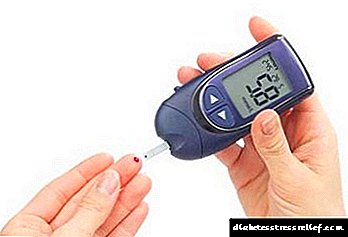
Testê şekirê xwînê
Methodek pir agahdar û erzan ji bo şekirê testek xwînê ye. Ew di sibehê de bi hişk li ser zikê pizrikan tête kirin. Bi gelemperî, hêjahiya glukozê ji 3.3 heta 5.5 mmol / L ye. Di rojê de, asta şekirê li gora parêzgehê diguhere. A tespîtkirina hewceyê pîvana pirjimar di rojên cûda de hewce dike. Di nexweşek bi şekir de, glycemia di xwîna venûsê de ji 10 mmol / l, pirtir di capillary de - 11.1 mmol / l. Lêkolîna celebê laboratorê ji bo acizkirina nexweşiyek pez, ji navgîniya navbeynkariyê, li hember paşnavê dermankirina hormonal (ji bo nimûne, dema girtina hormonên thyroid) nayê bikar anîn.
Hemleya Glycated Hemoglobînê Assay
Hemoglobînê Glycated bi zêdebûna glukozê li proteîna hemoglobînê ve, ku di hucreyên xwîna sor de tê dîtin, pêk tê. Materyona ji bo lêkolînê bi xwînê re bi antîkagulant e. Ev analîza ji bo tespîtkirina şekir, diyarkirina tazmînatê, kontrolkirina dermankirina vê nexweşiyê mecbûrî ye. Ew asta navînî ya glukozê ne di dema analîzkirinê de, lê di sê mehên borî de nîşan dide. Normal 4-6% e, şeytanekek ji vê nîgatorê re bi giranî nîşan dide şekir, kêmbûna hesin di laş de.
Rêzkirina C-peptide mimkun dike ku ciyawaziya di navbêna însulîn û nehsîn-însulîn-şekir de girêdayî be, ji bo diyarkirina dozaja herî maqûl ya însulînê. Bi gelemperî, naveroka C-peptide 0,5 - 2,0 μg / L ye. A kêmbûna vê nirxê kêmasiya însulînê ya endogozê nîşan dide, bilindkirina şekirê şekir, zêdebûna asta nîşan dide têkçûna rengek kronîk, insulînoma. Gumanbar bi alîkariya testê ji bo tepisandina pêkanîna C-peptide jî piştrast dibin: piştî analîzkirinê, însulîn tê rêve kirin û demjimêrek piştî ceribandinê dubare dibe.
Urinalysis wekî pîvanek zêde tê bikar anîn da ku nexweşiyek bibîne. Determkirina glukoza di mîzê de nîşanek zelal a pêvajoyek patholojîk tê hesibandin. Kifşkirina laşên ketone destnîşan dike ku pêşveçûna formek tevlihev e. Bêhnek domdar a aceton ji kavilê devkî nîşan dide acetonuria.
Nexweşiya endokrîn dikare li ser xebata organên din ên hundurîn bandor bike, ji ber vê yekê, teşhîsek berfireh a diyabetê tê pêşniyarkirin, ku hem li diyarkirina celeb, qonaxa nexweşiyê, hem jî di tespîtkirina xesara pergalên din de armanc dike. Di vê rewşê de bijîşk li gor gilîyên nexweşan, lêkolînên laboratîf û instrumental pêk tê.
Pîvanên bingehîn ên ji bo tespîtkirina şekirê însulînê-girêdayî-şekir ev in: Hînbûna glukozê xwînê ya bileztir ji 6,7 mmol / l, hebûna glukoz û laşên ketone yên di mîzê de, titên bilind ên antîpotîzmayên hucreyên pankreasîk têne damezrandin.Nerazîbûnên veşartî yên metabolîzma karbohîdartan bi xwendina hemoglobînê glycosylated (ji% 9 zêdetir) û fructosamine (bêtir ji 3 mmol / l), û hwd têne girtin.
Ji bo şekirê şekir ku girêdayî însulînê ne, pîvanek teşhîsê zêdebûna asta glukozê ya zûtir ji jorê 6.7 mmol / L ye.
Di nav mîzê de glukozê bilindkirî bi gelemperî bi lêkolînek parçeyî ya di servîsên rojane de tê destnîşankirin. Astên glycosylated hemoglobin û fructosamine jî zêde dibin. Lê astên însulîneriya nepenî û C-peptide ji nirxên normal derbas nabin.
Pêdivî ye ku bifroşe diyabetê li ser bingeha diyarkirina kêmtirîn ya du-kêmî ya glîkozê ya bilez a zêdekirî an zêdebûna du caran ji zêdebûna glukozê di xwîna 11 mmol / l de di demek bijartî ya bijartî de were damezrandin.
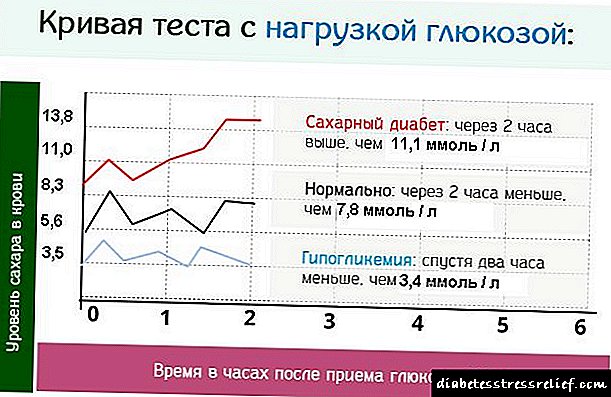
Di pratîkê de, pir caran rewş hene ku, ji bo tespîtkirina şekirê şekir, pêdivî ye ku ezmûnek bi bermayiya glukozê were saz kirin (bi vê testê, bêhnvedana glukozê ya nebaş jî tê tespît kirin).
Nexweşiya şekir li ser bingeha nîşanên jêrîn ên vê testê pêk tê: li ser zikê vala - bêtir ji 6,7 mmol / l, du demjimêran piştî barkirina glukozê - ji 11,1 mmol / l. Bi gelemperî, ev nîşangir bi nîgarên yekem ên klînîkî yên nexweşî derdikevin.
Komplîkasyonên şekirê diyabetê di serî de ji hêla pêşveçûna koma xeternak in, di nav de hewceyê dermankirina lezgîn e. Di rewşên wiha de koma diyabeto ya ketoacidosis û ketoacidotic, koma hîpoglycemîk, û hem jî wekî koma hyperosmolar û lacticidal hene. Pêşveçûna van şertan bi nexweşiyên metabolê yên akût re têkildar e. Coma diabetic ketoacidotic ya herî gelemperî û koma hypoglycemic.
Dermankirina şekir bi mebesta jêbirina nexweşiyên metabolê yên ku ji ber kêmbûna însulînê, û pêşîlêgirtin an jî jêgirtina birîndarên xwînê ye. Bi cureyê şekirê şekir ve girêdayî ye (girêdayî insulîn an jî ne-însulîn-girêdayî), nexweşan tête derman kirin ku însulîn an rêveberiya devkî ya dermanên ku bandorek kêmbûna şekirê ye. Hemî nexweşên bi diyabetes mellitus pêdivî ye ku parêza ku ji hêla bijîjkî pispor ve hatî damezirandin bişopînin, pêkhatina hêjayî û hêjayî ya ku di heman demê de bi rengê şekirê şekir ve jî girêdayî ye. Ji bo nêzîkê 20% ji nexweşên bi diabetesnsulînê ve girêdayî ne-însulîn, şekirê şekirê rêbazê dermankirinê tenê û têr heye ku bigihîje tezmînatê. Li nexweşên bi şekirê însulînê ve girêdayî ne-însulîn, bi taybetî di obezbûnê de, divê dermanê dermankirinê hebe ku armanca jêgirtina giran be. Piştî normalîzekirin an kêmkirina giraniya laş di nexweşên bi vî rengî de, karanîna dermanên kêmkirina şekirê kêm dibin, û carinan jî bi tevahî têne rakirin.
Rêjeya proteînan, fêkiyan û karbohîdartan di parêza nexweşek bi şekir re divê fîzyolojîk be. Pêdivî ye ku pêdivî ye ku berhema proteînan 16-20%, karbohîdartan - 50-60%, fêkiyan - 24-30%. Xwarinê li ser bingeha ku jê re tê gotin tê hesibandin. îdeal, an çêtirîn, giraniya laş. Her nexweşek bi diyabetî pêdivî ye ku bi hişkî şopandina parêzek takekesî bike, ku ji hêla bijîjkek pispor ve hatî pêkanîn, di berçavgirtina giranî, bilindbûn û cewhera xebata ku ji hêla nexweş ve hatî çêkirin, û her weha celebê şekir tête girtin. Ji ber vê yekê, heke, dema ku xebatek laşî ya sivik pêk bîne, laş hewce dike ku ji bo 1 kg giraniya îdeal 30-40 kcal bistînin, wê hingê bi giraniya rastîn a 70 kg, bi navînî 35 kcal per 1 kg, ango 2500 kcal, hewce ye. Di naveroka xwarinan de naveroka xurmeyan bizanibin, hûn dikarin ji her yek ji wan re hejmara kilocalories per yekîneya girseyî hesab bikin.
Nexweşek bi diyabetes mellitus, pêşniyar e ku rêzikek ji xwarina fraksiyonê (rojê 5-6 carî xwarinê bixwin) were pêşniyar kirin. Pêdivî ye ku nirxa rojane ya calorîk û xwarina parêzê ya rojane heke gengaz be yek be, ji ber ku ev yek rê li ber guharînên berbiçav ên di derheqê glukozê di xwînê de digire. Lêbelê, pêdivî ye ku meriv berbi berhema veberhênana enerjiyê, ya ku di rojên cûda de cûda ye, were girtin. Pêdivî ye ku em careke din bala xwe bidin ser hişmendiya hişk a parêz, ku ev gengaz dike ku meriv ji bo nexweşiyek bigihîje xilafek berbiçav. Nexweşên şekir bi şekir bi şekir û şekirên din têne qedexe kirin, fêkiyên ku ji karbohîdartên bi hêsanî jêhatî (gûj, persimmons, hêjîr, melûn) dewlemend in, erzan têne girtin. Substitûna şekir (sorbitol, xylitol, hwd.) Dikare di nav xwarinê de bi naverokek herî zêde ji 30 g di rojê de were vehewandin. Bi şêwaza şekir û giraniya laşê nexweşê ve girêdayî, vexwarina nan ji 100 heya 400 g di rojê de, hilberên kulikan - heya 60-90 g di rojê de ne. Sêvên bi rojê 200-300 g têne sînorkirin, rûnên heywanan (rûn, rûn, goştê pork) heta 30-40 g, ew têne pêşniyaz kirin ku bi wan re rûnên nebatî an jî margarîn bêne guhertin. Vegetables - cirka spî, kewkûrek, lettuce, tomato, zucchini bi praktîkî bêsînor in. Bikaranîna bez, karrot, apple û fêkiyên din ên negihîştî divê rojane ji 300-400 g derbas nebe. Cûreyên kêm-rûn ên goşt û masî divê di nav parêza rojane de bi navgînek ne zêdeyî 200 g, şîr û berhemên şîr bidin - ne ji 500 g zêdetir, pîvaza -150 g, hêk - 1-1, 5 hêk di rojê de. Pêdivî ye ku sînorkirîyek xwerû ya nerm (heta 6-10 g) hewce ye.
Di parêza rojane ya nexweşên bi şekirê şekir de pêdivî ye ku mirov têr têra vîtamînan bike, bi taybetî vîtamînên A, C, B. Di gava berhevkirina parêzek, rewşa nexweş de, hebûna nexweşiyên bihevre û patol, pêdivî ye ku şert û merc werin girtin. Bi ketoacidosis re, di parêza nexweş de mîqdara rûn kêm dibe; piştî rakirina ketoacidosis, nexweş dikare dîsa vegere xwarina rojane ya berê. Ne kêm girîng e ku cewherê hilberîna kulîlî ya hilberê, pêdivî ye ku dirûv jî were çêkirin, bi girtina nexweşiyên bihevra, wek cholecystitis, gastrit, nexweşîya ulcerê peptîk û dr.
Li Allbest.ru hat şandin
Belgeyên mîna
kaxeza termîn 64.8 K, 11/27/2013 zêde kir
Epidemiolojiya însulînê-girêdayî û însulîn-însulîn-diyabetes mellitus. Dabeşkirina şekir. Faktorên xetereya şekir. Nirxandina hîjînîkî ya berberî ya mercên dabînkirina avê li qutiyên kontrol û ezmûnan. Nirxandina rûnê nifûsê.
kaxeza termîn 81.2 K, 02/16/2012 zêde kir
Definasyon û kategorîbûna şekirê şekir - nexweşiyek endokrîn a ku ji ber kêmbûna hormona însulînê pêşve diçe. Sedemên sereke, nîşan, klînîkî, pathogenesis of diyabet. Nexweşîn, dermankirin û pêşîlêgirtina nexweşî.
Pêşandan 374.7 K, 12.25.2014 zêde kir
Etiolojiya şekirê şekir, tespîta destpêka wê ye. Testa tolerasyona glukozê. Qeweta Dihokê ya li Rûsyayê. Pirskar "Nirxandina xetereya şekir". Memo ji bo paramedics "Destpêka diyarkirina şekir."
kaxeza termîn 1.7 M, 05/16/2017 hate zêdekirin
Danasîna klînîkî ya şekir wekî yek ji nexweşiyên herî gelemperî li cîhanê. Lêkolîna faktorên rîsk û sedemên pêşveçûnê. Nîşaneyên şekir û nîşaneyên wê. Sê pileyên giranbûna nexweşî. Rêbazên lêkolîna laboratîf.
kaxeza termînalê 179,2 K, 03/14/2016 zêde kir
Komplîkasyonên şekir û çavdêriya wan. Mercên hîpoglycemîk, danasîna wan. Lêkolîna biyolojîk ya glukozê di xwînê de. Pîvanên ji bo tespîtkirina diyabetê. Ezmûna mîzê rojane ya ji bo glukosuria. Albumin di mîzê de (microalbuminuria).
kaxeza termîn 217.4 K, 06/18/2015 zêde kir
Dabeşkirina şekirê şekir - nexweşiyek endokrîkî ya ku bi zêdebûna kronîk a şekirê xwînê ve dibe sedema kêmasiya însulînê ya bêkêmasî an jî têkildar. Sedema şekir, tespîtkirin û rêbazên dermanê wê.
Rêze 23,7 K, 2-ê Decemberile 2013 hate zêdekirin
Têgîna şekir wekî nexweşiyek endokrîn a ku bi kêmbûna însulînê re têkildar an jî bêkêmasî ve girêdayî ye. Cureyên şekir, nîşanên wê yên klînîkî yên bingehîn. Jixwe tevliheviyên nexweşiyê, dermankirina tevlihev a nexweşan.
Pêşkêşkirina 78.6 K, 1/20/2016 zêde kir
Karakterîzasyona şekir wekî nexweşiyek endokrîn e. Sedemên pêşkeftina şekirê şekil celeb V di dema ducaniyê de. Diyabûna hestî: faktorên xetereya bingehîn, tevliheviyên mumkin, tespîtkirin û kontrol. Nîşanên sereke yên hîpoglycemia.
28.5 K rijandin, 02/12/2013 zêde kir
Etiyolojî, pathogenesis, kategorîzekirin û krîterên tespîtkirina cihêreng ên şekir 1 û 2 tipa şekir. Statîstîkên şidariyê yên diyabetê, sedemên sereke yên nexweşî. Nîşaneyên şekirê şekir, pîvanê sereke yê tespîtê.
Pêşkêşiya 949.8 K, 03/13/2015 zêde kir
Pathogenesis of mellitus-insulin-non-insulin-related (NIDDM)
Nebesbîneya ne-însulîn-însulandî (NIDDM) ji ber sekinandina însulînê û berxwedana ji çalakiya wê re dibe sedema. Bi gelemperî, veqetandina sereke ya însulînê bi rengek reaksiyonê pêk tê, di bersivê de pişkek glukozê. Li nexweşên bi şekirê însulînê ve girêdayî ne-însulîn (NIDDM), serbestberdana rîtolojîk a bingehîn a însulînê tê xesandin, bersiva barkirinê ya glukozê nerewa ye, û asta însulînê ya bingehîn bilind dibe, her çend ew ji hîperglycemiyê jî kêmtir e.
Pêşîn xuyang dibe hyperglycemia û hyperinsulinemia, ku destpêkirina pêşveçûna nebes-însulîn-şekir (NIDDM). Hyperglycemiya domdar hay ji hestyariya b-hucreyên islet kêm dike, û dibe sedema kêmbûna serbestberdana însulînê ji bo asta glîkozê xwînê. Bi vî rengî, astên bingehîn ên kronîk ên bilind ên însulînê ji receptorên însulînê digirin, berxwedana wan a însulînê zêde dike.
Wekî din, ji ber ku hestiyariyê li însulîn kêmbûn, veqetîna zêde ya glukagon zêde dibe, wekî encamek zêde ya glukagon zêde dibe serbestberdana glukozê ji kezebê, ku hîgpergalîzmê zêde dike. Di dawiyê de, ev şikefta bêkêmasî rê dide ku nexwesbesî-şekirê şekir bixwe re bibe.
Tîpîk nebes însulînê şekirê şekir ji kombînasyona jînenîgasyonê û faktorên hawîrdorê derdikeve. Obsavdêrîyên ku piştgirîyek jenosîdek genetîkî di nav xwe de, cudahiyên lihevkirina di navbera cêwîyên monozygous û dizygotic, berhevdana malbatê, û cudahiyên di derûdora gelan de heye.

Her çend şêwaza mîrasa wekî hate hesibandin pir-faktor, naskirina genên mezin, ku ji bin bandora temen, zayend, etnîsîte, rewşa fîzîkî, parêz, vexwarin, vexwarin, obezbûn û belavbûna rûnê de hatiye asteng kirin, hin serfiraziyê bi dest xistiye.
Genomê tijî berçavkirin destnîşan kir ku di nifûsa zlandî de bi mûlîtusên şekir-însulîn ve girêdayî, allelên polemorfîk ên dubareyên tandem ên kin ên di intron de ji faktora transkriptinê TCF7L2 re bi hev ve girêdayî ne. Heterozygotes (38% ji nifûsa) û homozygotes (7% ji nifûsê) bi xetereya NIDDM-ê li hember ne-gerîdokan bi qasî 1.5 û 2.5 carî, bi rêzê, zêde bûne.
Berz kirin rîsk di karwanê de, TCF7L2 di heman demê de di cûrbecûrên bîhnfirehiya Danmark û Amerîkî de jî hate dîtin. Metirsiya NIDDM ya bi vê aleleyê re têkildar e% 21 e. TCF7L2 fonksiyonek transkriptekirinê di nav vegotina hormonê glukagonê de, ku zêdebûna glukozê di xwînê de zêde dike, vedigire, berevajî çalakiya însulînê, ya ku asta glukoza xwînê kêm dike, vedigire. Dabeşandina komên Fînî û Meksîkî pêşgotinek cûda diyar kir, mutasyona Prgo12A1a di giyana PPARG de, ku ev eşkere ji bo van gelan e û ji% 25 xetera nifûsa NIDDM re peyda dike.
Zêdetir allele Proline bi gelemperî% 85 re pêk tê û dibe sedema zêdebûna hindikbûnê ya xetera (1.25 caran) şekir.
Gene PPARG - Endamek ji malbata receptorên hormonê nûkerî ye û ji bo sererastkirina fonksiyon û cihêrengiya hucreyên fatê girîng e.
Role pejirandin faktor faktorên hawîrdorê di binyada monozigotîk de kêmtirî 100% lihevhatî, cudahiyên di belavkirinê de di nav gelên wekhev ên genetîkî de, û komeleyên bi şêwazê jiyan, rûn, kezeb, ducanî û stresê ve girêdayî ne. Ew bi ceribandinek hate pejirandin ku her çend pêşgotinek genetîkî pêşbîniyek ji bo pêşvebirina nebes-însulîn-şekir e, bi eşkerekirina klînîkî ya şekir ve girêdayî-însulîn (NIDDM) pir bi bandora faktorên jîngehê ve girêdayî ye.
Fenotype û pêşveçûna şekirê şekir ya însulîn-domîner (NIDDM)
Bi gelemperî ne-insulîn ve girêdayî şekir ya şekir (NIDDM) di mirovên kal û pîr ên navîn de mezin tê dîtin, her çend hejmara zarokên nexweş û ciwan zêde dibin sedema zêdebûna hejmara qelew û qelebalixiya di nav ciwanan de.
Type 2 şekir Destpêkek hêdî heye û bi gelemperî ji hêla bilindbûna asta glukozê ve bi muayeneyek standard têne tesbît kirin. Berevajî nexweşên bi şekir 1, nexweşên bi şekirê şekir ve girêdayî ne-însulîn (NIDDM) bi gelemperî ketoacidosis pêşve nakin. Di bingeh de, pêşveçûna nebes-girêdayî-însulîn-şekir (NIDDM) li sê qonaxên klînîkî dabeş dibe.
Pêşîn hêjahiya glukozê xwîn Tevî asta insnsulînê ya bilind, normal jî dimîne ku ev nîşan dide ku tansiyonên armanc ên însulînê li ser bandora hormonê bi qasî bêdeng dimînin. Dûv re, tevî ku hûrbûna hûrbûna însulînê zêde dibe, hyperglycemia piştî vexwendinê pêşve diçe. Di paşiya paşîn de, sekreteriya însulînê bêserûber sedema birçîbûnê û wêneyek klînîkî ya şekir.
Wekî din hyperglycemia, metabolîk bêserûberbûnku ji xesara b-hucreya islet û berxwedana însulînê ve dibe sedema atherosclerosis, neuropatiya jêrîn, patholojiya renal, kataracts û retinopathy. Li yek ji şeş nexweşên bi nexweşiya şekir ya şekir ku ji însulînê ve girêdayî ye (NIDDM), têkçûna renal an patholojiya vaskalê ya giran ku hewceyê amputasyonên li ser kokên jêrîn hewce dike pêş dikeve, yek di pênc de ji ber geşepêdana retînopatiyê kor dibe.
Pêşveçûna van tevlihevî ji ber paşxaneya genetîkî û kalîteya kontrolkirina metabolê. Bi diyarkirina asta glycosylated hemoglobînê (HbA1c) dikare hyperglycemia kronîk were tesbît kirin. Zehf, bi qasî ku gelemperî gengaz e, domandina glukoza glîkozê (ne ji% 7 zêdetir), bi destnîşankirina asta HbA1c, rîska tevlihevîyên ji% 35-75% kêm dike û dikare hêviya jiyanê ya navînî dirêj bike, ku naha piştî 17 salan sazkirin e. teşhîsa çend salan.
Taybetmendiyên Phenotypic nîgarên şekirê şekir ên însulîn ve girêdayî ne:
• Destpêka temen: ji zaroktiyê heya mezinbûnê
• Hyperglycemia
• kêmasiya însulînê ya têkildar
• Berxwedana Insulîn
• qelewbûn
• Acanthosis ku reşbûna çerm
Dermanê şekirê şekir ku ji însulînê ve girêdayî nîne (NIDDM)
Qedandin giraniya laşBi zêdebûna çalakiya laşî û guhastinên parêzî, bi piraniya nexweşên bi şekir ve girêdayî însulîn-şekir (NIDDM) dibin alîkar ku hişmendiya însulînê baştir bike. Mixabin, gelek nexweş nikarin an ne amade ne ku ji bo baştirkirina jiyana xwe bi rîsk biguhezînin, û hewceyê dermankirinê bi dermanên hîpoglycemîk ên devkî, wek sulfonylureates û biguanides hewce dike. A pola sêyemîn a dermanan, thiazolidinediones, bi girêdana PPARG re berxwedana însulînê kêm dike.
Hûn dikarin çaremîn jî bikar bînin kategoriya dermanan - inhibekkerên α-glukosidase, bi hêdîka têkbirina glukozê ya navmalî tevdigerin. Her yek ji van polên dermanê wekî monoterapî ya ji bo insnsulînê-nehsîn-şekir ve girêdayî ye (NIDDM) tê pejirandin. Heke yek ji wan pêşveçûna nexweşiyê nehêle, dikare dermanek ji çîna din were zêdekirin.
Hypoglycemîk ya devkî amadekariyên ne di gihîştina kontrolkirina glukozê de wekî windakirina giran, zêdebûna çalakiya laşî, û guhertinên parêzî de ne bi bandor e.Ji bo gihîştina kontrolkirina glukozê û kêmkirina rîskên tevlihevkirinê, hin nexweşan hewceyê dermankirina însulînê ye, di heman demê de ew berxwedana însulînê, zêdekirina hyperinsulinemia û kezebê zêde dike.
Rîskên mîrateya nebes-însulînê ya girêdayî însulînê (NIDDM)
Xetereya nifûsê nebes însulîn-şekir ku girêdayê şekir e (NIDDM) pir girêdayî nifûsa lêkolînkirî ye, di piraniya nifûsê de ev rîsk ji 1 heta 5% ye, her çend li DY-yê jî 6-7% e. Heke nexweş xwedî xwişk û birayên nexweş be, xetere ji% 10 zêde dibe, hebûna xwişk û birayên nexweş û kesê / a yekem asta yekem rîskê digihîje% 20, heke dûkelê monozîtîkî nexweş be, metirsî li 50-100% zêde dibe.
Wekî din, ji ber ku hin formên şekirê şekirê însulînê (NIDDM) bi nexweşiya şekir 1 re hevaheng dibin, dêûbavên zarokên bi nebes însulînê re têkildar in (NIDDM) ji bo pêşvebirina şekirê 1 bi rîska empirîkî ya 1 di 10-ê de ne.
Mînakek ji nexweşiya şekir ya însulîn-şekir. M.P., zilamek 38-salî, tendurist, eşîreta Pima Hindî ya Amerîkî ye, di derheqê xetereya pêşxistina nexwesbên însulîn-şekir (NIDDM) de şîret dike. Her du dêûbav ji êşa însulînê-însulînê neçar bûn, bavê wî di 60 saliyê de ji enfeksiyonê ya miokardiyê, û dayika wî di 55 de ji ber têkçûna renal mir. Bapîrê bav û yek xwişkên mezin jî di heman demê de bi êşa însulînê ve girêdayî ne, lê ew û çar xwişkên wî yên ciwan saxlem in.
Daneyên ezmûnê normal bûn, bi tena serê piçûkek qelewbûn, glukoza xwînê ya bilez normal e, di heman demê de zêdebûna asta însulîn û glukozê ya xwînê piştî ku hilberek glukozê ya devkî hat tespît kirin. Van encaman bi xuyabûnên destpêkê yên rewşek metabolîk re hevgirtî ne, dibe ku bibe sedema têkbirina şekir-însulîn-şekir. Doktorê wî şîreta nexweşan kir ku şêwaza jîna xwe biguhezînin, giraniya xwe winda bikin û çalakiya laşî zêde bikin. Nexweş bi hişkî xwîna xwe ya rûnê kêm kir, dest bi xebitandina çîkolata kir û heftê sê caran drav kir, giraniya laşê wî 10 kg kêm bû, û tolerasyona wî ya glukoz û asta însulînê vegeriya normal.
Cûreyên diyabetê û taybetmendiyên wan ên sereke
Girîng e ku meriv di navbera cûreyên patholojîkî de cihêreng bike. Li ser taybetmendiyên her cûreyê diyabetê li jêr bixwînin:
- nexweşiya şekir 1. Ev forma nexweşî ya têkildar a însulînê ye ku wekî encama nefesê ya nesaxbûnê, stresên bi ezmûn, serpêhatiya vîrus, pêşbîniyek mîras û jiyanek şaş a pêkhatî pêşve diçe. Wekî qaîdeyek, nexweşî di destpêka zaroktiyê de tê vedîtin. Di mezinbûnê de, formek bi insulîn ve girêdayî ya şekir pir kêmtir pêk tê. Nexweşên bi vî rengî yên şekir pêdivî ye ku pêdivî be ku bi baldarî asta şekirê wan bişopînin û di wextê de pêdivî bi şiyana însulînê bikar bînin da ku xwe bi koma nexin,
- cure 2 şekir. Ev nexweşî bi gelemperî di kalûpîran de, û her weha kesên ku şêwaza jiyanek pasîf rêve dibin an jî qelew in. Bi nexweşiyek wusa re, pankreas tewra însulînê çêdike, di heman demê de, ji ber kêmbûna hestiyariya hormonên di hucreyan de, ew di nav xwînê de digire, wekî encamek ku glukoz neyê pijandin. Wekî encamek, laş bi birçîbûna enerjiyê dike. Girêdana însulînê bi nexweşiya şekir re çêdibe,
- şekirê şekir. Ev celebek ji prediabetes e. Di vê rewşê de, nexweş baş hîs dike û ji êşan nebe, ku bi gelemperî jiyana nexweşên bi insulîn ve têk diçe. Bi diyardeya subcompensated de, rêjeya glukozê di xwînê de hinekî zêde dibe. Ji xeynî vê, di mîzên van nexweşan de aceton tune,

gestational. Bi piranî, ev patholojî di jinan de dereng ducaniyê de dibe. Sedema zêdebûna şekirê zêdebûna hilberîna glukozê ye, ku ji bo bêkêmasî ya fetusê hewce ye. Bi gelemperî, heke diyardeya gestational tenê di dema ducaniyê de xuya dibe, dûv re patholojî bi tena serê xwe wenda dibe bêyî tedbîrên bijîjkî,- şekir latent. Ew bêyî nîşanên eşkere diyar dibe. Asta glukozê ya xwînê normal e, lê tolerasyona glukozê tê xerab kirin. Ger tedbîr di demek wextî de neyê girtin, forma xwerû dikare bibe navbekek şekir,
- şekir latent. Nexweşiya şekir ji ber xerabûna pergala laşparêziyê pêşve diçe, ji ber vê yekê hucreyên pankreasîk xwedan karûbarê tevahî winda dikin. Dermanê ji bo diyabetê latent bi dermanê ku ji bo şekir 2 re tête bikar anîn e. Girîng e ku nexweşiyê di binê xwe de bigire.
Toawa em di nexweşek de bibînin 1 an 2 celebên şekir?



Pêdivî ye ku ceribandinên laboratîfî hewce ne ku bi rehetî pejirandina şekira 1 an celeb 2 be. Lê ji bo bijîşk, agahdariya ku di dema danûstendinê bi nexweş re, û her weha di dema muayeneyê de jî, hatiye wergirtin dê ne girîng be. Her celeb taybetmendiyên xwe yên taybetmendiyê hene.
Taybetmendiyên jêrîn dikarin di derbarê rastiyê de bêjin ku nexweş bi şeklê şekir 1 pêşve dibe:

- nîşanên pir zû zû xuya dibin û di nav çend hefteyan de diyar dibin,
- girêdayên însulînê yên diyabetîk hema hema qet giraniya weya zêde tune. Ew jî fîzîkîyek nerm an normal hene,
- tîna giran û hişyariya dubare, şirîna bi giraniya xweşik, bêhêz û bêhêvîtî,
- nexweşî bi gelemperî di zarokên ku bi pêşgîriyek mîras têne vegotin pêk tê.
Nîşanên jêrîn destnîşan dikin ku şekir 2

- pêşveçûna nexweşî di nav çend salan de pêk tê, ji ber vê yekê nîşanên bi hejar têne xuyang kirin,
- nexweş pir zêde giran in an qelew in,
- tiliyên li ser rûyê çerm, krîbûn, rash, tîrêjên giravan, tîna giran û serdanên dubare yên ji bo tuwaletê, birçîbûna domdar digel tama xweş,
- ti têkilî di navbera genetîk û şekir 2 de hate dîtin.
Lê dîsa jî, agahiyên ku di pêvajoya ragihandinê de bi nexweşê re hatine wergirtin destûr dide ku tenê zagonek pêşîn were çêkirin. Ji bo tespîtkirina rasttir, muayeneyek laboratîf hewce ye.
Kîjan nîşan dikarin cudahiyek di nav celebek girêdayî însulîn û celebek serbixwe ya însulîn de cuda bikin?
Taybetmendiya sereke ya nîşankirinê nîşana ye.
Wekî qaîde, nexweşên bi diabetesnsulînê ve girêdayî ne-insulîn ji nîşanên akût ên wekî parêzbarên bi însulînê ve ne diçin.
Bi mijarek vexwarinê û şêwazek jiyanek baş, ew dikarin hema hema bi tevahî asta şekirê kontrol bikin. Di rewşê de nexweşiya şekir 1, ev ê ne kar bike.
Di qonaxên paşîn de, laş dê nikaribe bi serê xwe hîgglîcemiyê li hevûdu bike, di encamê de dibe ku kemek çêbibe.
Meriv celebek şekir bi şekirê xwînê ve çawa ye?

Diabetes ji vê dermankirinê ditirse, mîna agir!
Hûn tenê hewce ne ku serlêdan bikin ...

Ji bo destpêkirinê, nexweş ji bo şekirê cewherek gelemperî ceribandinek xwînê tê şandin. Ew ji tilikê an ji rezek ve tête girtin.
Di encamnameyê de, dê pîrikek bi hejmarek ji 3.3 ber 5.5 mmol / L (ji bo xwîna ji tilikê) û 3.7-6.1 mmol / L (ji bo xwînê ji şorikê) were peyda kirin.
Heke nîşangir ji nîşana 5,5 mmol / l derbas dibe, nexweş bi prediabetes ve dibe. Heke encam ji 6.1 mmol / l pirtir e, ev nîşan dide hebûna şekir.
Nîşaneyên pirtirkêmtir dibin, hebûna hebûna şekirê şekir 1, pirtir dibe. Mînakî, asta glukozê ya xwînê ya 10 mmol / L an jî bêtir dê piştrastkirinek eşkere ya şekirê 1 be.
Rêbazên din ên tespîtkirina cihêreng
Wekî qaîdeyek, li seranserê 10-20% ji tevahî nexweşan bi êşa însulînê ve girêdayî ne. Hemî yên din bi nehs-însulînê ve girêdayî ne.
Ku bê guman bi alîkariya analîzan saz bibin ka kîjan nexweş ji kîjan nexweş ve tê, pisporan vediguhezînin cihêrengiya cihêreng.

Ji bo diyarkirina cureya patholojiyê, testên xwînê yên zêde têne girtin:
- xwîna li ser C-peptide (alîkariya destnîşankirina gelo insulasyona pankreasê tê hilberandin),
- li ser autoantibodies li dijî hucreyên beta-pancreatîk antîjenên xwe,
- ji ber hebûna laşên ketone di xwînê de.
Digel vebijarkên li jor hatine destnîşankirin, ceribandinên genetîkî jî dikarin bêne kirin.
Vîdyoyên têkildar
Di derbarê kîjan ceribandinên ku hûn hewce ne ku ji bo şekiranê bigirin, di vîdyoyê de:
Ji bo tespîtkirina bêkêmasî ya şêwazê diyabetîk, muayeneyek berbiçav e. Heke hûn ti nîşanên bingehîn ên şekirê diyabetê dibînin, bê guman bi bijîşkek bijî. Actionalakiya demek dê kontrola nexweşiyê bigire û ji tevliheviyan dûr bike.
Etiyolojiya nexweşî
Nexweşiya şekir 1, nexweşiyek mîras e, lê pêşgotinek genetîkî pêşveçûna wê bi tenê sêyemîn diyar dike. Pirsgirêka patholojiyê di zarokek bi dayik-diyabetî de wê ji 1-2% bêtir nebe, bavek nexweş - ji 3 heta 6%, xwişk - ji% 6.
Yek an çend nîşangirên xwerû yên birînên pankreasê, ku enfeksiyonên li giravên Langerhansê hene, di 85-90% ji nexweşan de têne tesbît kirin:
- antîpotîzên ji glutamate decarboxboxase (GAD),
- antî bi tyrosine phosphatase (IA-2 û IA-2 beta).
Di vê rewşê de, girîngiya sereke di tunekirina hucreyên betayê de ji faktorên rehberiya hucreyî re tê dayîn. Nexweşiya şekir 1 bi gelemperî bi haplotypên HLA-yê mîna DQA û DQB re têkildar e.
Bi gelemperî ev celeb patholojî bi nexweşiyên xweser ên endokrîkî yên din re hevbeş e, ji bo nimûne, nexweşîya Addison, thyroiditis otimmune. Etiyolojiya ne-endokrîn jî rolek girîng dilîze:
- vitiligo
- patholojiyên rheumatic
- alopecia
- Nexweşiya Crohn.
Pathogenesis of diyabet
 Nexweşiya şekir 1 dema ku pêvajoyek otomatîkî 80-90% ji hucreyên beta pankreatîk hilweşîne, xwe hîs dike. Ji xeynî vê, hişmendî û leza vê pêvajoya patholojîkî her gav cûda dibe. Bi gelemperî, di qursa klasîk a nexweşî di zarok û ciwanan de, hucre bi rengek zû zû têne hilweşandin, û şekir zû zû dibe.
Nexweşiya şekir 1 dema ku pêvajoyek otomatîkî 80-90% ji hucreyên beta pankreatîk hilweşîne, xwe hîs dike. Ji xeynî vê, hişmendî û leza vê pêvajoya patholojîkî her gav cûda dibe. Bi gelemperî, di qursa klasîk a nexweşî di zarok û ciwanan de, hucre bi rengek zû zû têne hilweşandin, û şekir zû zû dibe.
Ji destpêka nexweşî û nîşanên wê yên klînîkî yên yekem heta pêşveçûna ketoacidosis an koma ketoacidotic, heya çend hefteyan bêtir derbas nabe.
Di rewşên din ên pir kêm, di nexweşên ji 40 salî mezintir de, nexweşî dikare bi dizî derkeve (diyardeya xweser a şekir a şekir Lada).
Wekî din, di vê rewşê de, doktoran nexweşiya şekir 2 bi şehît ket û ji nexweşên xwe re pêşniyar kir ku di kîjan dezgeyê de ji bo kêmasiya însulînê bi amadekariyên sulfonylurea re bidin birîn.
Lêbelê, digel dem, nîşanên kêmbûna bêkêmasî ya hormonê dest pê dikin:
- ketonuria
- windakirina giraniyê
- li dijî paşperdeya bikaranîna birêkûpêk a tabletan a ji bo kêmkirina şekirê xwînê eşkere hyperglycemiya eşkere.
Pathogenesis of diabeti celeb 1 li ser kêmasiya hormonê ya bêkêmasî pêk tê. Ji ber ku ne mumkin e ku şekirê xwînê di nav tûşên însulîn (mest û rûn) de, kêmbûna enerjiyê pêşve bibe û, di encamê de, lipolîza û proteolîzma tundtir dibin. Pêvajoyek wisa dibe sedema kêmbûna giran.
Bi zêdebûna glycemia re, hîperosmolarîtî çêdibe, bi diurisê osmotîk û dehydration re jî tê. Bi kêmbûna enerjî û hormonê re, însulînê ji sekretandina glukagon, cortisol û hormona mezinbûnê belav dike.
Tevî zêdebûna glycemiyê, glukoneogjenîzm tê qiymet kirin. Pêvekirina lîpolîzasyona di laşên laş de dibe sedema zêdebûnek berbiçav a asîdên fat.
Heke kêmbûna însulînê heye, wê hingê kapasîteya lîposintetîkî ya kezeb tê tepisandin, û asîdên rûnê belaş bi çalak re têkildar dibin. Berhevkirina ketones dibe sedema pêşveçûna ketosis diabetic û encama wê - ketoacidosis diabetic.
Li hemberê pêşveçûnek pêşkeftî ya dehydration û acidosis, komek dikare pêşve bibe.
Ew, heke neyê dermankirin (dermankirina însulîner û rehydration), hema hema di 100% bûyeran de dê bibe sedema mirinê.
Methodek ji bo dermankirina şekir

Hejmara Patentê: 588982
. Nexweş ji bo rêveberiya xweser (hişmendiya hişk an berbiçav), an scrubber iodine tête derman kirin. forma kontrolê yekem 11 di 100- - 150 m g / lryuv of pola tengiyê 00150 çaremîn de ye - qing 100 di -200 8 min, itoentracin 100-150 mg / l, prolol .12 min, sêyemîn di კონცენტramg / l, demjimêr 15 mi, şûşeya heştemîn. di copps ntra. mg / l, temenê 15 hûrdem, şûştên neh û dehemîn 100 - temenê 12 0 min. şekir li gorî hişkbûna şekirê şekir li gorî asta destpêkê ya şûnda mûşê ya ku piştî tazî hatiye destnîşankirin pêk tê.
Methodek ji bo tespîtkirina giran a şekir

Hejmara Patentê: 931168
. glîkoz Wekî din, lêkolînek di naveroka 8 4 de di nav serhêlên xwînê yên isomers β-glukoz û glukozê de bi rêbaziya pêşniyazkirî ve hate kirin, raporta naveroka d-glukoz û β-glukozê 0.74, ku têkildar bi hişmendiyek şekir ya şekir ya şekir bi navgîniya kesên din ve hat pejirandin. lêkolînên biyolojîk ên xwînê û mîzê, bi taybetî ceribandinek xwînê biyolojîk, bêyî şekirê mîzê 23, glukosuria heta 30 g. Sîstem û pergala nervê bêyî guhartinên diabetîkî, Nexweş hate destnîşankirin û qursek dermankirinê, di nav de tedbîrên parêzî, bêyî birêvebirina zêde ya sazûmanên hîpoglîsemîkê, bi taybetî însulînê, PRI me R 2. Nexweşê K-va 52 salî1 li beşa dermankirinê ya nexweşxaneyê bû.
Nîşaneyên Tîpa 1 Diabetes
Ev celebê patholojîkî pir rind e - ne ji% 1.5-2% ji hemî bûyerên nexweşiyê. Xetereya ku dê di temenekê de hebe dê% 0.4 be. Bi gelemperî, mirov di temenê 10 û 13 salî de bi vî rengî bi diyabetesê tê qewirandin. Bûyera xwenîşandana patholojiyê digihîje 40 salan.
Ger mijar tîpîk e, nemaze di zarok û ciwanan de, wê hingê nexweşî xwe wekî semptomatolojiya vîn eşkere dike. Ew dikare di çend mehan an hefteyan de pêşve bibe. Nexweşên enfeksiyonê û yên din ên têkildar dikare xuyabûna diyabetê provoke bike.
Nîşan dê taybetmendiya hemî celebên şekir be:
- polîurya
- itching çerm,
- polydipsia
Ev nîşanên bi taybetî bi nexweşîya celeb 1 têne vegotin. Di dema rojê de, nexweş dikare dikare bi kêmî ve 5-10 lître felq vexwe û vexwe.
Taybetî ji bo vê celebê nexweşiyê dê winda giraniya giran e, ku di 1-2 mehan de dikare bigihîje 15 kîloyan. Wekî din, dê nexweş bikişînin:
- qelsiya lemlate
- xiyarbûn
- performansa kêm kir.
 Di despêkê de, ew dibe ku ji ber zêdebûna neheq û dilşikestî were têşandin, ku ji hêla anorexia ve tête guhertin dema ku ketoacidosis zêde dibe. Nexweş dê ji bîhnek devkî re bîhnek xwerû ya karakterê ya acetonê bibîne (dibe ku bêhnek fêkî hebe), bêhn û pseudoperitonitis - êşa abdominal, dehydration giran, ku dikare bibe sedema koma.
Di despêkê de, ew dibe ku ji ber zêdebûna neheq û dilşikestî were têşandin, ku ji hêla anorexia ve tête guhertin dema ku ketoacidosis zêde dibe. Nexweş dê ji bîhnek devkî re bîhnek xwerû ya karakterê ya acetonê bibîne (dibe ku bêhnek fêkî hebe), bêhn û pseudoperitonitis - êşa abdominal, dehydration giran, ku dikare bibe sedema koma.
Di hin rewşan de, nîşana yekemîn a şekir 1 di nexweşên pediatrîkî de dê bibe hişmendiya hilweşîner a pêşkeftî. Meriv dikare wisa tête diyar kirin ku li hember paşmahîyên patolojîyên hevdem (kiryar an enfeksiyon), zarok dibe ku biçe kome.
Rast e ku nexweşek ji 35 salî mezintir bi nexweşiya şekir (bi bixwebaweriya xweser a demdirêj) heye, dibe ku nexweşî ewqasî bi şewq nayê hîskirin, û di dema ceribandinek rojane ya şekirê xwînê de bi şaşî tê nasîn.
Mirovek dê giraniya xwe winda neke, dê poluria û polydipsia wê nerm bin.
Pêşîn, doktor dikare nexweşiya şekir 2 binirxîne û dest bi dermanê bike da ku şekir li tabletên kêm bike. Ev ê, piştî demekê, tezmînatek bêkêmasî ya nexweşiyê misoger dike. Lêbelê, piştî çend salan, bi gelemperî piştî 1 sal, nexweş dê dê nîşanên ku ji ber kêmbûna kêmbûna însulînê ya tevahî hene:
- windakirina giraniya dramatîk
- ketosis
- ketoacidosis
- nebûna nebûna asta şekir di asta pêwîst de.
Pîvanên ji bo tespîtkirina diyabetê
Ji ber ku nexweşiya tîpa 1 bi nîşanên zexmî ve tê diyar kirin û patholojiyek xeternak e, lêkolînek غربerokê ji bo tespîtkirina asta şekirê xwînê nayê kirin. Nêzîkbûna pêşxistina şekir 1 di mirovên nêzîk de kêm e, ku, ligel nebûna metodên bi bandor ji bo tespîtkirina bingehîn a nexweşî, bêserûberiya lêkolînek berbiçav a nîşanên immunogenetic yên patholojiyê di wan de diyar dike.
Hatina tespîtkirina nexweşiyê di piraniyê mijaran de dê li ser bingeha diyarkirina girînek girîng a glukoza xwînê li wan nexweşên ku nîşanên kêmbûna însulînê ya bêkêmasî ye.
Testkirina devkî ji bo tespîtkirina nexweşiyê zehf rind e.
Ne cîhê paşîn êxezîneyê ciyawaz e. Pêdivî ye ku verastkirin di rewşên gumanbar de, ango tespîtkirina glycemiya nerm di nebûna nîşanên zelal û vekirî yên şekirê şekir 1 de, bi taybetî bi eşkerebûna di temenek ciwan de, were tesbît kirin.
Armanca tespîtek wiha dibe ku cûdahiyê ji nexweşiyê bi celebên din ên diyabetê cuda bike. Ji bo vê yekê bikin, şêwaza destnîşankirina asta bingehîn a C-peptide û 2 demjimêran piştî xwarinê bixwin.
Pîvanên ji bo nirxa neyekser a rasterê di bûyerên ambigu de, diyarkirina nîşangirên immunolojîk ên şekirê 1 in:
- antîkên li kompleksên iskîlî yên pankreasê,
- glutamate decarboxylase (GAD65),
- tyrosine phosphatase (IA-2 û IA-2P).
Rêzika dermankirinê
Dermankirina ji bo her celebê diyabetê dê li ser 3 prensîbên bingehîn be:
- kêmkirina şekirê xwînê (di rewşa me de, dermankirina însulînê),
- xwarina xwarinê
- perwerdehiya nexweş.
Tedawiya bi însulînê ya ji bo patholojiya celeb 1 re, cewherek dewlemend e. Armanca wê mestir kirina şiyana siruştina însulînê ye da ku pîvanên pejirandinê werbigire. Terapiya însulînê ya zirav dê nêzikî hilberîna fîzolojolojî ya hormonê bibe.
Pêdiviya rojane ya ji bo hormonê dê bi asta sekreteriya wê ya bingehîn re têkildar be. 2 dermanên narkotîkê yên bi temenek dirêjbûna rîskê an 1 însulasyona dirêj ya însulînê Glargin dikare laşê însulînê peyde bike.
Hêjeya tevahî ya hormone ya basal divê ji nîvê hewcedariya rojane ya ji bo dermanê zêdetir neke.
Sekreteriya bolus (nebatî) ya însulînê dê di şoxên însulasyona mirovî de bi dirûşmek kurt an ultra-kurt a ku beriya xwarinê tê çêkirin, were şandin. Di vê rewşê de, dosage li gorî pîvanên jêrîn têne hesibandin:
- rêjeya karbohîdartê ya ku tê xwestin di dema xwarinê de were vexwarin,
- asta şekirê xwîna xweya amade, ku berî her tewra însulînê hate destnîşankirin (pîvandin bi karanîna glukometer).
Di cih de piştî eşkerebûna şekirê şekir 1, û bi qasî ku dermankirina wê ji bo demek têr dest pê kiriye, hewcedariya amadekariyên însulînê dikare biçûk be û dê ji 0.3-0.4 U / kg kêm be. Vê serdemê wekî "heyvê" an qonaxa bîra domdar tête navandin.
Piştî qonaxek hyperglycemia û ketoacidosis, ku di nav de hilberîna însulînê bi hucreyên beta yên zindî têne tepisandin, malfunksiyonên hormonal û metabolê ji hêla înseksiyonên însulînê ve têne tewandin. Derman fonksiyonê ya hucreyên pankreasê sererast dike, ku piştre sekreteriya kêmtirîn ya însulînê digirin.
Ev dewra dikare ji çend hefte heta çend salan bidome. Di dawiya dawîn de, lêbelê, wekî encamek hilweşîna otomatîkî ya rezberên hucreya beta-ê, qonaxa bîra qedandin û dermankirina ciddî hewce ye.
Nexweşek şekir ku bi însulînê ve girêdayî ye (celeb 2)
Vê celebê patholojiyê gava ku laşên laş nikaribin şekirê bi rehetî biperçiqînin an wê di hundurûyek bêpergal de bikin wê pêşve bibin. Pirsgirêkek bi heman rengî navekî din heye - kemasîya ekstrapancreatic. Etiyolojiya vê fenomenê dibe ku cûda be:
- guherînek di strukturên însulînê de bi pêşveçûna obezbûn, zêdebûn, şêwaza jiyanê ya sedentar, hîpertansiyonê arterîkî, di pîr û di hebûna narkotîkan de,
- malfiroş di nav fonksiyonên receptorên însulînê de ji ber sedema binpêkirina hejmarek an avahiya wan,
- hilberîna neqebûl a şekir ji hêla tansiyonên kezebê,
- patholojiya intracellular, di nav de ku veguhestina impulsek ji organellesên hucreyê ji receptora însulînê re zehmet e,
- guhertina sekinandina însulînê di pankreasê de.
Dabeşkirina nexweşî
Bi ve girêdayî ji giraniya tîrêjê 2, ew dê li ser:
- dereceyek nerm. Ew ji hêla jêhatîbûna jibo kêmkirina însulînê ve, bi mijara bikaranîna derman û parêzên ku dikarin di nav demek kurt de şekirê xwînê kêm bikin, têne destnîşan kirin
- dereceya navîn. Hûn dikarin guhartinên metabolê têkildar bikin bi şertê ku kêmtirîn 2-3 derman ji bo kêmkirina glukoza were bikar anîn. Di vê qonaxê de, têkçûnek metabolîk dê bi angiopathia re,
- qonaxa giran. Ji bo normalîzekirina şertê hewceyê karanîna gelek awayên kêmkirina glukoz û şandina însulînê ye. Nexweş di vê astê de bi gelemperî ji tevlihevî dibe.
Nexweşiya şekir 2 çi ye?
Wêneyê klînîkî ya klînîkî ya diyabetê dê ji 2 qonaxan pêk tê:
- qonaxa zû. Paqijkirina bilez a însulasyona akumkirî di bersiva glukozê de,
- qonaxa hêdî. Ragihandina însulînê da ku şekirê xwîna bilind a resen kêm bibe hêdî e. Ew dest pê dike ku meriv piştî qonaxa bilez dest bi kar bike, lê mijara stabîlbûna kêmbûna karbohîdartan e.
Ger patholojiyek hucreyên betayê hebe ku ji bandorên hormonê pankreasê reşkê bibin, nerazîbûnek di mîqdara karbohîdartan di xwînê de hêdî hêdî pêş dikeve. Di şekirê şekir 2 de, qonaxa zû bi hêsanî neçar e, û qonaxa hêdî serdest dibe. Hilberîna însulînê ne girîng e û ji bo vê yekê ne gengaz e ku pêvajo were domandin.
 Gava ku fonksiyonê receptorên însulînê kêmbûn an mekanîzmayên piştî-receptor hene, hyperinsulinemia pêşve dibe. Di nav xwînê de astek bilind a însulînê, laş dest bi mekanîzmaya lêzêdekirina wê dike, ku armanca wê ew e ku balansa hormonal zêde bibe. Ev nîşaneya taybetmendiyê dikare di heman demê de di destpêka nexweşî de jî were dîtin.
Gava ku fonksiyonê receptorên însulînê kêmbûn an mekanîzmayên piştî-receptor hene, hyperinsulinemia pêşve dibe. Di nav xwînê de astek bilind a însulînê, laş dest bi mekanîzmaya lêzêdekirina wê dike, ku armanca wê ew e ku balansa hormonal zêde bibe. Ev nîşaneya taybetmendiyê dikare di heman demê de di destpêka nexweşî de jî were dîtin.
Wêneyek eşkere ya patholojîk piştî hyperglycemia ya domdar a çend salan pêşve diçe. Sugarekirê xwînê yê zêde negatîf bandor li hucreyên beta dike. Ev dibe sedema kêmbûna cil û bergên wan, dibe sedema kêmbûna hilberîna însulînê.
Di klînîkî de, kêmbûna însulînê dê bi guhertinek giran û avakirina ketoacidosis ve were xuyang kirin. Digel vê yekê, nîşanên diyabûna vî rengî dê ev in:
- polydipsia û polyuria. Sindroma metabolê ji ber hyperglycemia pêşve dibe, ku zêdebûna zexta xwînê osmotîk provoke dike. Ji bo normalîzekirina pêvajoyê, laş dest bi çalak kirina av û electrolytes,
- kirasê çerm. Itermê çermê ji ber zêdebûna hişk li ure û ketones di xwînê de,
- bêpêjîn.
Baweriya însulînê dê bibe sedema gelek tevliheviyan, hem bingehîn û hem jî. Ji ber vê yekê, koma yekem a bijîşkan ev e: hyperglycemia, hêdîbûnek li hilberîna glycogen, glukosuria, astengkirina reaksiyonên laş.
Pêdivî ye ku koma duyemîn ya tevlihevkirinê ev e: teşwîqkirina serbestberdana lîpîdan û proteînan ji bo veguheztina wan di karbohîdartan de, rawestandina hilberîna acîdên xwê û proteînan, kêmbûna toleransê bi karbohîdartên vexwandî, kêmbûna sekreteriya lezgîn a hormona pankreasê.
Nexweşiya şekir 2 bi gelemperî gelemper e. Bi gelemperî, nîşanên rastîn ên şiyariyê nexweşî dikare bi kêmasî fermî 2-3 caran derbas bike.
Wekî din, nexweş tenê piştî destpêkirina tevliheviyên giran û xeternak digerin alîkariyên bijîşkî. Ji ber vê yekê, endokrinologî piştrast dikin ku girîng e ku ji muayeneyên bijîjkî yên birêkûpêk ji bîr nekin. Ew ê alîkar bikin ku pirsgirêka ku zû zû nas bikin û zû dest bi dermankirinê bikin.
Methodek ji bo dermankirina nehsulîn-însulîn-şekir-girêdayî

Hejmara Patentê: 1822767
. hyperglycemia berdewam bû, her çend ew hinekî kêm bû: şekirê xwînê 8.1 mmol / L. Nexweş li gorî rêbazê pêşniyaz qursê akupunkturekê hate destnîşan kirin. Piştî rûniştina 1-ê, şekirê xwînê daket 5,5 mmol / L. Ev encama hişyarkirina çalakiya pankreasê bû, ku bi zêdebûna asta însulîneriya xwînê di xwînê de ji 130 mcd / ml ji asta destpêkê (beriya danişînê) -88 mcd / ml, û naveroka C-peptide ji 0.2 ng / ml ji 0, 4 ng / ml (piştî danişînê). xanî, û heta bi deverên Zu-san-li - bi rêbaziya şikestinê. Berhevkariyê A. Runova Tekhred M. Morgenthal Corrector M. Samborskaya Edîtorê S. Kulakova Fermana 2168 Nîşanek.VNIIIPI ya Komîteya Dewlet ji bo Veavakirin û Lêgerînan di bin Komîteya Dewlet a Zanist û Teknolojiyê ya Yekîtiya Sovyetê 113035, Moskova, Zh. Raushskaya.