Sedem, mekanîzmaya pêşkeftinê û nîşanên berxwedana însulînê
Ulinsulîn li ser hepato- û lipocytes re hevberiya acîdên rûnê ji glukozê zêde dike. Di bin bandora wî de, reaksiyoniya karboksilasyonê ya acetyl-CoA bi avakirina paşê ya malonyl-CoA, ku molekula FFA dirêj dike, tête çalak kirin, hedefa hormonê enzîmê acetyl-CoA-karboxylase (acetyl-CoA CO2 ligase) e.
Ulinnsulîn bandorên hemî hormonên lîpolîtîk (adrenalîn, glukagon, STH, glokokortîkîlûlan) bandor dike, û di heman demê de tewra zêde ya isocitrate û -ketoglutarate diafirîne - aktîvatorên acetyl-CoA-karboxylase.
Tê zanîn ku acîdên xwînê ji kezebê têne tewandin adipose wekî beşek ji lipoproteinsên tîrêjê pir kêm (VLDL) yê ji hêla kezeb ve hatine sekinandin. Inssulîn çalakiya lipoprotein lipase zêde dike, ya ku bi veguhastina acîdên rûnê di adipocytes de paqijiya VLDL zêde dike.
Insulîn veguhestina glukozê di adipocytes de zûtir dike û enzima lîpolîtîk a sereke ya hucreyên laşê adipose - lîpazê ve girêdayî hormonê asteng dike.
Di binê çalakiya însulînê de, çalakkirina glycolysis lipogenesis plastîk (alpha-glycerophosphate) peyda dike, û çalakkirina riya pentose bi enerjî (bi rêya NADPH ve dike.2). 4,2000
Berxwedana însulînê
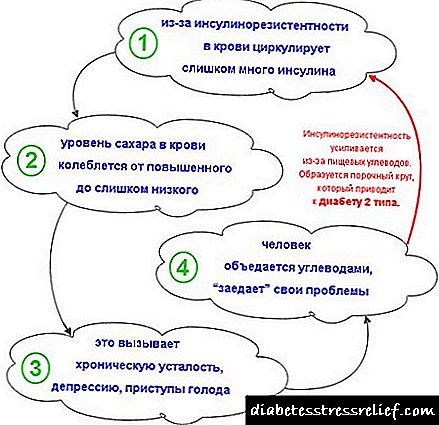
Baweriya însulînê bersivek metabolê ye ku ji însulînê endogjen an exogenous e. Di vê rewşê de, parsengî dikare xwe wekî yek ji bandora însulînê, an jî çendan nîşan bide.
Ulinsulîn hormonek peptide ye ku di hucreyên beta yên giravên pankreasê yên Langerhans de têne hilberandin. Ew di pêvajoyên metabolê de hema hema hema di hemî laşên laş de bandorek pirfireh heye. Fonksiyona sereke ya însulînê karanîna glukozê ya ji hêla hucreyan ve ye - hormon enzîmên glykolîzîkî yên sereke çalak dike, bi destûrdana glukozê digire nav şaneyên hucreyan, avakirina glycogenê ji glukozê di masûlkeyan û kezebê de xurt dike, û hem jî xurtkirina proteîn û rûnê zêde dike. Mekanîzma ku serbestberdana însulînê teşwîq dike ev e ku zêdebûna glukozê di xwînê de zêde bike. Wekî din, avakirin û sekinandina însulînê ji hêla vexwarinên xwarinê (ne bi tenê karbohîdrat) ve tê hesandin. Derxistina hormonê ji xwînê bi piranî ji hêla kezeb û gurçikan ve tê meşandin. Binpêkirina çalakiya însulînê ya li ser tansiyonê (kêmasiya însulînê ya têkildar) di pêşveçûna şekirê tip 2 de girîng e.
Dermanên hîpoglycemîk ji bo nexweşên bi şekirê şekir 2 re têne şandin, ku karanîna glukozê ya ji hêla tîrêjên periyodîk ve zêde dike û hişmendiya tûşan ber bi însulînê ve zêde dike.
Li welatên pîşesazkirî, berxwedana însulînê di% 10-20% a nifûsê de tê tomarkirin. Di salên dawî de, zêdebûnek di nav xortan û ciwanan de li hemberê insulîn-berxwedanê zêde bûye.
Baweriya însulînê dikare bi tena serê xwe pêşve bibe an jî bibe sedema nexweşiyek. Li gorî lêkolînan, berxwedana însulînê li 10–25% ji mirovên ku bêyî nexweşiyên metabolîk û qelewbûn tê tomarkirin, di% 60 ê nexweşên bi hîpertansiyonê arterîkî de (bi tansiyona xwînê 160/95 mm Hg. Huner. Û jor), di 60% ji mijarên hyperuricemia de, li 85% ji mirovên bi hyperlipidemia, di 84% ji nexweşên bi şekirê şekir 2, û her weha di 65% ji kesên bi kêmbûna toleransa glukozê.
Sedem û faktorên metirsiyê
Mekanîzma pêşveçûna berxwedana însulînê bi tevahî nayê fêm kirin. Sedema wê ya bingehîn binpêkirinên di asta postreceptor de têne hesibandin. Ew bi rastî nehatiye damezrandin ka kîjan tewangên genetîkî bingeha pêşkeftina pêvajoya patholojîkî ye, tevî ku rastiya genetîkî ya berbiçav e ku pêşveçûna berxwedana însulînê ye.
Dibe ku bêsînoriya însulînê dikare bibe sedema binpêkirina şiyana wî ya ji bo sekinandina hilberîna glukozê ya di kezebê de û / an jî stimulandina bihêzbûna glukozê ji hêla teşeyên periyodîk. Ji ber ku beşek girîng a glukozê ji hêla masûlkan ve tête bikar anîn, tête pêşniyar kirin ku dibe sedema sedema pêşveçûna berxwedana însulînê de bêhêzbûna karanîna glukozê ji hêla mestîkên masûlkeyê ve, ku ji hêla însulînê ve tête hişk kirin.
Di pêşveçûna berxwedana însulînê de di mellitus celebê duyemîn de, faktorên kemilandî û bidestgirtî bi hev re ne. Li duçikên monozigotî yên bi şekirê şekir 2, bi berxwedana însulînê re xuyangtir tê dîtin li dû duxwazên ku ji şekirê şekir nahêlin. Hêmana pêgirtî ya berxwedana însulînê di dema xuyabûna nexweşiyê de xwe vedigire.
Rêkeftina birêkxistina metabolîzma lîpîdê ya bi berxwedana însulînê re dibe sedema pêşveçûna kezebê rûnê (hem nerm û hişk) bi xeterek paşê ya cirroza an kansera kezebê.
Sedemên çêbûna berxwedana însulînê ya duyemîn di şekirê şekirê 2 de, rewşek dirêjkirina hyperglycemia ye, ku dibe sedema kêmbûna bandora biyolojîkî ya însulînê (berxwedana însulînê ya glukozê).
Di mellitus mêjûya yekem de, berxwedana însulînê ya navîn ji ber kontrolkirina nehsîn a şekir diqewime, dema ku tezmînata ji bo metabolîzma karbohîdartan baştir dibe, hestiyariya însulînê bi rengek geş zêde dibe. Li nexweşên bi şekirê diyabet 1, berxwedana însulînê reverast e û bi naveroka glycosylated hemoglobînê re têkildar dibe.
Faktorên rîskê ji bo pêşveçûna berxwedana însulînê ev e:
- pêşnumaya genetîkî
- giraniya laşî ya zêde (dema ku ji 35-40% ji laşê îdeal mezintir be, hestiyariya tûjê li ser însulînê ji% 40 kêm dibe),
- hîpertansiyonê arterial
- nexweşiyên infeksiyonî
- nexweşiyên metabolê
- heyama ducaniyê
- birînên û destwerdanên giran
- nebûna çalakiya laşî
- adetên xirab
- hejmarek dermanan digirin
- xwarina belengaz (di serî de karanîna karbohîdartên paqijkirî),
- xewa şevê ya têr
- rewşên stresî yên gelemperî
- kal û pîr
- ji hin komên etnîkî (Hispanîk, Afrîka-Afrikan, Amerîkiyên Native) re girêdayî ne.
Formên nexweşî
Baweriya însulînê dikare serî û navîn be.
Dermankirina berxwedana însulînê bêyî sererastkirina giraniya bêsansor e.
Ji hêla orjînal ve, ew di formên jêrîn de dabeş dibe:
- fîzolojîk - dikare di pizrikan de, di dema ducaniyê de, di xewê şevê de, bi hêjayên zêde yên xwarinên ji xwarinê re,
- metabolîk - bi diyabetes mellitus Type 2, dekompensasyonê şekirê 1 şekir, ketoacidosis diabetic, obesity, hyperuricemia, malnutrition, abuse alkol,
- endokrîn - bi hîpotyroidism, thyrotoxicosis, fheochromocytoma, sindroma Itsenko-Cushing, acromegaly,
- ne-endokrîn - bi cirîdoziya kezebê, têkçûna rengek kronîk, arthrosis reumatoid, dilxweşî, cachexia ya kanserê, dystrofiya myotonîkî, birînên, emeliyat, şewitandin, sepsis.
Nîşaneyên berxwedana însulînê
Ti nîşanên taybetî yên berxwedana însulînê tune.
Bi gelemperî zexta xwînê ya zêde heye - ew tê damezirandin ku her ku tansiyona xwînê bilind be, asta berxwedana însulînê jî mezin be. Di heman demê de, di nexweşên ku bi berxwedana însulînê ve çêdibe, êş zêde dibe, celebek abdominal heye, pêkanîna gazê dikare zêde bibe.
Nîşaneyên din ên berxwedana însulînê di navbêna tengasiyê, hişmendiya şilandî, kêmbûna şehîtbûn, westîn, şûnda rojiyê de (nemaze piştî xwarinê), xweşikiya depresyonê.
Diagnostics
Ji bo tespîtkirina berxwedana însulînê, berhevoka gilî û anamnesisê (di nav de dîroka malbatê), ezmûnek objektîf, lêkolînek laboratuar a berxwedana însulînê tête kirin.
Dema berhevkirina anamnesisê, bala xwe dide hebûna şekirê şekir, hîpertansiyon, nexweşiya kardiovaskulî li mirovên nêzîk, û di nexweşên ku dayîkbûnê de, di dema ducaniyê de diyabûna gestational.
Di dermankirinê de rolek girîng tê lîstin bi sererastkirina şêwaza jiyanê, di serî de xwarin û çalakiya laşî.
Di teşxîsa laboratorî ya gumanbarê berxwedana însulînê de ceribandinek giştî ya xwînê û mîzê, testek xwîna biyolojîk û destnîşankirina kedkariyê di asta însulînê û C-peptide di xwînê de.
Li gorî pîvanên teşxîsê yên ji bo berxwedana însulînê ku ji hêla Rêxistina Tenduristî ya Cîhanê ve hatî pejirandin, gengaz e ku hebûna xwe li nexweşek li gorî pîvanên jêrîn bisekine.
- cûreyên abdominal,
- trigliccerîdên xwînê yên bilindkirî (jor 1.7 mmol / l),
- asta kêmbûna lipoproteinsên tîrêja bilind (di mêran de 1.0 mmol / l jêr û 1.28 mmol / l di jinan de),
- kêmasiya tolerasyona glukozê an zêdebûna zêdebûna glukozê ya zûtir (glukozê zûtir ji 6,7 mmol / l, asta glukozê du demjimêran piştî testa tolerasyona glukozê ya devkî ji 7.8-11.1 mmol / l),
- derxistina albuminê di mîzê de (mîkrokluminuriya jorîn 20 mg / min).
Ji bo rîskên berxwedana însulînê û tevliheviyên cardiovaskulî yên têkildar, pîvangek girseyî ya laş tê destnîşankirin:
- kêmtir ji 18,5 kg / m 2 - nebûna giraniya laş, rîskek kêm,
- 18.5-24.9 kg / m 2 - giraniya laşê normal, xetera normal,
- 25.0–29.9 kg / m 2 - giraniya giran, rîskek zêde,
- 30.0–34.9 kg / m 2 - qelewbûna 1 astê, xetera zêde,
- 35.0–39.9 kg / m 2 - qelewbûn 2 derece, rîskek pir zêde,
- 40 kg / m 2 - obesity 3 derece, rîskek pir zêde.
Dermankirina berxwedana însulînê
Derman ji bo berxwedana însulînê ev e ku dermanên hîpoglycemîk ên devkî bistînin. Nexweşên bi şekirê şekir 2 heye dermanên hîpoglycemîk têne diyar kirin ku bi karanîna glukozê ji hêla indên periyodîk ve zêde dibin û hestiyariya tûşan ber bi însulînê ve zêde dikin, ku ev yek dibe sedem ku zirarê bide metabolîzma karbohîdartê di van nexweşan de. Ji bo ku nekeve bin bandora laşên kezebê di dema dermankirina narkotîkê de, çavdêrîkirina hûrbûna transamînasên hepatîk di serumên xwînê yên nexweşan de herî kêm her sê mehan carekê tê pêşniyarkirin.
Li welatên pîşesazkirî, berxwedana însulînê di% 10-20% a nifûsê de tê tomarkirin.
Di rewşa hîpertansiyonê de, dermanê antîhîpertensiyon tête diyarkirin. Bi kolesterolê di xwînê de bilind, dermanên kêmkirina lîpîdê têne destnîşan kirin.
Divê ji bîr neke ku terapiya derman a berxwedanê ya însulînê bêyî sererastkirina giraniya laşê bêserûber. Di dermankirinê de rolek girîng tê lîstin bi sererastkirina şêwaza jiyanê, di serî de xwarin û çalakiya laşî. Digel vê yekê, ew hewce ye ku meriv sazûmanek rojane saz bike da ku ji bo aramiyek tevahî şev pêk were.
Kursa tevgerên dermankirina fîzîkî destûrê dide te ku masûlkeyan tûj bikin, di heman demê de girseyî masûlkeyê zêde bike û bi vî rengî bêyî hilberîna însulînê ya din mîqdara glukozê di xwînê de kêm bike. Nexweşên bi berxwedana însulînê ve tê pêşniyar kirin ku bi kêmî ve 30 hûrdemî rojane dermanê laşî bikin.
Kêmkirina mêjeya adipose ya bi laşê laş a girîng dikare bi kiryarî were kirin. Lîpokaksiyonê ya nişkeyî dikare lazer, av-jet, radiofrequency, ultrasound be, ew di bin anesthesiya gelemperî de tête kirin û dihêle hûn yek 5-7 lîtir fat di yek prosedurekê de derxînin. Lîposuctionê ya ne-kirrûbirra trawmatîk kêm e, dikare di bin anesthesiya herêmî de were kirin û xwedan dewreyek başbûneke hindiktir e. Cûreyên bingehîn ên liposuction-ê ne-kirrûbiralîn cryolipolîzî, kavilasyonê ultrasonic, û hem jî liposuctionê vegirtinê ye.
Di nexweşiya obezîteyê de, mijara dermankirina bi rêbazên ceribandina bariatric re dibe ku were hesibandin.
Ji bo berxwedana însulînê parêz
Pêşînek ji bo bandorkeriya dermankirina berxwedana însulînê parêz e. Pêdivî ye ku parêz bi gelemperî proteîn-nebat be, pêdivî ye ku karbohîdartan bi hilberên ku xwedan indexek kêm glycemîk e bêne nûve kirin.
Baweriya însulînê li 10–25% ji mirovan re bêyî bêhnvedan û metabolên metabolê têne tomar kirin.
Kulîlkên fêkî û xwarinên dewlemend ên fêkî, goştê xwar, rûn û masî, çêlek û hilberên şîr-şekir, fêkiyên buckwheat, û xwarinên dewlemend ên di rûnên omega-3 yên rûn, potassium, kalcium û magnesium de têne pêşniyar kirin.
Bihurînên ku di nav stûlê de bilind in (potatîk, pîvaz, fêkiyan) tixûbdar bikin, nan û spî, pasta, pasta, şekirê tevayî, îsot, şekir û pastayên, ava fêkiyan ên şîrîn, alkol, û xwarinên têr û hişk derxînin derve. .

Ji bo nexweşên bi berxwedana însulînê vexwarinek Medîneyê tête pêşniyar kirin, ku tê de rûnê zeytûnê çavkaniya sereke ya lîpîdanên parêz e. Fêkiyên fêkî û fêkiyên ne-storkar, şerabê sor ê hişk (di tunebûna patolojiyên pergala kardiyovaskar û konteynirên din de), hilberên dairy (yogurtê xwezayî, penîrê feta) dikarin di nav parêzgehê de bin. Fêkiyên fêkî, nîsk, tov, zeytûn dikarin di rojê de carekê bêtir neyên vexwarin. Pêdivî ye ku hûn karanîna goştê sor, pîvaz, rûnê heywanan, hêk, xwê sînorkirin.
Pirsgirêk û encamên mimkun
Baweriya însulînê dikare bi binpêkirina fibrinolysis ve dibe sedema atherosclerosis. Wekî din, li hember paşveroja wê, şekirê şekir 2, nexweşiyên dilovanî, nexweşiyên çerm (acanthosis reş, acrochordon), sindroma ovary polycystic, hyperandrogenism, anomaliyên mezinbûnê (mezinbûna taybetmendiyên rûyê, mezinbûna bilez) dikare pêşve bibe. Rêkeftina birêkxistina metabolîzma lîpîdê ya bi berxwedana însulînê re dibe sedema pêşveçûna kezebê rûnê (hem nerm û hişk) bi xeterek paşê ya cirroza an kansera kezebê.
Di pêşveçûna berxwedana însulînê de pêşbîniyek genetîkî ya zelal heye.
Li gel tespîtkirina bi dem û dermankirina rast, pêşbînîtî xweş e.
Pêşgirtin
Ji bo pêşîgirtina pêşveçûna berxwedana însulînê, tê pêşniyar kirin:
- sererastkirina giraniyê,
- rûnê xweş
- şêwaza raxistî ya kar û rihetiyê,
- çalakiya laşî ya bes
- nehfkirina rewşên stresî
- dev ji adetên xirab,
- dermankirina bi dem a nexweşiyên ku dikarin bibin sedema pêşîlêgirtina berxwedana însulînê,
- daxwaziya bi demî ji bo arîkariya bijîşkî û analîzkirina berxwedana însulînê li bûyerên gumanbarê binpêkirina metabolîzma karbohîdartan,
- Bikaranîna narkotîkên bêbandor dûr bikin.
Symptomatology
Nexweşiya vê pêvajoyê ya patholojîk dijwar e, ji ber ku ji bo demek dirêj ve dikare bi tevahî asîmptomatîkî be. Wekî din, xuyangên klînîkî yên heyî ji hêla xwezayî ve ne taybetî ne, lewra gelek nexweşan bi baldarî bijîjkî naxwazin, tenduristiya belengaz bi bîhnfirehiyê an kalbûnê re vedigirin.
Dîsa jî, binpêkirinek wusa ya di fonksiyona laş de dê bi nîşanên klînîkî yên jêrîn re were girêdan:
- devê hişk, tevî tîbûna domdar û karanîna hejmarek mezin a mîqdar,
- bijartî di xwarinê de - di pir rewşan de, nexweşên weha tercîhên tama xwe diguhezin, ew ji "xwarinê" şêrîn têne derxistin,
- serêş ji ber sedemên eşkere, carinan jî bi dizî,
- bîhnfirehî, di heman demê de piştî demek tam mayîn,
- bêhntengî, agirbestî, ku dê bibe sedema glukozê ya ne mêjî,
- palpitations dil
- konstasyona dubare ya ku ji hêla parêzek ve nayê avakirin
- xwarina zêde, nemaze di şevê de,
- li jinan - nerazîbûnên menstrual,
- ziravbûnên abdominal - berhevkirina qelew li dora zikê destikê û di nav zikê de,
- xalîçeyên sor li ser çikil û stûlekê, ku dibe ku bi xuyangbûnê re be. Peeling û nîşanên dermatolojîk ên wekîhev tune.
Di bilî wêneya etiyolojiya derveyî de, hebûna semptomek wusa dê ji hêla devberên ji hêla normê ve di nîşanên di LHC de werin destnîşan kirin:
- giranîya kolesterolê "baş" kêm dibe,
- rêjeya triglycerîdên jorîn normal ji hêla 1.7 mmol / l,
- hêjeya kolesterolê "xerab" ji 3,0 mmol / l ji normalê zêdetir e,
- xuyangê proteînê di mîzê de,
- hêjeya glukozona xwînê ya zûtirîn ji hêla 5.6–6.1 mmol / l ve ji normê derbas dibe.
Heke wêneya klînîkî ya jorîn e, divê hûn tavilê alîkariya bijîjkî bikin. Xwe-derman, di vê rewşê de, ne tenê neçap e, lê ew jî zehf-jiyanek xeter e.